3.0mm鞏膜隧道切口和3.0mm透明角膜切口超聲乳化白內障吸除的療效比較
王明利
(北京市門頭溝區醫院眼科,北京 102300)
在白內障超聲乳化手術中,采用最多的是透明角膜切口,小切口白內障手術中常常采用角鞏膜緣切口。筆者在白內障超聲乳化手術中應用了透明角膜切口和改進的角鞏膜緣切口,并對療效進行比較,現報道如下。
1 資料與方法
1.1 一般資料
2010年8~9月在筆者所在醫院行超聲乳化自內障吸除人工晶狀體植入術的患者94例(100眼),男50例,女44例;年齡55~85歲,平均年齡(66.04±10.27)歲。均為年齡相關性白內障,根據Emery及Little晶狀體核硬度分級標準將其分為Ⅰ~Ⅴ級[1],順規性散光74例,逆規性散光26例,排除Ⅴ級核、角膜疾病、葡萄膜炎、青光眼、有內眼手術史者。術前角膜散光度均<1.5D。將其隨機分為兩組,A組48眼,B組52眼。術前平均散光分別(0.91±0.47)D,(0.84±0.87)D,兩組患者術前的一般情況比較無統計學意義(P>0.05),具有可比性。
1.2 手術方法
手術均采用表面麻醉,由同一位醫生完成手術,A組先在上方10點透明角膜上用Sharpoint超聲乳化刀作長3.0mm的板層角膜切口,然后改變進刀方向,與板層角膜平行,在板層角膜下潛行1.75mm時改變進刀方向,使刀尖朝向晶狀體表面,穿刺角膜進入前房,從而形成一透明角膜隧道切口。B組9~11點方向,以穹窿為基底剪開結膜約4mm,點凝止血,距角膜緣前界上方1.0mm處用Sharpoint超聲乳化刀穿刺進入板層鞏膜,在板層鞏膜下潛行進入透明角膜板層0.75mm時改變進刀方向,使刀尖朝向晶狀體表面,穿刺進入前房,形成一3.0mm寬的角鞏膜緣隧道切口。此后兩組操作相同:向前房內注入適量透明質酸鈉,然后用Sharpoint15作直徑6mm的連續環形撕囊,前房穿刺刀于2點半方位角膜緣作輔助切口,水分離,水分層,使用美國AMO公司Compact超聲乳化機,超聲乳化手柄吸核,攔截式劈核,乳化,清除晶狀體皮質,再注入適量透明質酸鈉,用人工晶體專用推助器植入疏水性折疊后房人工晶狀體(日本尼德克PMMA),抽吸黏彈性物質,從輔助切口注水,使前房形成,隧道切口自動閉合,術畢。球結膜下注射妥布霉素與地塞米松混合液0.5mL,包扎術眼。植入的人工晶體度數由經驗公式所得,術后保留-1.0D屈光度.術后對比觀察兩組的視力、角膜散光、手術并發癥等。
手術前及術后各時間點用TOPCONNRK71OO型角膜曲率計檢查所有患者兩條垂直經線上的角膜曲率,用矢量分析法,根據余弦定律公式,計算術后手術源性角膜散光度(SIA)。
1.3 統計學處理
采用SPSSll.5統計軟件。計量資料比較用t檢驗,計數資料比較用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 視力
采用Snellen國際視力表,術后第1周、1個月、3個月A組裸眼視力分別為0.42±0.21、0.46±0.22、0.54±0.25;B組分別為0.61±0.23、0.67±0.20、0.68±0.23,術后兩組視力均呈進行性提高趨勢,各時間點兩組視力相比,均P<0.05。
2.2 角膜散光
術前及術后1周、1個月、3個月時A組角膜散情況。見表1。
表1 兩組患者術前及術后不同時間角膜散光度比較(±s,D)

表1 兩組患者術前及術后不同時間角膜散光度比較(±s,D)
組別 術前 術后1周 術后1個月 術后3個月 術后3個月A 0.91±0.471.99±0.871.59±0.761.36±0.800.98±0.12 B 0.84±0.871.20±0.811.11±0.750.88±0.850.94±0.12 t 1.711 2.542 2.160 2.136 2.097 P 0.253 0.012 0.019 0.028 0.039
2.3 術眼散光性質
術前逆規性散光(against the rele,ATR)者A組占61.77%,B組占67.65%。A組和B組術后1周順規性散光(with the rule,WTR)者及逆規性散光者與術前比較差異均無統計學意義(χ2=0.622,0.200;P>0.05);術后1個月順規性散光者減少,與術前比較差異均無統計學意義(χ2=0.081,0.807;P>0.05);術后3個月與術前比較,差異均無統計學意義(χ2=0.442,0.806;P>0.05)。A組和B組術后3個月順規性散光者百分比下降。見表2。
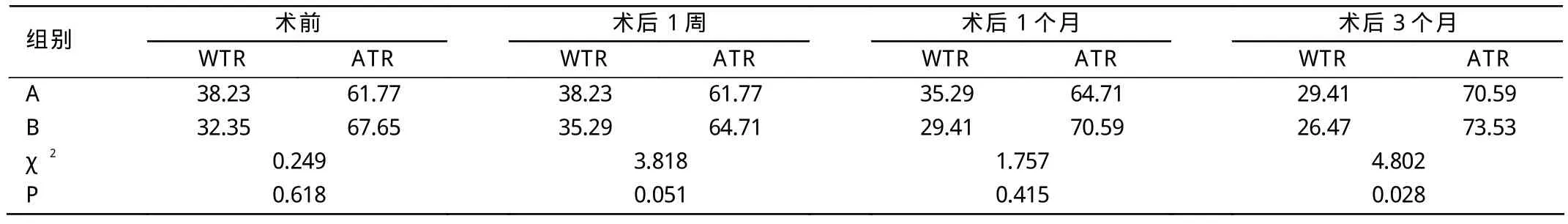
表2 兩組患者術前及術后不同時間WT R和A T R分布的百分比(%)
2.4 角膜曲率比較
兩組患者手術前后不同時間平均角膜曲率比較,差異無統計學意義,P>0.05。見表3。
表3 兩組患者手術前后不同時間平均角膜曲率比較(±s,D)
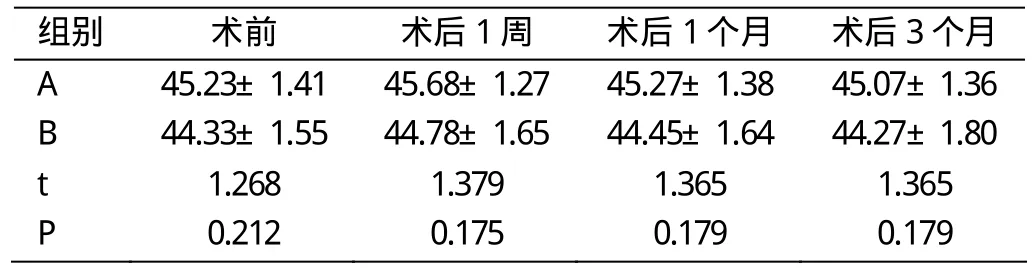
表3 兩組患者手術前后不同時間平均角膜曲率比較(±s,D)
組別 術前 術后1周 術后1個月 術后3個月A 45.23±1.4145.68±1.2745.27±1.3845.07±1.36 B 44.33±1.5544.78±1.6544.45±1.6444.27±1.80 t 1.268 1.379 1.365 1.365 P 0.212 0.175 0.179 0.179
2.5 并發癥
兩組34例患者(A組16例、B組18例)術后出現輕度角膜水腫,并均在1周內自愈。所有患者均順利完成手術,A組及B組各有1例患者在注吸皮質時后囊破裂,發現及時,未有玻璃體脫出,順利植入人工晶體。所有病例無虹膜損傷、后彈力層脫離等手術并發癥。
3 討論
3.1 切口的選擇
隨著人們生活水平的不斷提高,對醫生醫療水平的要求也在提高,白內障患者不但要復明,還要求有更好的視覺質量,手術前不但要精確測量人工晶體,還要考慮術后的散光。隨著白內障超聲乳化技術的不斷成熟,白內障術后影響裸眼視力的主要因素是手術切口造成的角膜散光[2],角膜散光是由于手術造成角膜形態改變而引起[3]。角膜散光與手術切口的位置、大小、縫合方式等密切相關;切口長度與術后角膜散光度大小呈正相關,與切口離角膜的距離呈負相關,切口愈靠近角膜,散光度愈大;愈遠離角膜,對角膜散光的影響愈小[4]。有報道說角膜切口可選擇在任何位置,但是因為角膜的水平徑大于垂直徑,同時由于重力的原因,更多學者公認,顳側角膜切口比上方角膜切口產生的散光更少,且散光表現為循規性。另外上方鞏膜隧道切口比上方角膜切口產生的散光更少,而且它能降低垂直方向的屈光力,使得術后角膜散光有逆規的趨勢[5]。本研究中兩組切口排除了大小、縫合方式等因素,只考慮位置的影響,但術后散光A組大于B組,考慮與A組切口更靠近角膜中央(約1mm)有關。有報道說在改良切口中不剪開結膜,筆者認為:用此類方法切口的深度不好掌握,手術中結膜水腫,影響操作。本研究中B組術后視力優于A組。
3.2 手術切口與角膜散光的性質
角膜散光利用曲率計測得,根據Purkinje像高度的原理測出前表面的曲率半徑r,再考慮到后表面的抵消作用,將角膜基質的折射率n折合為1.3375,根據公式測算而得出。測量時分別測定兩個正交子午線的曲率,兩個子午線曲率差即為角膜散光。散光有大小和方向,計算時應同時考慮。術后角膜切口處的水腫,止血時鞏膜的攣縮,以及一過性眼壓高的影響,與切口平行方向的角膜散光增加,隨著手術反應的減輕及消失,角膜散光減少。本研究中,B組的散光明顯好于A組,手術后1周角膜散光增加,角膜曲率90°的增加大于180°方向,發生順規性變化,1~3個月時逐漸出現逆規性變化。本研究中采用矢量分析法計算手術性角膜散光的度數,考慮了角膜散光的大小及方向,但是由于條件的限制,角膜曲率不能完全反映角膜的全面狀態,相對角膜地形圖還有一定的劣勢。
3.3 3.0mm鞏膜隧道切口的優勢
目前,眼科醫生的手術技巧不斷改進,手術切口對角膜的散光影響越來越小,本研究對于術前角膜散光度數<1.5D的患者,采用了兩種手術切口,結果表明鞏膜隧道切口對角膜形狀影響小,術后各隨訪時間的手術性角膜散光度數與透明角膜切口比較,差異均有統計學意義;另外,Cooper等[6]發現,眼內炎患者中有50%角膜透明切口愈合不良,角膜透明切口與鞏膜隧道切口相比較,白內障術后眼內炎的發病率上升了3倍以上,白內障手術由鞏膜隧道切口轉變為透明角膜切口,是白內障術后眼內炎發病率上升的重要原因。筆者認為由于鞏膜隧道切口外口靠后,表面有結膜覆蓋,減少了眼內炎的機會。同時,鞏膜隧道切口使手術具有高度靈活性,若術中發生困難,如晶狀體懸韌帶斷裂、后囊破裂、晶狀體核過大、晶狀體核硬度過高,可擴大切口改行囊外白內障摘除術。這對于初學者來說尤為重要。
綜上所述,在超聲乳化白內障吸除、人工晶狀體植入術中采用3.0mm角鞏膜緣切口的效果優于透明角膜切口,以3.0mm鞏膜隧道切口行超聲乳化白內障吸除人工晶狀體植入術,是眼科臨床值得推廣使用的手術方法。
[1] 李鳳鳴. 中華眼科學[M]. 第2版.北京:人民衛生出版社,2006:1456-1457.
[2] 林振德,李紹珍. 小切口白內障手術[M]. 北京:人民衛生出版社,2002:1-2.
[3] 劉慧霞,廖榮豐,朱美玲. 白內障超聲乳化聯合折疊式人工晶狀體植入術后角膜地形圖分析[J]. 臨床眼科雜志,2006,14(2):103-104.
[4] 夏文清,陳薇,李建平,等.無縫線不同位置切口白內障術后散光變化[J].中國實用眼科雜志,2005,23(8):806-807.
[5] Irama SB,Edward Yu,Susan Vitale.Astigmatism outcomes of horizontal temporal versus nasal clear comeal incision cataract surgery[J]. J Cataract Refract Surg,2004,30(2):418-423.
[6] Cooper BA,Holekamo NM,Bohigian G,et al. Case-conteol study of endophthalmitis after surgery ocomparing scteral tunnel and clear corneal wounds[J].Am J ophthalmol,2003,136(2):300-305.

