高血壓腦出血的微侵襲治療
王米君 孫登江
(湖北省中山醫院神經外科,湖北武漢 430033)
2006年2月~2009年5月,筆者對75例高血壓腦出血患者根據不同病情采用了不同的手術方法進行治療,現報道如下。
1 資料與方法
1.1 一般資料
本組75例患者,男43例,女32例,年齡30~85歲。60例患者有明顯高血壓病史,病史2~15年,平均8.5年。入院時,清醒17例,朦朧與嗜睡25例,淺、中度昏迷22例,深昏迷11例;一側瞳孔散大9例,雙側瞳孔散大6例;肢體偏癱18例;言語障礙6例。卒中至手術時間:6h內45例,6~12h 9例,12~24h 10例,2~3d 11例。血腫部位與大小關系:20~50mL 23例,50~70mL 18例,70~100mL 17例,100~150mL 17例。
1.2 手術時機及方法
根據患者入院時的臨床病征、血腫部位、出血量綜合判斷,75例患者采用三種不同手術方法進行手術。大骨瓣開顱血腫清除術31例(A組),小骨窗顱內血腫清除術19例(B組),立體定向血腫穿刺引流術25例(C組)。
1.2.1 大骨瓣開顱血腫清除術 全麻,經CT定位,切開硬腦膜,在離血腫最近處避開腦表面血管,切開皮層約1cm,用窄腦壓板墊窄棉片輕輕牽開,形成1cm×1cm的瘺道,進入血腫腔,用細吸引器輕柔吸除約80%的血腫,切勿誤吸周圍腦組織,也不必追求徹底清除血腫。關顱時常規敞開硬腦膜,對已形成腦疝者常規去骨瓣減壓。
傳統方法是將皮層作3~4cm切口,改良后的方法是將皮層僅切開1cm造瘺,行微創手術,從而明顯減少了手術操作對腦實質的損傷,對患者術后康復明顯有利。對伴一側瞳孔散大者,去掉骨瓣。
1.2.2 小骨窗顱內血腫清除術 在手術室全麻下小骨窗血腫清除或大部清除+引流術。根據CT選擇血腫距頭皮最近處,直切口長約5~6cm,骨窗直徑約2.5~3cm,“+”形切開硬腦膜,切開腦皮層1.5cm,用腦壓板輕輕牽開腦組織,進入血腫腔,吸除全部或大部分血腫(約70%以上)。
1.2.3 立體定向血腫穿刺引流術 材料用12號硅膠管,根據CT定位,一般選擇額部和顳部。碘伏局部消毒、鋪巾,局部浸潤麻醉,切開頭皮1.0cm。用顱錐鉆孔1 枚,將引流管置入血腫內或腦室內。先抽出積血和(或)血性腦脊液減壓、包扎、接引流袋,6h后經引流管注入尿激酶5萬U,以后每日1次或2次,每次注入后閉管4h后放開引流。
以上三種術式操作在顯微鏡下完成,清除血腫時注意保護好腦組織,動作輕柔,緩慢清除血腫,讓顱內壓慢慢下降;血腫清除后利用良好的照明探查血腫腔,動脈性出血用電凝止血,靜脈性出血一般用明膠海綿壓迫即可止血;血腫破入腦室或者術前存在腦積水者可常規行腦室外引流。
2 結果
血腫全部清除18例,大部分清除57例,術后死亡5例(2例因腦疝時間過長,1例是因為術前、術后血壓過高,1例死于再出血,1例死于顱內感染),病死率6.7%。
71例隨訪并在術后2個月至半年內依據GOS評定療效。A組痊愈18例,中殘6例,重殘1例,植物生存3例,死亡3例,死亡率9.7%;B組痊愈13例,重殘2例,植物生存3例,死亡1例,死亡率5.3%;C組痊愈17例,中殘5例,植物生存2 例,死亡1例,死亡率4.0%。平均死亡率6.7%。術后隨訪按ADL分級Ⅰ級15例(21.1%),Ⅱ級20例(28.2%),Ⅲ級21例(29.6%),Ⅳ級10例(14.1%),Ⅴ級5例(7.0%)。典型CT表現見圖1,2。

圖1 術前
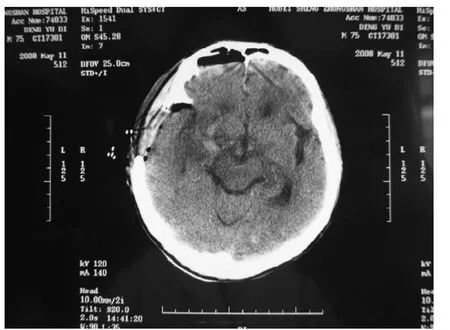
圖2 術后患者,男,右側基底節高血壓腦出血,術前定位片,血腫量約140 mL,采用大骨瓣開顱血腫清除術,術后血腫完全清除,患者術后可站立,日常生活功能良好。
3 討論
高血壓腦出血治療方式較多,各有其優缺點。(1)大骨瓣開顱血腫清除術:適用于腦深部出血、出血量較大、腦腫脹嚴重、有或無腦疝形成、CT掃描示中線移位大于1.0cm以及懷疑出血原因為動脈瘤、AVM、腫瘤卒中時。術中操作需輕柔,切勿誤吸周圍腦組織。對已形成腦疝和病情嚴重出血量較多者常規去骨瓣減壓。采取大骨瓣開顱血腫清除術患者病情多較重,本組31例,死亡率9.7%。(2)小骨窗顱內血腫清除術:小骨窗開顱,術中輔以手術顯微鏡、神經內鏡等設備,提供了良好的照明及放大功能。本組19例患者皮層下出血均采用此術式,死亡率5.3%。對出血量較大的淺昏迷和中度昏迷,未形成腦疝的基底節區出血患者,采用此方法亦能獲得較好療效。(3)立體定向血腫穿刺引流術:本方法適用于意識障礙輕,血腫量20~60mL,無腦疝者,對血腫部位深、年老體弱者尤為適宜。對于出血量較大或腦疝已形成者以及血壓特別高患者不宜采用。
本組25例患者均于術后3~5d復查CT,血腫清除率93%以上,死亡率僅為4.0%。
傳統手術是骨瓣開顱,目前,報道較多的是立體定向血腫置管引流術、內鏡下清除腦內血腫、應用神經導航技術輔助治療腦出血、微侵襲顱內血腫清除術。傳統骨瓣開顱,根據腦壓情況可行去骨瓣減壓或保留骨瓣。血腫清除較為徹底,減壓充分,但是創傷大、時間長,對患者打擊較大。開顱手術創傷大,術中失血等原因造成術后恢復慢。本組病例均在顯微鏡下去骨瓣開顱,術中顯微鏡下細心操作,術后恢復情況良好。
微侵襲外科治療顱內疾病已逐漸成為神經外科的標準手術方法[1-2],將神經導航應用于神經內窺鏡手術可使內鏡準確無誤的到達靶點,并在電視視頻下觀察病變周圍的神經組織結構,有效地避免不必要的損傷,增加手術的安全性,減少手術的并發癥[3]。
微創手術能顯著改善輕、中型患者的生命預后,降低病死率;能顯著改善輕型患者的功能預后,一定程度上改善中型患者的功能預后,降低致殘率,提高生存質量,但無法改變重型患者的生命預后和機能預后[4]。但對于治療高血壓性腦出血的微侵襲神經外科治療至今尚無大型的前瞻性的隨機對照研究能明確其療效明顯優于開顱手術或內科保守治療[5-6]。
通過本組病例總結,筆者認為對HICH的微侵襲治療,出血量為小到中型,一般20~60mL,對于常規開顱術難以清除的腦內深部血腫,微侵襲手術可到達出血部位,手術損傷輕微、操作簡便,降低了手術并發癥的發生率。立體定向血腫穿刺引流及小骨窗顱內血腫清除術是很好的選擇。本組病例采用以上兩種方法治療患者術后恢復良好。但也存在誤傷周圍組織、清除血腫不徹底的缺點。對于出血量>60mL的患者或已經形成腦疝的患者更適宜行開顱手術。筆者認為:根據血腫部位和大小選擇合適的骨瓣,如果術前頭部CT 提示腦水腫嚴重,中線受壓明顯,估計術后可能會存在嚴重的腦水腫,這時手術時選擇的骨瓣要大,作大骨瓣減壓,以利于患者順利度過術后的腦水腫期;如果患者術前GCS 評分較高,且腦水腫輕,手術時則選擇小骨窗;皮層切口要避開重要的功能區,且距血腫腔比較近,便于手術操作,切口長一般約1~2cm ,“鎖孔”清除血腫,操作在顯微鏡下完成。本組病例中采用去骨瓣減壓患者出血量均在50mL以上,采用開顱去骨瓣手術,效果良好,患者術后恢復良好。對于出血量在100mL以上者,筆者所采取手術方法術后恢復亦較好。筆者認為血腫清除去骨瓣減壓術的優點是直視止血確切,減壓充分;缺點是手術多需全身麻醉,手術時間長,創傷較大,損傷后水腫反應重,患者術后恢復后需行修補手術。目前文獻報道的自體可復性浮動骨瓣臨床應用可彌補這方面的不足[7-12]。
[1] Neus Fa,Bregasa N,Rosemary Ann Craen. Endoscopic and ster-eotactic neurosurgery[J].Current Opinion in Anaesthesiology,2004,17(5):377-382.
[2] Nievas MC,Toktamis S,Haas E,et al. Benefits of adap ting minimal Invasive techniques to selected patients with spontaneous supratentorial intracerebral hematomas[J].Neurol Res,2005,27(7):755-761.
[3] Manno EM,Atkinson JL,Fulgham JR,et al. Emerging medical and surgical management strategies in the evaluation and treatment of intracerebral hemorrhage[J].Mayo Clinic Proc,2005,80 (3):420-433.
[4] 徐侃,黃蓉,張燕飛. 微創手術治療高血壓腦出血的臨床研究[J].中國神經精神疾病雜志,2001,27(4):444-446.
[5] Badjatia N,Rosand J. Intracerebral hemorrhage[J].Neurologist,2005,11(6):311-324.
[6] Bilbao G,Garibi J,Pomposo I,et al. A prospective study of a series of 356 patients with supratentorial spontaneous intracere-bral haematomas treated in a Neurosurgical Department[J].Acta Neurochir(Wien),2005,147(8):823-829.
[7] Maira G,Anile C,Colosimo C,et al.Surgical treatment of p rimary supratentorial intracerebral hemorrhage in stuporous and comatose patients [J].Neurol Res,2002,24 (1):54-60.
[8] Siddique MS,Mendelow AD. Surgical treatment of intracerebral hemorrhage[J].BritishMedical Bulletin,2000,56(2):444-456.
[9] Fernandes HM,Gregson B,Siddique S,et al.Surgery in intracerebral hemorrhage1The uncertainty continues[J].Stroke,2000,31(10):2511-2516.
[10] Powers WJ,Zazulia AR,Videen TO,et al.Autoregulation of cerebral blood flow surrounding acute (6 to 22 hours) intracerebral hemorrhage[J].Neurology,2001,57(1):18-24.
[11] Kaya RA,Turkmenoglu O,Ziyal IM,et al. The effects on prognosis of surgical treatment of hypertensive putaminal hematomas through trans sylvian transinsular approach[J].Surg Neurol,2003,59(3):176-183.
[12] 李巧玉,陸軍,袁志誠,等.自體可復性浮動骨瓣臨床應用研究[J].中華神經外科雜志,2000,13(2):53-55.

