腹腔鏡下子宮肌瘤剔除術(shù)42例臨床分析
王淑英
(淄博市婦幼保健院,山東淄博255029)
2010年1月~2011年1月,我們共為42例患者行腹腔鏡下子宮肌瘤剔除術(shù),效果滿意。現(xiàn)報(bào)告如下。
臨床資料:同期擬行手術(shù)治療的子宮肌瘤患者84例,年齡29~50(40.3±8.4)歲,均已婚,72例已生育、12例未生育。肌瘤單發(fā)54例、多發(fā)30例,位于漿膜下52例、肌壁間32例;有腹部手術(shù)史24例(剖宮產(chǎn)史20例,闌尾炎史4例)。術(shù)前均經(jīng)超聲及宮頸細(xì)胞學(xué)檢查排除宮頸病變,經(jīng)診斷性刮宮排除子宮內(nèi)膜病變,均無(wú)腹腔鏡手術(shù)禁忌證。將84例患者根據(jù)入院順序隨機(jī)分為觀察組和對(duì)照組各42例,其一般資料具有可比性。手術(shù)方法:對(duì)照組采用硬膜外麻醉,行傳統(tǒng)開(kāi)腹子宮肌瘤剔除術(shù)。觀察組采用全身麻醉,行腹腔鏡下子宮肌瘤剔除術(shù):患者取膀胱截石位,常規(guī)置舉宮器,建立CO2人工氣腹,于臍上緣做一約1 cm橫切口;10 mm Trocar穿刺,放置套管及置入腹腔鏡;掃視無(wú)出血點(diǎn)及腸管損傷后,在腹腔鏡引導(dǎo)下避開(kāi)腹壁血管,在左、右下腹部分別做長(zhǎng)約5 mm切口2個(gè)及10 mm切口1個(gè),穿刺置入左側(cè)5 mm Trocar,右側(cè)5、10 mm Trocar與手術(shù)器械,探查盆腔臟器有無(wú)粘連及子宮肌瘤大小、數(shù)目、位置;穿刺針抽取垂體后葉素6 U+生理鹽水5 ml注入肌瘤表面的漿肌層,用單極電鉤于肌瘤突出最明顯部位切開(kāi)包膜或子宮肌層,顯露肌瘤,沿包膜分離、剝出肌瘤,雙極電凝止血,創(chuàng)面予1號(hào)愛(ài)惜康線間斷或連續(xù)縫合,剔出肌瘤以電動(dòng)旋切器旋切成條狀后取出,常規(guī)送病理檢查;生理鹽水沖洗腹腔,檢查創(chuàng)面無(wú)出血后留置引流24 h,取出器械,排空CO2氣體,直視下取出套管,確定穿刺孔無(wú)出血后縫合皮膚切口。相關(guān)指標(biāo)觀察:記錄兩組術(shù)中出血量、手術(shù)時(shí)間、術(shù)后肛門排氣時(shí)間、住院時(shí)間、切口愈合、并發(fā)癥發(fā)生情況及子宮 B超復(fù)查結(jié)果。采用SPSS13.0進(jìn)行統(tǒng)計(jì)學(xué)處理,計(jì)量資料以±s表示、行t檢驗(yàn),率的比較采用χ2檢驗(yàn),檢驗(yàn)水準(zhǔn)α=0.05。結(jié)果:兩組手術(shù)均順利、無(wú)死亡病例,其術(shù)中出血量、手術(shù)時(shí)間、術(shù)后肛門排氣時(shí)間、住院時(shí)間見(jiàn)表1;兩組切口均為甲級(jí)愈合。無(wú)術(shù)后出血、感染等并發(fā)癥,術(shù)后3個(gè)月B超檢查示子宮正常大小、肌層無(wú)異常回聲。
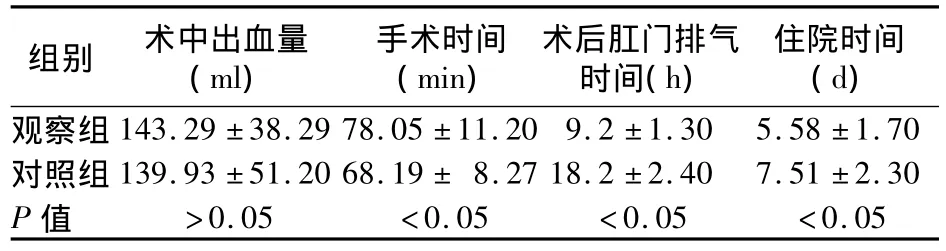
表1 兩組術(shù)中出血量、手術(shù)時(shí)間、術(shù)后肛門排氣時(shí)間、住院時(shí)間比較(n=42,ˉx ±s)
討論:臨床實(shí)踐證實(shí),子宮肌瘤剔除術(shù)不僅可保留患者的生育能力,更重要的是可維持子宮的生理功能,保持盆底解剖結(jié)構(gòu)的完整性,對(duì)下丘腦、垂體、卵巢、子宮的影響最小,有利于術(shù)后患者的身心健康。近年來(lái),傳統(tǒng)開(kāi)腹子宮肌瘤剔除術(shù)因創(chuàng)傷大、疼痛重而逐漸不能滿足患者的需求。自1901年俄羅斯彼得堡的婦科醫(yī)師Ott首先將腹腔鏡用于臨床后,腹腔鏡下手術(shù)因具有住院時(shí)間短、術(shù)后疼痛輕、局部黏連少、切口美觀、術(shù)后恢復(fù)快等優(yōu)點(diǎn)而應(yīng)用日趨廣泛。本研究顯示,兩組術(shù)中出血量相似,觀察組術(shù)后肛門排氣時(shí)間、住院時(shí)間顯著短于對(duì)照組,手術(shù)時(shí)間顯著長(zhǎng)于對(duì)照組;兩組均無(wú)術(shù)后出血、感染等并發(fā)癥,術(shù)后3個(gè)月B超檢查示子宮正常大小、肌層無(wú)異常回聲。可能原因?yàn)楦骨荤R下子宮肌瘤剔除術(shù)對(duì)患者創(chuàng)傷小,對(duì)腹腔臟器的干擾小;腹腔鏡下縫合熟練程度可能影響手術(shù)時(shí)間。筆者體會(huì),子宮肌瘤的手術(shù)治療要根據(jù)患者的年齡、癥狀、瘤體大小、盆腔病變及有無(wú)生育要求等綜合考慮,提高腹腔鏡下子宮肌瘤剔除術(shù)成功率應(yīng)注意以下事項(xiàng):①排除腹腔鏡禁忌證及子宮、宮頸惡性病變;黏膜下子宮肌瘤或?qū)m頸肌瘤為禁忌證[1~3]。②適應(yīng)證主要包括漿膜下肌瘤及中等大小單發(fā)肌壁間肌瘤(單發(fā)或多發(fā)子宮漿膜下肌瘤,肌瘤直徑≤8 cm,帶蒂肌瘤最為適宜;單發(fā)肌瘤或多發(fā)肌壁間肌瘤,肌瘤直徑≤8 cm,肌瘤數(shù)量≤3 cm)。③對(duì)闊韌帶肌瘤應(yīng)根據(jù)瘤塊大小及患者年齡選擇腹腔鏡手術(shù),以瘤塊直徑<6 cm者為宜,過(guò)大肌瘤剔除時(shí)易傷及輸尿管、增加手術(shù)并發(fā)癥;盆腔粘連者應(yīng)慎重。④選擇合適治療時(shí)機(jī);術(shù)前行超聲檢查明確子宮肌瘤部位、數(shù)量及大小,術(shù)中應(yīng)用垂體后葉素;提高術(shù)者腹腔鏡手術(shù)技巧、完善手術(shù)器械。
總之,腹腔鏡下子宮肌瘤剔除術(shù)臨床效果好,且可減輕患者創(chuàng)傷、縮短術(shù)后恢復(fù)時(shí)間。
[1]馮鳳芝,冷金花,郎景和.腹腔鏡下子宮肌瘤剔除術(shù)的臨床進(jìn)展[J].中華婦產(chǎn)科雜志,2004,39(1):65-67.
[2]Rossetti A,Sizzi O,Soranna L,et al.Longterm results of laparoscopic myomectomy:recurrence rate in comparison with abdominal myomectomy[J].Hum Reprod,2001,16(4):770-774.
[3]Dubuisson JB,F(xiàn)auconnier A,Babaki-Fard K,et al.Laparoscopic myomectomy:a current view[J].Hum Reprod Update,2000,6(6):588-594.

