不同椎間隙硬膜外術后鎮痛效果的比較
劉學連 劉俊杰
隨著對術后疼痛病理認識的提高,人們已將術后鎮痛視為提高生活質量,促進患者術后早日康復的重要環節。與傳統肌內注射麻醉性鎮痛藥相比,患者硬膜外自控鎮痛技術(PCEA)具有鎮痛效果好,用藥量少,血藥濃度維持恒定,可根據個體對鎮痛藥的不同需求而投放用藥等優點,在臨床上已廣泛開展,取得了良好的鎮痛效果。本研究通過對2010年1月至2011年5月140例不同椎間隙穿刺留置硬膜外導管術后鎮痛的效應進行了探索比較,報告如下。
1 資料與方法
1.1 一般資料 擇期婦科手術患者140例,年齡20~60歲,ASAⅠ~Ⅱ級,身高155~170 cm,體重55~80 kg,血常規、出凝血時間、心電圖(ECG)正常,除外椎管內麻醉禁忌,既往無麻醉手術史、局麻藥過敏史、心肺疾患、代謝性疾病等。將患者隨機分成2組,每組70例。A組為L2~3椎間隙留置硬膜外導管術后鎮痛組,B組為T12~L1椎間隙留置硬膜外導管術后鎮痛組。2組年齡、體重、身高、手術方式和時間、出血量、補液量等一般資料差異無統計學意義(P>0.05)。
1.2 方法 術前常規魯米那0.1 g,阿托品0.5 mg,術前30 min肌內注射。患者入手術室后均行無損血壓測量(NIBP)、心率(HR)、血氧飽和度(SPO2)、ECG監測,以3 L/min的氧流量鼻導管吸氧,建立前臂靜脈通路,輸入復方氯化鈉注射液。患者取左側臥位,常規消毒鋪巾。A組取L2~3為穿刺點以16G硬膜外穿刺針穿刺成功后置入25G腰麻針腦脊液流出后20~30 s內緩慢注入0.75%布比卡因2 ml,置入硬膜外導管向頭側3~4 cm,妥善固定。B組分別在T12~L1及L3~4行硬膜外穿刺成功后分別向頭側和尾側置入硬膜外導管3~4 cm,妥善固定,平臥后分別向兩點注入2%利多卡因3 ml,5 min后確認導管未誤入蛛網膜下腔,T12~L1點注入 0.75% 羅哌卡因 8 ml,L3~4點5 ml。2組患者術中根據手術需求追加0.75%羅哌卡因,待感覺平面達T6后均行婦科手術。2組均排除麻醉效果不滿意者。術中患者常規留置導尿管。手術結束前15 min,分別向A組和B組T12~L1椎間隙硬膜外導管推注0.75%羅哌卡因5 ml的負荷量,術畢B組患者拔除L3~4椎間隙的硬膜外導管,2組患者硬膜外導管連接鎮痛泵,鎮痛配方:0.75%羅哌卡因150 mg,昂丹司瓊4 mg,芬太尼0.2 mg,高烏甲素 16 mg,加0.9%氯化鈉溶液至 100 ml,鎮痛泵容量 100 ml,流速 2 ml/h[1,2]。
1.3 觀察與評估 觀察并記錄患者術后鎮痛評分和舒適度評分:(1)疼痛評分用VAS標準:0分為無痛,10分為劇痛,<3分為鎮痛滿意,3~4分為基本滿意,≥5分為鎮痛差;(2)舒適度用BCS評分標準:0級為持續性痛,1級為安靜時無痛,深呼吸或咳嗽時疼痛加劇,2級為平臥,安靜時無痛,深呼吸或咳嗽時輕微疼痛,3級為深呼吸時無痛,4級為咳嗽時無痛[3]。
1.4 統計學分析應用SPSS 10.0統計軟件,計量資料以±s表示,采用t檢驗,計數資料采用χ2檢驗,P <0.05為差異有統計學意義。
2 結果
2.1 2組術后疼痛情況比較 2組開啟PCEA泵的時間均為48 h,患者疼痛≥5分,給予靜脈麻醉性鎮痛藥輔助。A組0分8例(11%),B組0分15例(21%);A組≥5分26例(37%),B組≥5分4例(6%),差異有統計學意義(P <0.05)。見表1。
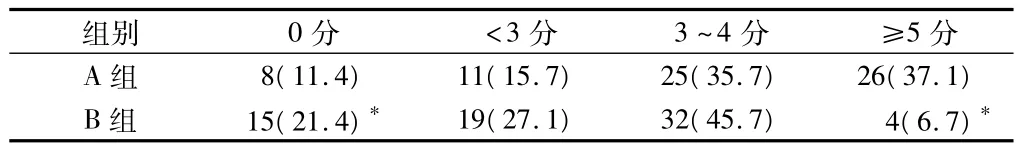
表1 2組術后疼痛情況比較 n=70,例(%)
2.2 2組術后舒適度評分比較 A組1分24例(34%),B組1分3例(4%);A組2分19例(27%),B組2分6例(9%),A組4分11例(16%),B組4分35例(50%),差異有統計學意義(P <0.05)。見表2

表2 2組術后舒適度評分比較 n=70,例(%)
3 討論
良好的硬膜外術后鎮痛技術,可使患者提早活動,促進機體的恢復,減輕或抑制疼痛刺激所引起的應激反應,有利于減少術后并發癥,所以探討一種好的硬膜外鎮痛方法很重要。本研究采用一次性微量鎮痛泵經不同椎間隙硬膜外術后鎮痛,通過比較2組患者術后VAS、BCS評分,得出T12~L1椎間隙硬膜外術后鎮痛效果明顯優于L2~3椎間隙硬膜外術后鎮痛。
羅哌卡因是一種新型長效酰胺類局麻藥,其中樞神經毒性和心臟毒性明顯低于布比卡因,低濃度羅哌卡因更具明顯的感覺、運動神經阻滯分離現象,因此被廣泛應用于臨床。我們采用0.15%羅哌卡因復合麻醉性鎮痛藥芬太尼和抗炎類鎮痛藥高烏甲素,鎮痛效果可靠,對靜息性疼痛和運動性疼痛均有滿意的鎮痛效果,并由于其感覺、運動神經阻滯分離的特點,患者可早期活動,下地行走,也大大減少了靜脈血栓的發生率。
穿刺間隙的選擇,在手術部位相應的椎間隙留置硬膜外導管給予局麻藥和鎮痛藥物術后止疼,鎮痛效果明顯增強。T12~L1椎間隙位于婦科手術的中位點,局麻藥容易擴散,達到良好的感覺神經阻滯作用,從而減輕患者應激反應及痛苦。L2~3椎間隙位置偏低,一次性微量鎮痛泵以2 ml/h速度向硬膜外腔注藥,藥物劑量少,易積聚在較低椎間隙,不易向頭側擴散,使得術后鎮痛效果不如T12~L1椎間隙硬膜外術后鎮痛,而增加了靜脈輔助麻醉性鎮痛藥物的劑量[4]。
綜上所述,婦科手術中采用兩點法硬膜外麻醉,術后利用留置在T12~L1椎間隙的硬膜外導管鎮痛比腰硬聯合麻醉后L2~3椎間隙硬膜外術后鎮痛效果更強,給患者帶來了更多的方便,減少了并發癥的發生,推薦使用該方法。
1 莊心良,曾因明,陳伯鑾主編.現代麻醉學(上冊).第3版.北京:人民衛生出版社,2005.1077-1104.
2 張立生,劉小立主編.現代疼痛學.第1版.石家莊:河北科學技術出版社,2000.948-969.
3 李群杰,姚偉瑜,房小斌,等.連續蛛網膜下腔鎮痛和硬膜外術后鎮痛的比較.臨床麻醉學雜志,2010,26:986-987.
4 佘守章,周弘峰,許學兵,等.不同椎間隙留管術后硬膜外持續泵注低濃度羅哌卡因鎮痛效應的比較.中華麻醉學雜志,2003,23:867-869.

