顱內血腫微創穿刺清除術與內科治療及去骨瓣血腫清除術治療中等量高血壓性基底節區腦出血近期生活質量恢復的觀察
馬舒貝 王蘇平 范鐵平
為了研究顱內血腫微創穿刺術與內科治療及去骨瓣血腫清除術治療中等量高血壓性基底節區腦出血近期生活治療恢復情況, 本研究根據納入與排除標準選擇了大連市中心醫院神經內科自2009年初開始至2012年末, 應用顱內血腫微創穿刺清除術治療的186例中等量高血壓腦出血病例與同期本院神經外科采用傳統開顱手術治療的153例中等量高血壓腦出血及同期神經內科采取內科治療的167例中等量高血壓腦出血病例, 作者對患者發病6個月末日常生活能力評定的結果進行對比研究。
1 資料與方法
1.1 一般資料 病例總計506例, 其中男283例, 女223例;年齡38~85歲, 平均62.05歲。
1.2 納入與排除標準 納入標準:①經CT確診的高血壓性基底節區(或殼核)腦出血。②出血量為30~50 ml。③癱瘓肢體的肌力為0~3級, NIHSS>9。④必須征得知情同意。排除標準:①凝血機制障礙。②存在顱內或全身感染。③合并嚴重心、肝、腎、肺等疾患或功能衰竭。④有過同側腦卒中病史, 并遺留肢體功能障礙。⑤明確診斷為顱內動脈瘤或動靜脈畸形合并出血。⑥瀕臨死亡, 生命體征不穩者。⑦依從性不好者。
1.3 研究方法
1.3.1 治療方法 顱內血腫微創穿刺清除術組:采用顱內血腫微創穿刺清除術, 術后根據病情給予常規的脫水降低顱內壓、清除自由基、維持水電解質平衡, 營養支持及防治肺內感染等各種并發癥。手術治療時間為發病后6~48 h。手術方法:針對血腫未破入腦室的病例, 根據術前頭CT測算穿刺靶點并根據血腫最大層面的血腫中心到頭鋪的垂直距離極為穿刺進針深度。使用北京萬特福科技有限公司生產的YL-1型一次性顱內血腫粉碎穿刺針按操作規程手術抽吸清除血腫。并在術后液化沖洗引流剩余顱內血腫至清除血腫達到80%以上時即可拔出引流管。針對血腫破入腦室系統造成腦室鑄型, 梗阻性腦積水的病例除了對腦組織中的血腫請除外, 還進行側腦室穿刺術降低顱內壓。
內科治療組給予吸氧, 心電血壓檢測, 保持呼吸道通暢,調控血壓, 常規脫水降低顱內壓, 清除自由基, 維持水電解質平衡, 營養支持及防治肺內感染等各種并發癥。
外科手術組在全麻插管狀態下手術, 手術時間均在發病后3~6 h。取耳前直切口呈馬蹄形切口, 骨窗4 cm×5 cm大小,切開皮層到血腫后, 用吸引器洗出血塊。
1.3.2 研究內容 ①三組患者基本情況:性別、年齡、患高血壓病時間、入院時血壓、術前GCS評分及血腫量。②三組患者的臨床療效: 對三組患者6個月末日常生活能力評分并進行比較。
1.4 研究內容標準
1.4.1 按多田公式[1]計算血腫量。
1.4.2 患者術后6個月神經功能恢復情況通過生活質量按照日常生活能力(ADL)評分劃分:ADLⅠ完全恢復社會和家庭日常生活能力;ADLⅡ可以獨立日常生活并恢復部分社會生活;ADL Ⅲ 日常生活部分需要別人幫助, 可以拄拐行走;ADL Ⅳ 臥床不起但保留意識, 日常生活需人幫助;ADL Ⅴ植物狀態。ADLⅠ~Ⅲ為療效良好, ADL Ⅳ~Ⅴ為療效不良。1.5 統計學方法 采用SPSS11.5統計軟件進行統計學分析, 經過統計學檢驗本研究中計數及計量資料符合正態分布, 因此計數及計量資料用均數±標準差(±s)差表示, 3組計量資料比較采取方差分析, 3組計數資料采用卡方檢驗及秩和檢驗, α=0.05為檢驗水準, 如P<0.05表示差異有統計學意義。
2 結果
2.1 基線資料比較 3組患者發病后治療前基本狀況:年齡、既往病史(高血壓病)入院時血壓值、治療前GCS評分及血腫量比較, 經檢驗差異無統計學意義, 具有可比性。
2.2 觀察指標 3組患者發病后6個月日常生活改善良好率:顱內血腫微創穿刺組發病6個月后生存患者日常生活改善良好率高于其余兩組且與其余兩組相比均差異有統計學意義 (P<0.05)。見表1。
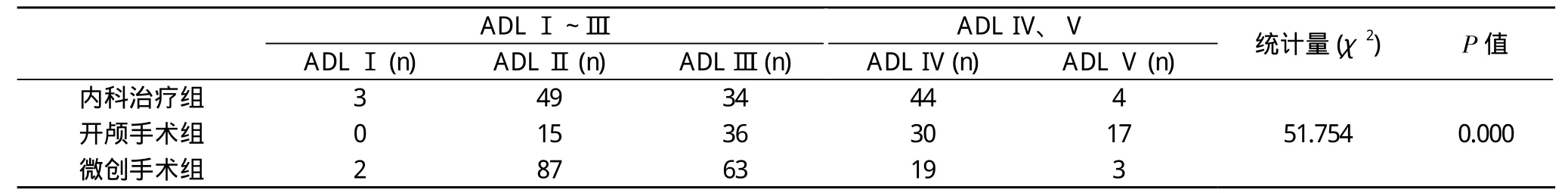
表1 三組患者發病后6個月末生活質量評估比較
3 討論
本研究中所涉及的高血壓腦出血病例血腫量分布于30~50 ml, 既往腦出血30 ml以上的病例均可以采取手術治療, 手術治療目前主要又分為以去骨瓣血腫清除術為代表的傳統手術和近十余年來逐漸開展的顱內血腫微創穿刺清除術。但是隨著目前內科治療水平的普遍提高及藥物治療的發展, 越來越多的中等量腦出血病例在經過內科治療后仍能夠存活。2010年美國原發性腦出血治療推薦指南提示對于是否及何時進行手術清除血腫目前仍存在爭議[2]。作者的此項研究是在此背景下進行的。Thanvil報道[3]腦出血量及治療前的意識水平是兩大強有力的預測原發性腦出血的預后因素。本試驗在治療前對各組患者的GCS評分及顱內血腫量比較差異無統計學意義, 具有試驗可比性。根據觀察指標分析3組患者發病后6個月日常生活改善良好率:顱內血腫微創穿刺組發病6個月后患者日常生活改善良好率高于其余兩組患者且差異有統計學意義(P<0.05)。考慮其原因如下:腦出血對腦組織的損傷主要分為機械壓迫和自由基損傷, 血腫周圍腦組織血流量下降是腦水腫發生和發展的重要因素, 手術治療能夠快速有效地清除大部分顱內血腫減輕血腫對腦組織的機械壓迫損傷, 同時也減少了顱內血腫分解產物對腦組織的進一步損害, 因此手術治療的意義重大, 尤其對于中等量及以上的高血壓性基底節區腦出血更是如此。目前作者分析造成兩個手術組生活改善良好率差異的主要原因如下:微創手術采取局麻的方式, 操作時間短、未暴露腦組織, 對血腫周圍組織的刺激和干擾少, 最大程度地降低了醫源性損傷。血腫量30~50 ml的患者微創術后意識狀態恢復較快, 腦水腫程度相對輕, 術后并發癥相對較少等因素, 有利于患者早期進行肢體康復訓練, 加速了神經功能的恢復。而對應到去骨瓣血腫清除術組患者去骨瓣血腫清除術本身需要全麻下手術, 創傷大、手術過程長、血腫周圍或血腫內部有功能的重要組織結構在手術過程中受到過長時間的牽拉撕扯等損傷都導致了術后嚴重的腦水腫、二次顱骨修修補等因素影響患者術后功能的恢復, 所以微創組預后更好。Dorothee Wachter等[4]總結幾乎30%去骨瓣手術的患者會遭到骨瓣再植術治療帶來的手術相關并發癥, 且由于創面感染, 更易導致顱內感染。腦出血術后1~6個月內是恢復最快最佳時期, 去骨瓣手術后的大多數患者頭部處于缺少顱骨狀態, 這一缺陷顯著阻礙了患者的恢復且去骨瓣患者需要再次性后期顱骨的修補, 隨之而來的術后影響將進一步影響患者對的神經功能恢復速度。因此作者得出結論:對于30~50 ml的中等量高血壓性基底節區腦出血患者, 與去骨瓣血腫清除術及內科治療相比顱內血腫微創穿刺血腫清除術可更好地改善患者近期預后。故中等量高血壓性基底節區腦出血患者可能更適合顱內血腫微創穿刺清除術治療。
[1]多田明,久田欣一,鈴木尚,等.CT測量腦內血腫量的方法.腦神經外科, 1981(9):251.
[2]Morgenstem LB, Hemphill JC III, Anderson C, et al.Guidelines for the management of spontaneous intracerebral hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association.Stroke.2010, (41): 2108-29.
[3]Thanvil BR, Sprigg N, Munshi SK.Advances in spontaneous intracerebral hemorrhage.Int J Clin Pract, 2012, 66(6):556-564.
[4]Doro thee VVatcher, Kim Rein eke, Timor Behm.Veit Rohde Cranioplasty after decompressive hemicraniectomy: Underestimated surgery-associated complications.Clinical Neurology and Neurosurgery, 2012:3196-3201.

