水針聯(lián)合拉瑪澤減痛法對分娩的影響
陸淑靜
產(chǎn)婦在分娩過程中產(chǎn)生較為劇烈的疼痛和恐懼不安, 可引起一系列的神經(jīng)內(nèi)分泌的改變, 造成胎盤血流量的降低,影響胎兒氧供, 并造成產(chǎn)婦產(chǎn)后嚴重疲勞、衰弱、抵抗力降低等。本文旨在探討水針與拉瑪澤的聯(lián)合模式運用于分娩鎮(zhèn)痛的效果和可行性。
1 資料與方法
1.1 一般資料 本研究已經(jīng)本院倫理委員會批準, 均與孕婦及家屬簽署知情同意書。選擇2010年10月~ 2011年6月在本院門診產(chǎn)前檢查有自然分娩意向的產(chǎn)婦, 隨機分為觀察組、拉瑪澤組和對照組, 每組80例, 3組超聲檢查均為足月妊娠單胎,兩組年齡、身高、體重及孕齡比較差異無統(tǒng)計學意義。
1.2 方法
1.2.1 水針鎮(zhèn)痛的方法 在產(chǎn)程活躍期, 腰痛劇烈時, 根據(jù)疼痛涉及的神經(jīng)傳導部位, 選擇在第5腰椎棘突劃一縱行中線, 左右各旁開2 cm為注射點, 由此兩點各向下2 cm處為第二注射點, 共4個注射點, 每個注射點皮內(nèi)注射無菌注射用水0.5 ml, 形成直徑約1.5 cm的皮丘。注射后再次宮縮時腰痛可被制止, 并可緩解腹痛。
1.2.2 拉瑪澤減痛分娩法 從孕28周開始由正規(guī)培訓的助產(chǎn)師示范指導, 丈夫陪同訓練產(chǎn)前體操及呼吸技巧訓練, 使產(chǎn)婦將注意力集中在對自己呼吸的控制上, 使宮縮頻率及呼吸頻率相互協(xié)調(diào), 提高機體對疼痛的耐受力從而加快產(chǎn)程減少出血、降低難產(chǎn)。
1.2.3 觀察組對孕期接受過拉瑪澤訓練的孕婦在宮口開大2~3 cm時采用水針鎮(zhèn)痛方法。拉瑪澤組單純采用拉瑪澤呼吸減痛分娩法, 對照組為未予任何鎮(zhèn)痛措施的產(chǎn)婦。
1.2.4 觀察項目 產(chǎn)程時間, 分娩情況, 對新生兒的影響及鎮(zhèn)痛效果。鎮(zhèn)痛效果指標采用Muileetr鎮(zhèn)痛強度評分法加以改良后的評定標準, 分為效果優(yōu)(0級), 良(1級), 一般(2級),差 (3 級 )。
1.3 統(tǒng)計學方法 以SPSS12.0軟件包進行統(tǒng)計分析, 計量資料行t或u檢驗, 計數(shù)資料行χ2檢驗。
2 結(jié)果
2.1 三組產(chǎn)婦產(chǎn)時疼痛程度的比較 產(chǎn)婦疼痛程度觀察組0, 1, 2, 3級分別55%, 25%, 17%, 3%, 拉瑪澤組為14%, 43%,23%, 20%, 對照組為1%, 15.33%, 20%, 63.66%, 三組比較觀察組明顯低于拉瑪澤組及對照組(P<0.01), 拉瑪澤組低于對照組(P<0.01)。
2.2 三組產(chǎn)程時間比較 觀察組總產(chǎn)程(429.16±77.81)min,拉瑪澤組為(535.39±86.35)min, 對照組為(615.74±90.05)min.觀察組較拉瑪澤組及對照組明顯縮短, 差異有統(tǒng)計學意義(P<0.01)。
2.3 三組新生兒窒息發(fā)生率產(chǎn)后出血及產(chǎn)后2h出血量比較觀察組產(chǎn)后2h出血量、產(chǎn)后出血及新生兒窒息的發(fā)生率均低于拉瑪澤組和對照組(P<0.05), 見表1。
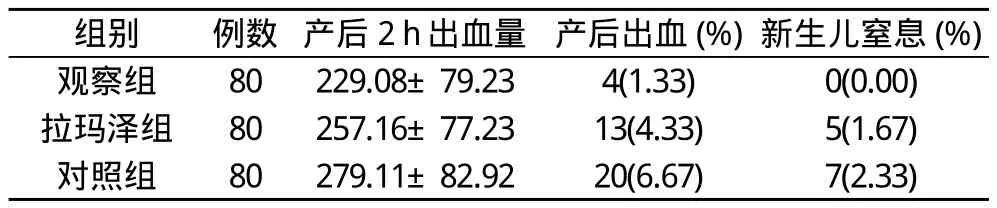
表1 3組新生兒窒息產(chǎn)后出血發(fā)生及產(chǎn)后2 h出血量的比較
3 討論
分娩疼痛對產(chǎn)婦和胎兒均有很大的不良影響。目前分娩鎮(zhèn)痛主要采取鎮(zhèn)痛藥物或麻醉鎮(zhèn)痛, 但幾乎所有鎮(zhèn)痛藥與麻醉藥都具有中樞抑制的作用[1], 所以, 越來越多的研究者建議采取非藥物療法分娩鎮(zhèn)痛。產(chǎn)婦臨產(chǎn)后第一產(chǎn)程的疼痛主要來自宮體部的收縮和子宮下段的擴張, 近半數(shù)孕產(chǎn)婦以腰疼為主, 有時放射到髂部和骶部, 水針減痛的原理可能與刺激體內(nèi)釋放有陣痛作用的中樞神經(jīng)遞質(zhì)β-內(nèi)啡呔有關(guān)。另外水針為注射用水, 注入腰部皮內(nèi)利用滲透性小且彌散慢,可引起機械強刺激及壓迫作用, 阻斷部分神經(jīng)傳導, 產(chǎn)生鎮(zhèn)痛作用。所以水針分娩鎮(zhèn)痛是一種簡單易行, 符合自然分娩的生理規(guī)律, 且為對母兒無不良影響的分娩鎮(zhèn)痛方法。
拉瑪澤減痛法是在自然分娩法與精神預防性鎮(zhèn)痛法相結(jié)合基礎上的促進與發(fā)展, 是推行以人為本, 實行人性化, 個性化服務, 促進產(chǎn)科模式轉(zhuǎn)變的一項新技術(shù)[2]。可明顯降低產(chǎn)婦恐懼、焦慮等分娩中不良情緒的程度。拉瑪澤減痛法同樣也具有非藥物性鎮(zhèn)痛分娩的不足, 即鎮(zhèn)痛效果差, 適用于輕度或中等程度疼痛, 或適用于第一產(chǎn)程中的潛伏期鎮(zhèn)痛。作者應用水針聯(lián)合拉瑪澤減痛法起到了互相促進的效果, 調(diào)動了主觀能動性, 具有縮短產(chǎn)程, 減少產(chǎn)后出血量及降低新生兒窒息發(fā)生的優(yōu)勢。即可減少產(chǎn)婦不必要的耗氧量和能量消耗, 避免子宮胎盤血流量減少, 降低胎兒缺氧及新生兒窒息狀況的出現(xiàn), 既能保護、促進、支持自然分娩, 又有利于提高圍產(chǎn)期服務質(zhì)量, 使產(chǎn)婦順利度過分娩期, 降低新生兒的發(fā)病率, 對保護母嬰安全有重要意義。
[1]楊小春.分娩鎮(zhèn)痛的進展與現(xiàn)狀.中國誤診學雜志, 2002,2(1):59-60.
[2]楊菲.精神預防性分娩鎮(zhèn)痛125例體會.鄭州大學學報(醫(yī)學版),2005, 40:957.

