Galectin-3和P27在內鏡黏膜下剝離術治療老年早期胃癌中的臨床意義
穆小松 王勝強 龍 波 牟燕飛 吳 毅 廖開友 徐 燕 莫紹江 馬 犇 唐顯力 劉師宏 汪 威
(重慶市腫瘤研究所綜合科,重慶 400030)
早發現、早確診和早治療是最終有效提高胃癌療效、降低患者死亡、改善臨床預后和提高生活質量的關鍵環節。隨著科學技術的不斷進步,窄帶成像技術(NBI)、色素胃鏡和超聲內鏡的聯合應用大大地提高了早期胃癌的臨床檢出率。內鏡黏膜下剝離術(ESD)實現了老年早期胃癌患者的微創治療。作為重要腫瘤相關蛋白的Galectin-3和P27已逐漸在胃癌研究中確立了其輔助診斷地位,并且也發現了它們與臨床病理的密切關系,但是目前尚缺乏隨訪研究探討它們在早期胃癌患者臨床預后方面的意義。本研究擬評估Galectin-3和P27與老年早期胃癌患者臨床病理的關系,分析它們在ESD術預后方面的臨床意義。
1 資料和方法
1.1一般資料 2010年7月至2013年10月本院消化內科經胃鏡活檢發現的58例老年早期胃癌患者,年齡60~79(平均66.1)歲,男31例(53.4%),女27例(46.6%);臨床主要癥狀包括上腹部隱痛22例,腹脹10例,食欲下降6例,消瘦3例,黏液樣黑便3例,無癥狀者14例均由體檢發現。胃鏡活檢病理檢查為印戒細胞癌、未分化癌或(和)病灶>3 cm的,有遠隔轉移或淋巴結轉移的,年齡<60歲的早期胃癌患者予以排除。
1.2方法
1.2.1早期胃癌的診斷 完善心電圖、血壓和凝血功能等檢查后,與患者簽署胃鏡檢查知情同意書。胃鏡檢查前禁食水6 h以上,見病灶后首先NBI染色,再以0.5%美蘭染色,并在內鏡下取活檢2~4塊,在病理診斷明確后行超聲胃鏡,用于判斷病灶的黏膜浸潤情況。
1.2.2內鏡黏膜下剝離術 術前常規行內鏡超聲、胸部平片、腹部超聲或CT檢查,術前簽署手術知情同意書。氣管插管,全麻。內鏡前端安裝透明帽,進鏡后病灶范圍和邊緣清晰者可直接標記,而范圍模糊者用靛胭脂染色病灶,確定病灶部位、邊緣和范圍后,再以氬氣在距病灶0.5 cm處點狀標記切除范圍;完成標記后,在病灶黏膜下注入美蘭高腎上腺素鹽水(腎上腺素濃度:0.005%),使病灶充分抬舉,并形成液墊,以便于手術操作;首先用Olympus hook刀切開黏膜,然后用hook刀或IT刀逐步剝離出病灶黏膜,而剝離的病灶黏膜以負壓吸入透明帽后隨鏡帶出,最后觀察手術創面是否平整、有無出血、穿孔或病灶殘留等情況。將收集的58例患者的早期胃癌病灶黏膜及其周圍正常組織分離后,分別用10%的甲醛溶液固定、包埋和切片后備用,其中部分組織用于HE染色。
1.2.3免疫組化檢測 Galectin-3抗體和P27抗體均購于武漢博士德生物科技有限公司;免疫組化試劑盒及二氨基聯苯胺(DAB)顯色系統,均購于福州邁新生物技術有限公司。免疫組織化學染色的主要步驟嚴格按說明書操作,要求每位患者至少分別分析3張高倍鏡下腫瘤組織和周圍正常組織圖像,然后用image pro-plus圖像分析軟件計算每張圖像的累積積分光密度值,每位患者取不同切片的平均值。
1.2.4術后處理及隨訪 ESD術后患者禁食水,并根據情況進行補液、抑酸和止血等對癥處理,并觀察患者在1 w內是否出現疼痛、出血或穿孔等術后并發癥。術后約兩年(24個月)定期門診隨訪,分別在術后第1、3、6、12、18、24個月進行內鏡觀察,24個月的隨訪中無失訪發生。
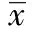
2 結 果
2.1術后情況及免疫組化檢測結果 58例老年早期胃癌患者在術后均未出現嚴重的術后并發癥,僅有10例出現可耐受的腹部疼痛;8例胃出血,經內科治療控制;無1例發生胃穿孔,提示老年早期胃癌患者對ESD術耐受尚可。對術后標本的蘇木素-伊紅(HE)染色切片觀察發現,所有患者的術后病理標本均有正常組織切緣,提示ESD手術剝離腫瘤完整,已達R0切除標準。常規病理檢查示:有黏膜下破壞的早期胃癌33例,無固有肌層破壞,與超聲內鏡表現一致。癌組織中Galectin-3的表達量(3 732±661)明顯高于正常組織(2 501±714),而癌組織P27表達(1 378±301)明顯低于正常組織(2 085±590);但二者的腫瘤組織表達量沒有明顯的負相關(P>0.05)。
2.2Galectin-3和P27與臨床病理特征的關系 Galectin-3蛋白在病灶越大的病例中表達越高,與超聲下有無黏膜結構相關(P<0.05);而P27蛋白表現為病灶越大表達越低(P<0.05),但并未發現其他相關病理聯系。見表1。
2.3Galectin-3和P27與患者預后的關系 本文總的術后復發率為7/58(12.1%)。進一步分析Galectin-3和P27蛋白與術后復發的關系,首先用ROC曲線在正常和腫瘤組織中分別對Galectin-3和P27蛋白進行分析,并找到兩種蛋白的陽性判斷界值,分別為≥3 358和≤1 441,這也提示了兩種蛋白在早期胃癌中的陽性表達閾值。采用這兩個界值分別對58例患者腫瘤組織的蛋白表達量進行陽性組和陰性組的劃分,其中≤1 441組為P27表達陽性組,然后應用log-rank比較兩組患者的術后復發情況,顯示兩組的無復發生存率均有顯著性差異(79.4% vs 100%)(P=0.020)。進一步的Cox風險比例模型多因素分析也提示這兩種蛋白是預后的影響因素(P<0.05)。見表2。

表1 Galectin-3和P27蛋白在不同臨床病理參數患者中的表達情況±s)

表2 老年早胃癌患者ESD術后復發影響因素的Cox分析
3 討 論
早期胃癌在臨床上具有起病隱匿,癥狀輕且多可耐受等特點,而目前對微小、凹陷或扁平隆起等病灶難以查見,從而可能延誤早期診斷和治療〔1〕。早期胃癌可以發生于任何年齡,且60歲以上的老年患者并不少見,因此能否有效地對這類患者進行早期診斷和治療對于其疾病預后和生存質量具有極為重要的臨床意義。近年來,隨著科學技術的不斷發展,逐漸出現了一些用于胃癌早期診斷和治療的新型設備或先進技術,如NBI、色素胃鏡、超聲胃鏡等,使得臨床對于早期胃癌的診斷率逐步提高〔2〕。
NBI使胃鏡檢查對黏膜表面的血管影像顯示更加清楚。有研究發現,經NBI觀察胃黏膜下的血管呈網格狀、橢圓形或不規則形的病灶均可提示惡性腫瘤的發生〔3〕。因此NBI技術的應用可以作為常規胃鏡檢查的手段之一,可能對早期胃癌的檢出有一定的臨床意義。對于早期胃癌病灶的腫瘤大小、形狀、邊緣和范圍情況,通過色素胃鏡的應用,可以得到較準確的定性或定量結果。美蘭是一種吸收性的生物染料,可被腸化生上皮充分吸收,但卻不能被正常組織吸收,而且美蘭易與惡性細胞結合,且一般來說,分化越低著色越深,從而最終形成不同程度的染色效果〔4〕。因此,對于胃鏡直視下判斷病灶困難的病例,有效應用美蘭胃鏡可大大提高早期胃癌的檢出率。如果將NBI與色素胃鏡相結合應用,可以為早期胃癌的診斷提供準確有效的途徑。超聲內鏡技術是通過超聲掃描清晰地顯示胃黏膜的層次結構,并可準確測定各層厚度,且有效判斷早期胃癌有無黏膜下的浸潤,有助于區分黏膜內癌和黏膜下層癌。而且,對于局限于黏膜下層的早期胃癌,也可通過超聲內鏡進行清楚的判斷〔5〕。早期胃癌治療前行超聲內鏡檢查具有準確的臨床病灶病理情況指示作用。
對于早期胃癌的治療,我國一般是依據2009版美國國主綜合癌癥網絡(NCCN)胃癌臨床實踐指南中推薦的胃切除術及淋巴結清掃Dl/D2這兩種手術,但是近年來對于早期胃癌的患者,特別是沒有淋巴結或遠處轉移的,經內鏡有效清除原發病灶已經逐步成為主要治療手段。內鏡下治療具有以下特點:創傷小、并發少、恢復快、生存好、費用低等,所以這種微創手術治療方式尤為適用于耐受較差的老年早期胃癌患者。ESD術是由內鏡黏膜下切除術(EMR)發展而來的,也是目前應用于臨床的一項新的治療技術。而尖端帶有陶瓷絕緣頭的電刀(IT刀)使醫生對可能較大的胃黏膜病灶進行一次性完整切除提供了可靠條件〔6〕。隨著近年來ESD技術的不斷發展,電刀類型也由最早的IT刀發展到目前的hook刀、flex刀、flush刀等〔7〕。而且如果能夠有效聯合應用這些器械,可提高手術的成功率,降低疼痛、出血和穿孔等并發癥的發生率。本研究結果提示了這種微創手術良好的安全性及低復發率。
Galectin-3蛋白可以與特異性細胞表面糖蛋白或糖脂結合,調節細胞的生長、黏附、凋亡和分化等。Galectin-3高表達與胃癌的細胞分化、侵襲和轉移等有關,在胃癌中表達較正常組織明顯增強,且隨分化的降低,表達也不斷增強,有淋巴結轉移的胃癌中其表達也比無淋巴結轉移的高〔8〕。楊志明等〔9〕通過定量分析的方法發現,Galectin-3在原發灶、淋巴結轉移灶和腹膜轉移灶的表達與正常胃組織有顯著性差異。而P27是一種抑癌基因,其表達往往與腫瘤呈負相關關系。有研究〔10〕發現,胃癌癌旁組織p27表達量介于癌組織與正常組織,表明了從正常到癌的轉變中,p27的表達呈逐漸下降的趨勢,這也提示了p27蛋白低表達可能與腫瘤大小、浸潤深度和侵襲性等均有密切關系。本研究也提示了Galectin-3和P27與胃癌的發生發展密切相關,且可能成為發現早期胃癌的有效指標,可以作為胃癌發生的腫瘤標志物。但是它們與早期胃癌患者的性別、腫瘤部位、血管紊亂(NBI染色)和分化程度(美蘭染色)無顯著的相關性,這可能與指標選擇和樣本數量有限有關,需進一步研究證實。一般認為病灶越大其腫瘤侵襲力越強,對周圍組織的影響和破壞力也越強,同樣,黏膜結構是否破壞也反映了腫瘤的侵襲和轉移趨勢,因此,本文間接地提示了Galectin-3和P27蛋白與胃癌侵襲和轉移密切相關,這對判斷胃早癌的進展和預后有重要意義。雖然本研究并未發現Galectin-3和P27表達的相關性,但若能同時檢測二者的表達可能會有效提高早期胃癌的檢出率。結合log-rank及多因素Cox風險回歸分析也提示了Galectin-3和P27蛋白可能是老年胃早癌患者的唯一預后預測指標。
4 參考文獻
1劉正新.胃鏡下胃癌的早期診斷和治療〔J〕.國際消化病雜志,2008;28(1):3-5.
2鄧長生.胃癌相關研究進展-早期胃癌診斷研究現狀與進展〔J〕.世界華人消化雜志,2011;19(32):3309-12.
3曹長琦,李士杰,李子禹,等.突帶成像技術在診斷上消化道多發癌中的應用價值〔J〕.腫瘤防治研究,2012;39(8):997-1000.
4寇繼光,袁岸龍,鐘碧波,等.染色內鏡聯合黏膜切除術對胃黏膜上皮不典型增生及早期胃癌診斷價值的研究〔J〕.國際消化病雜志,2009;29(1):74-6.
5付明生,潘淑賢,許蘭濤.高頻超聲胃鏡對早期胃癌的診斷價值〔J〕.中華臨床醫師雜志(電子版),2012;6(12):3448-9.
6周平紅,姚禮慶,秦新裕.內鏡黏膜下剝離術在早期胃腸腫瘤中的應用與評價〔J〕.中華胃腸外科雜志,2010;13(5):324-6.
7Onozato Y,Ishihara H,Iizuka H,etal.Endoscopic submucosal dissection for early gastric cancer and large flat adenomas〔J〕.Endoscopy,2006;38(10):980-6.
8程春生,董衛國,羅和生.Smad4和Galectin-3在胃癌的表達及其臨床意義〔J〕.臨床消化病雜志,2005;17(1):14-6.
9楊志明,伍曉汀,何 濤,等.胃癌腹膜轉移中Galectin-3 mRNA的表達與意義〔J〕.四川大學學報(醫學版),2006;37(1):105-8.
10任惠梅,李 梅,王朝輝,等.P27蛋白表達與胃癌發生及臨床病理特征的關系〔J〕.大連醫科大學學報,2006;28(1):25-6.

