腹腔鏡輔助與開腹行遠端胃癌根治術后病人臨床指標的比較研究
張淑卿,佘廣燕
腹腔鏡胃癌根治術是近年來新型的胃癌手術方式,腹腔鏡胃癌根治術不同于傳統手術,如手術時間相對較長、術后恢復較快等。在圍術期護理上,具有其特殊性。我科近年共完成腹腔鏡輔助遠端胃癌根治術352例,取得了較好的近期療效。腹腔鏡輔助胃癌根治術的開展,給護理工作帶來了新的挑戰,為更好地指導腹腔鏡輔助胃癌根治術病人的圍術期護理工作,對2003年11月—2008年1月我科實施的100例腹腔鏡輔助遠端胃癌根治術和同期100例開腹行遠端胃癌根治術病例進行比較分析,觀察兩組病人術后肝功能恢復、肛門排氣、排便、恢復情況、住院費用和護理措施情況,現報告如下。
1 資料與方法
1.1 臨床資料 2003年11月—2008年1月腹腔鏡輔助遠端胃癌根治術手術組100例胃癌病人(腹腔鏡組),男62例,女38例,年齡24歲~86歲(45.21歲±9.24歲),術后病理檢查確診為胃高分化腺癌24例,胃中分化腺癌27例,胃低分化腺癌46例,胃黏液腺癌1例,胃印戒細胞癌1例,胃未分化癌1例。同期行開腹手術組100例胃癌病人(開腹組),男52例,女48例,年齡31歲~82歲(31.26歲±10.21歲),術后病理檢查確診為胃高分化腺癌21例,胃中分化腺癌23例,胃低分化腺癌48例,胃黏液腺癌2例,胃印戒細胞癌3例,胃未分化癌3例。兩組病人術前均常規行上消化道鋇餐及電子胃鏡或超聲胃鏡檢查,明確病變部位及病理類型。常規行胸片、腹部超聲及上腹部CT檢查,無肝臟及其他部位轉移征象,術后均常規行抗感染及營養支持治療。
1.2 手術方式 腹腔鏡輔助遠端胃癌根治術采用氣管插管全身麻醉,仰臥位,全身麻醉成功后,通過臍下緣切口刺入氣腹針建立CO2氣腹,氣腹壓力10mmHg~16mmHg(1mmHg=0.133kPa),分別于左、右上腹部和臍部穿刺5枚 Trocar(5 mm、10mm或12mm),行腹腔探查及腫瘤定位、淋巴結清掃,腹腔內操作完成后,通過上腹部5cm輔助切口整塊移除網膜及切除胃大部組織,并完成消化道重建。術后常規腹腔內放置引流管,一般由兩側腋前線戳口引出。開腹手術在全身麻醉成功后,取腹直肌正中切口,銳性加鈍性沿橫結腸游離大網膜,余同腹腔鏡手術。
1.3 觀察指標 ①手術前、后肝功能情況;②術后恢復指標,如術后肛門排氣時間、排便時間、平均住院時間和住院費用;③術后并發癥,如切口感染、肺部感染、吻合口漏和術后出血。
1.4 統計學處理 數據均以率、均數±標準差(x±s)表示,均數間比較采用t檢驗,重復測量數據采用方差分析,統計軟件采用SPSS 15.0。
2 結果
2.1 兩組病人臨床資料比較(見表1)
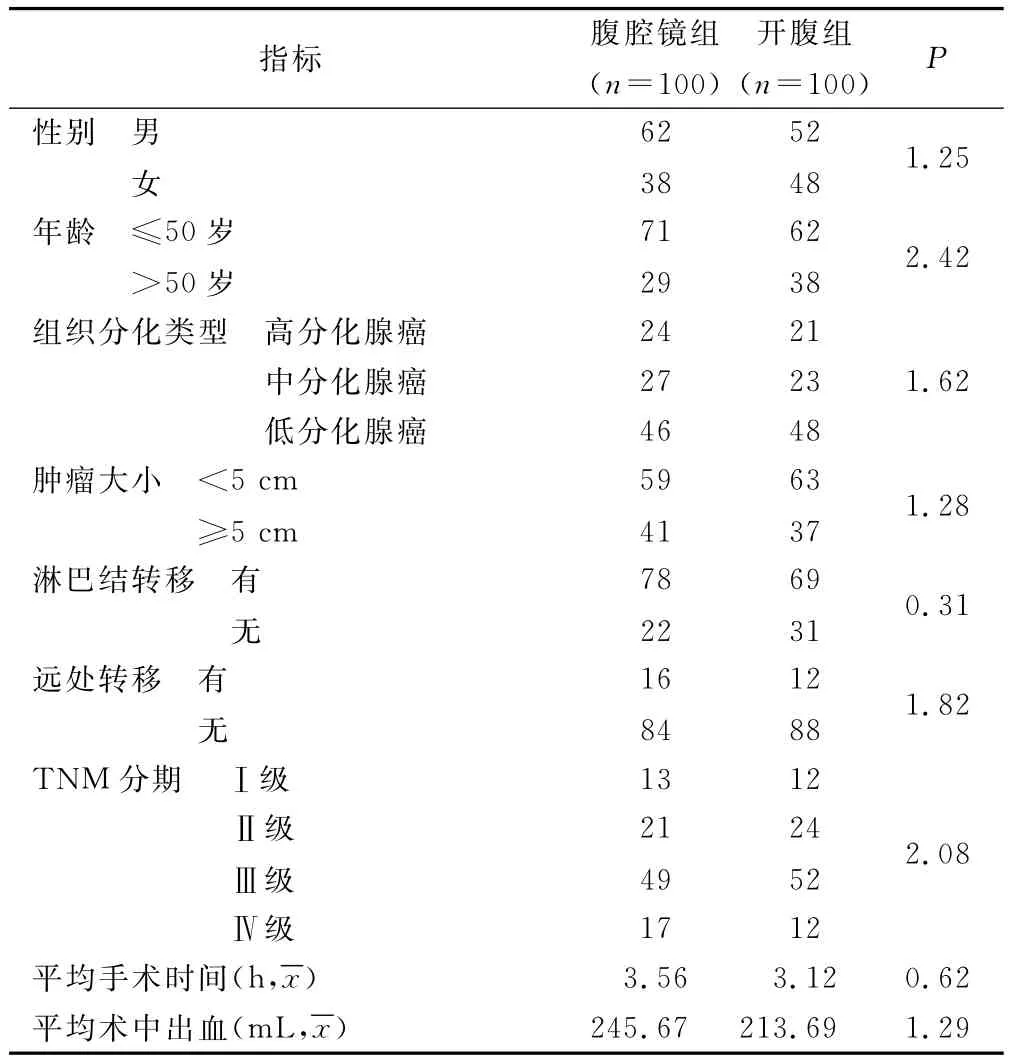
表1 兩組病人臨床資料比較 例
2.2 兩組術后康復相關指標比較(見表2、表3)
表2 兩組病人術后肝功能和營養狀況比較(±s)
組別 例數 時間 門冬氨酸氨基轉移酶IU/L丙氨酸氨基轉移酶IU/L總蛋白g/L總膽紅素μmol/L直接膽紅素μmol/L腹腔鏡組 100 術前第1天 33.43±0.14 51.12±1.34 62.17±2.21 6.55±0.83 2.64±0.07術后第1天 57.31±2.11 71.41±0.21 53.32±2.61 24.50±0.71 8.54±0.03術后第8天 38.21±1.24 52.31±0.41 61.36±0.71 7.80±3.73 7.73±0.07開腹組 100 術前第1天 36.41±3.01 57.51±6.12 62.52±0.41 7.81±0.93 6.62±4.21術后第1天 60.21±0.82 72.51±0.51 58.11±0.43 22.61±0.05 11.43±0.62術后第8天 37.25±3.21 66.52±2.411) 62.33±0.21 21.05±0.071) 2.34±0.121)1)與腹腔鏡組比較,P<0.05。
表3 兩組病人術后肛門排氣、排便、住院時間及費用比較(±s)

表3 兩組病人術后肛門排氣、排便、住院時間及費用比較(±s)
組別 例數 肛門排氣時間h排便時間h術后住院時間d住院總費用元腹腔鏡組 100 41.25±1.81 106.23±1.23 6.43±0.21 21 598.42±3.25開腹組 100 47.31±1.26 114.19±0.25 10.32±1.08 23 865.46±1.32 P<0.05 <0.05 <0.05 <0.05
2.3 兩組術后并發癥發生情況(見表4)
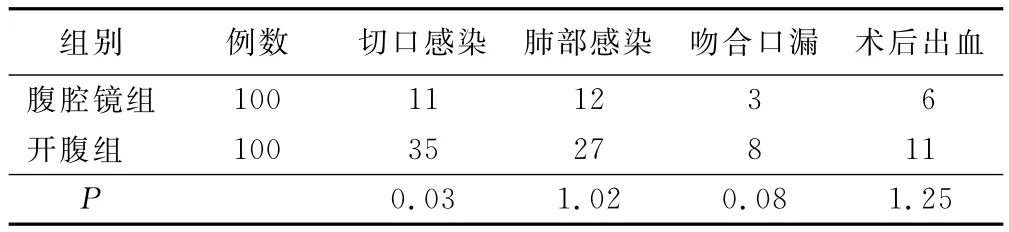
表4 兩組術后并發癥發生情況比較 例
3 討論
微創是21世紀外科發展的總趨勢,腹腔鏡作為其中重要的手術組成部分,已經被引入外科臨床的各個領域,并且發揮了越來越重要的作用。腹腔鏡胃癌根治術是20世紀90年代逐漸發展起來的,經過10余年的發展,已經成為胃癌外科治療的一種發展趨勢。腹部手術后早期病人下床活動可增加肺活量,減少肺部并發癥,改善血液循環,促進傷口愈合,有助于腸道和膀胱功能的恢復,減少下肢靜脈血栓形成及肺栓塞的危險[1]。腹腔鏡輔助胃癌根治術具有創傷小、疼痛輕、恢復快的微創化優勢,病人可早期下床活動[2,3]。由于我國腹腔鏡技術起步較晚,目前腹腔鏡下胃癌根治術的圍術期護理尚處于探索階段。我科在心理護理、管道護理及病人術后活動方面取得了一定經驗。腹腔鏡下胃癌根治術圍術期的精心護理對創傷不適感的減輕、胃腸功能的早期恢復、術后并發癥的降低、平均住院時間的縮短、手術成功率的提高起到了重要作用[4]。
腹腔鏡手術用于治療惡性腫瘤是對腹腔鏡手術的挑戰,也是對護理人員提高護理質量的挑戰。因此,要求護理人員加強專業知識的更新與研究,以跟上外科手術技術的發展。本研究比較發現:兩組術后恢復指標如術后肝功能、肛門排氣時間、排便時間、平均住院時間和住院費用,術后切口感染、肺部感染、吻合口漏和術后出血發生率,腹腔鏡輔助遠端胃癌根治術后病人均優于開腹組。術后常規心電監護、持續低流量吸氧,維持病人術后血流動力學穩定,密切觀察切口及腹部體征的變化,適時地給予病人同情和照顧,耐心傾聽主訴、細心解答有關問題,鼓勵病人戰勝病痛,可以通過病人的愛好,如聽音樂、看報、雜志、小說等分散注意力,緩解疼痛,輕松愉快地配合治療;術后醫護人員通過經常看望病人,詢問不適,一旦發現病情變化,積極應對處理,在排除異常的基礎上向病人及親屬解答有關問題,使其獲得心理支持,鼓勵病人早期下床活動及制定有效的梯形康復訓練,促使胃腸蠕動早日恢復。饒蕓等[5]比較339例腹腔鏡胃癌根治術和同期284例開腹胃癌根治術病人術后疼痛、恢復情況及護理措施,發現腹腔鏡胃癌根治術相對傳統開腹手術而言具有創傷小、術后恢復快等優點,認為其圍術期護理的關鍵在于心理護理、術后病情觀察和加強健康教育及飲食指導。王丹柳等[6]對92例完全行腹腔鏡胃癌根治術的護理發現,腹腔鏡下胃癌根治術圍術期的精心護理對創傷不適感的減輕、胃腸功能的早期恢復、術后并發癥的降低、平均住院時間的縮短、手術成功率的提高起重要作用。本研究結果同樣表明,腹腔鏡輔助遠端胃癌根治術相對傳統開腹手術而言具有創傷小、術后恢復快等優點,其圍術期護理的關鍵在于心理護理、術后病情觀察和加強健康教育及飲食指導。
[1] Ichikawa D,Hiki N,Fukunaga T,etal.Usefulness of standardization in spreading of laparoscopy-assisted distal gastrectomy[J]Hepatogastroenterology,2010,57:975-979.
[2] Kang KC,Cho GS,Han SU,etal.Comparison of billroth Ⅰ and billroth Ⅱ reconstructions after laparoscopy-assisted distal gastrectomy:A retrospective analysis of large-scale multicenter results from Korea[J].Surg Endosc,2011,25:1953-1961.
[3] Peng JS,Song H,Yang ZL,etal.Meta-analysis of laparoscopy-assisted distal gastrectomy and conventional open distal gastrectomy for early gastric cancer[J].Chin J Cancer,2010,29:349-354.
[4] 余佩,武羅.進展期胃癌腹腔鏡根治術的應用進展[J].中華消化外科雜志,2007,6:166-168.
[5] 饒蕓,駱群,程琳,等.腹腔鏡和開腹胃癌根治術患者圍術期護理的比較[J].解放軍護理雜志,2008,25(10B):4-6.
[6] 王丹柳,孫躍明.完全腹腔鏡下胃癌根治術的圍手術期護理[J].腹腔鏡外科雜志,2009,14:479-480.

