急診重癥監護室細菌感染與藥敏分析
臧秀賢,徐大海,張 楠,逄 利
急診重癥監護室細菌感染與藥敏分析
臧秀賢,徐大海,張 楠,逄 利
目的了解醫院急診重癥監護室(emergency intensive care unit,EICU)病原菌分布、藥物敏感及耐藥情況,指導臨床合理使用抗生素。方法分析筆者所在醫院EICU證實有院內細菌感染的臨床病例,對其進行細菌鑒定和藥敏試驗。結果醫院細菌感染率10.5%,在85例感染患者中,痰培養陽性率85.9%,血培養陽性率14.1%,中段尿培養和中心靜脈尖段培養無細菌生長。檢出的病原菌中,以革蘭陰性桿菌為主,其中大腸埃希菌占22.4%,鮑曼不動桿菌占21.2%,肺炎克雷白桿菌占5.9%。藥敏結果顯示細菌耐藥性明顯增強,大多數革蘭陰性菌對美羅培南、頭孢哌酮/舒巴坦、哌拉西林/他唑巴坦、阿米卡星有較高敏感性;革蘭陽性菌對萬古霉素、利奈唑胺高度敏感。結論EICU院內感染病原菌多為耐藥菌株,應加強醫院內細菌感染及耐藥監測,采取有效措施減少院內感染的發生率。
重癥監護病房;院內感染;藥敏試驗
近年來,重癥監護室(intensive care unit,ICU)內細菌感染發生率逐漸升高,致病菌也呈現多重耐藥甚至泛耐藥的趨勢,成為臨床醫師關注的熱點問題。ICU常見致病菌感染,一方面與患者病情重,免疫力及抵抗力差,可能存在肺、肝、腎等多器官功能不全,機體內環境紊亂,或慢性基礎疾病較多有關;另一方面,氣管插管、機械通氣和吸痰等侵入性診療手段操作較多,易發生醫源性感染,故ICU患者院內感染發生率明顯高于普通病房[1,2]。為了解ICU中醫院內細菌感染及耐藥狀況,現對筆者所在醫院2013年入住EICU患者送檢的各種標本中分離出的病原菌分布及耐藥性進行分析。
1 資料與方法
1.1 一般資料 收集2013-01至2013-12我院EICU共810例重癥患者的臨床資料,經體液培養證實院內感染者85例。
1.2 診斷標準 醫院感染是指住院患者在醫院內獲得的、無明顯潛伏期的感染,評判標準參考文獻[3]。
1.3 標本留取 留取感染患者的痰液、血液、中段尿、中心靜脈導管尖段標本送檢。所送標本嚴格按照《全國臨床檢驗操作規程》要求留取、接種,痰標本接收后應涂片、染色、低倍鏡鏡檢,若單視野上皮細胞>25,而白細胞<10,視為不合格標本,需重新留取。
1.4 細菌的鑒定和藥物敏感性檢測 細菌鑒定按《全國臨床檢驗操作規程》進行細菌培養。采用法國ATB Expression 半自動微生物分析儀(梅里埃公司)及配套鑒定試劑卡(包括ID32E、ID32GN、ID STAPH試劑卡)進行細菌鑒定。藥敏紙片由英國OXOID公司提供,M-H培養基為哥倫比亞瓊脂。藥敏試驗均按照美國臨床實驗室標準化委員會(national committee for clinical laboratory standards,NCCLS)頒布的標準判斷結果,按敏感、中介、耐藥報告。質控菌為大腸埃希菌ATCC25922、金黃色葡萄球菌ATCC25923、銅綠假單胞菌ATCC27853。
1.5 統計學處理 將相關原始資料錄入Excel表中,計量資料采用描述,計數資料采用構成比表示。
2 結 果
2.1 醫院感染發生率 810例患者中有85例發生院內感染,感染率10.5%,其中男47例,平均(62.3±5.7)歲,女38例,平均(58.5±6.3)歲。有呼吸機輔助通氣者40例(53.3%),呼吸機相關性肺炎者5例(6.7%),導尿管使用率96.0%,無中段尿培養感染,中心靜脈插管使用率64.0%,無感染。痰培養陽性率85.9%,血液培養陽性率14.1%。
2.2 送檢標本情況 共送檢標本336次,其中痰液174次,血液134次,中段尿23次,中心靜脈導管尖段5次。送檢標本中,共檢測出75株細菌,只檢測出1種細菌的有49例次,同時檢測出2種細菌的有10例次,同時檢測出3種細菌的有2例次。
2.3 病原菌分類 75株細菌中,共有22種。其中革蘭陰性桿菌8種50例(58.8%);革蘭陽性菌4種17例(20.0%);真菌3種18例(24.0%);棒狀桿菌、洛菲不動桿菌、糞腸球菌、松鼠葡萄球菌、咽峽鏈球菌、毛霉菌各1株。2株以上主要細菌感染見表1。
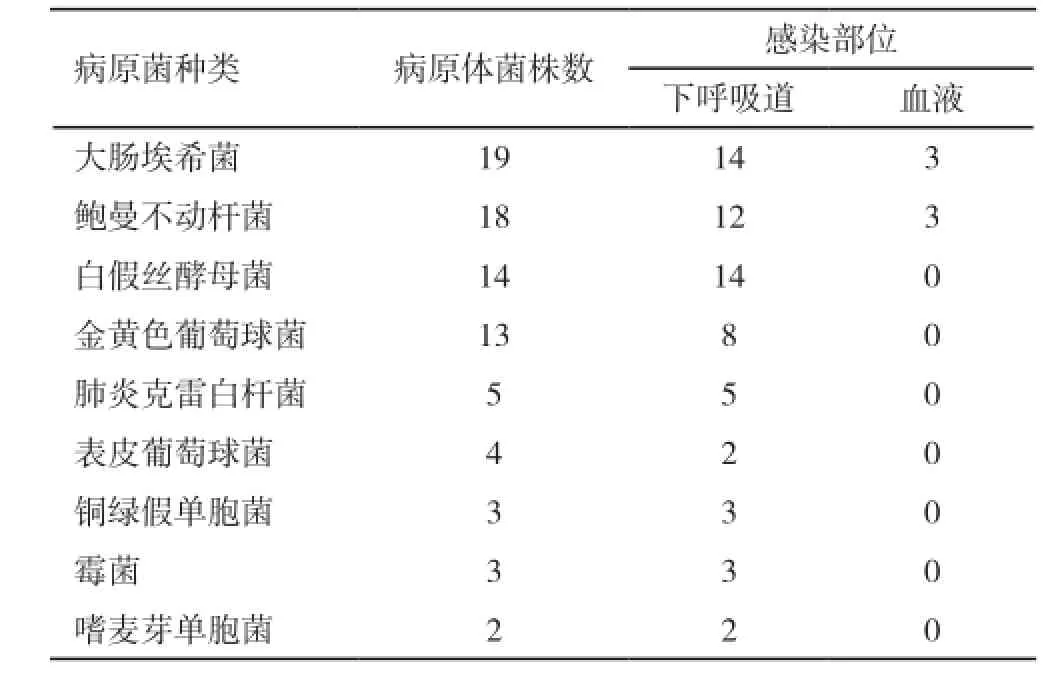
表1 2菌株以上主要感染病原菌分布情況(株)
2.4 細菌耐藥情況 培養出的細菌對抗菌藥物的敏感情況見表2、表3。霉菌均未做藥物敏感試驗(筆者所在醫院檢驗科無真菌藥敏項目)。美羅培南、頭孢哌酮/舒巴坦、哌拉西林/他唑巴坦、阿米卡星對主要的革蘭陰性菌有良好的抗菌活性,但鮑曼不動桿菌耐藥情況嚴重,除米諾環素的敏感率達77.8%外,其余藥物的敏感率均較低。萬古霉素、利奈唑胺對葡萄球菌有極高的抗菌活性,敏感率均為100.0%。替考拉寧對金黃色葡萄球菌、表皮葡萄球菌也有很高的抗菌活性,敏感率分別為100.0%、97.3%。其他藥物對金黃色葡萄球菌的抗菌活性則較低。

表2 常見革蘭陰性桿菌對抗生素的敏感率(%)
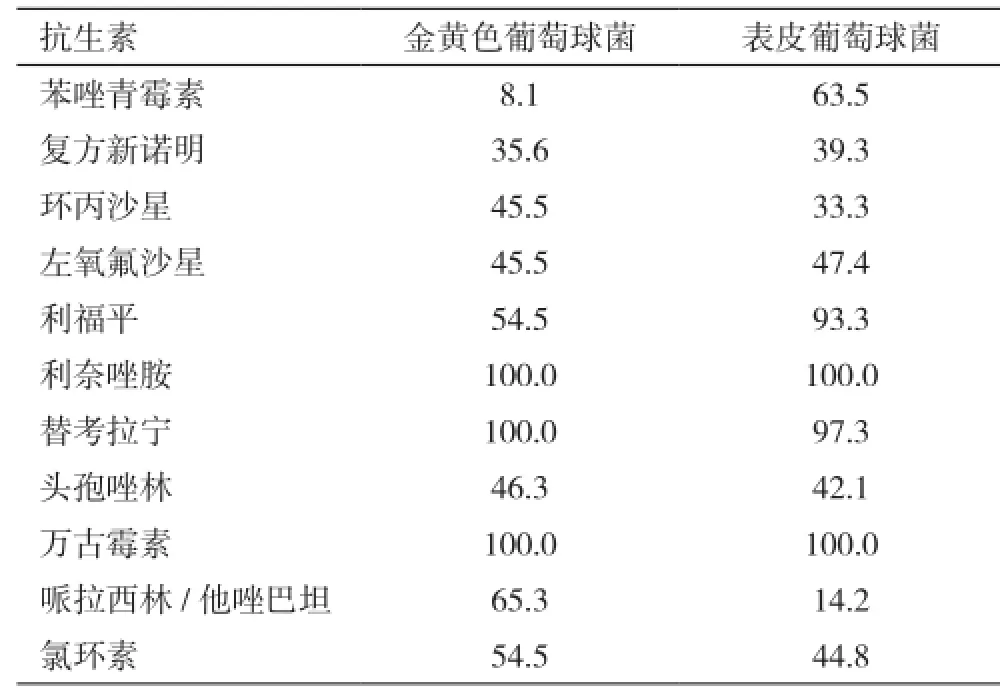
表3 常見革蘭陽性菌對抗生素的敏感率(%)
3 討 論
ICU是醫院感染的高發區,易發生細菌耐藥和多重耐藥。ICU患者由于基礎疾病重、免疫功能低下、侵入性操作多、氣道開放、呼吸機使用頻率高等因素,院內感染發生率比普通病房高,耐藥細菌的出現,使抗生素的選擇面臨困難,培養并鑒定出感染菌,尋找敏感抗生素成為控制感染的關鍵。
筆者所在科室對進入EICU存在院內感染和有感染傾向的患者,常規做痰細菌培養和血細菌培養,入院前使用抗生素者和入院后使用抗生素3 d以上者查痰真菌培養,對高熱不退患者做中段尿細菌培養或中心靜脈尖段細菌培養。研究發現,醫院感染陽性標本以痰和血液為主,痰培養陽性率85.9%,血液培養陽性率14.1%,檢出的病原菌中以痰中大腸埃希菌、鮑曼不動桿菌、肺炎克雷白桿菌和白假絲酵母菌為主,說明呼吸道感染是ICU患者發生院內感染的重要途徑,與唐瑩等[4]報道相似。因患者基礎疾病重,臥床時間長,有的患者處于昏迷或鎮靜狀態,喪失咳嗽能力,氣道分泌物排出困難,這些都為細菌的滋生繁殖提供了有利條件,氣管插管和呼吸機通氣破壞了正常氣道保護屏障,吸痰時無菌操作不嚴、抗菌藥物不合理使用等,都會導致院內感染的發生,細菌生長以致病。
ICU是危重患者的治療環境,院內感染無疑給患者增加了巨大的生命風險和經濟負擔,如何更好地控制院內感染,已成為困擾醫學界的難題之一[5]。針對ICU院內感染的控制,應該嚴格執行消毒滅菌原則,無菌操作技術規范正確,應用隔離技術和護理管理制度;所有進入ICU的人員均應穿著專用工作服和鞋,進行各項操作時應戴帽子和口罩。建立探視制度,減少人員流動;每季度對ICU工作人員進行監測,注意手的清潔與消毒;定期對環境、物體表面及設備進行嚴格消毒和細菌監測。重視對嚴重感染患者的綜合救治,盡可能縮短廣譜抗生素的使用時間,強調對多重耐藥菌的監控,第一時間了解入室患者的病原體,為針對性治療和交叉感染的防治提供依據[6]。
綜上所述,準確及時地了解ICU的細菌變遷及其對抗生素敏感性,建立醫院耐藥性細菌監測系統,合理使用抗生素,加強重癥監護室內醫院感染控制,嚴格執行各項防護和隔離、消毒措施,加強肺內感染患者的氣道護理,對減少ICU院內感染的發生具有重要意義。
[1]羅 軍,寧 紅,李紅霞,等. 重癥監護室病原菌特點及耐藥分析[J]. 重慶醫學,2013,42(5): 549-551.
[2]王風秀,于鋒英. 濱州市人民醫院重癥監護室細菌分布及耐藥性分析[J]. 中國實用醫刊,2013,40(21):49-50.
[3]陳丁丁,都鵬飛. 522例產ESBLs大腸埃希菌醫院感染的耐藥率和危險因素分析[J]. 中華災害救援醫學,2015,3(7): 388-390.
[4]唐 瑩,曾永蘭,周 穎,等. 2010年醫院重癥監護室細菌感染監測與分析[J]. 中國藥業,2012,21(11):16-17.
[5]劉 冰,李武平,張永生. ICU感染的監測與控制[J].中國衛生質量管理,2004,11(4):30-31.
[6]王 楠,張 泓. 急診重癥監護室細菌感染回顧性研究[J]. 安徽醫藥,2011, 15(8):988-990.
(2015-07-03收稿 2015-08-20修回)
(責任編輯 張亞麗)
Analysis on nosocomial infection and antimicrobial susceptibility in EICU
ZANG Xiuxian, XU Dahai, ZHANG Nan, and PANG Li. Department of Emergency, The First Hospital of Jilin University, Changchun 130021, China
ObjectiveTo investigate the etiology distribution, antimicrobial susceptibility and drug resistance in EICU,in order to provide reference for antibiotics use.MethodsClinical cases with nosocomial bacterial infections in EICU of our hospital were analyzed, and then identification and susceptibility of bacteria were detected.ResultsBacterial strains were found in 85 cases from 810 patients (10.5%). Sputum culture positive rate is 85.9%, blood culture positive rate is 14.1%, and midstream urine culture and central venous tip segment culture have not bacterial growth in samples of the 85 patients. Gram-negative bacilli are the primary pathogens among all bacteria detected, and the ratio of E.coli, acinetobacter baumannii and klebsiella pneumoniae were 22.4%, 21.2% and 5.9% respectively. Drug susceptibility test results showed that bacterial resistance significantly increased. Most of gram-negative bacteria had high sensitivity to meropenem, cefoperazone/sulbactam, piperacillin/tazobactam and amikacin; and gram-positive bacteria were highly sensitive to vancomycin and linezolid..ConclusionsNosocomial infections in EICU are mostly resistant strains. It is important to strengthen monitoring of bacterial infection and antibiotic resistance to reduce incidence of nosocomial infections.
ICU; nosocomial infection; drug susceptibility test
R378
10.13919/j.issn.2095-6274.2015.10.008
臧秀賢,博士,副教授,E-mail:zhangxiuxian@126.com
130021 長春,吉林大學第一醫院急診科
逄 利,E-mail:pangli211@163.com

