六安市某縣結核病細菌學檢測及耐藥相關因素分析
汪全治 馬功燕 金德兵 張家武 孟令宏
六安市某縣結核病細菌學檢測及耐藥相關因素分析
汪全治 馬功燕 金德兵 張家武 孟令宏
目的 了解六安市某縣結核病耐藥狀況及相關因素,為制訂全市耐藥結核病控制策略提供參考依據。 方法 隨機抽取我市轄區1縣(區),將2013年1月至12月所有登記肺結核病例作為研究對象,進行痰涂片鏡檢、細菌培養、藥敏實驗及菌種鑒定,并分析相關影響因素。 結果 結核分枝桿菌總耐藥率(單耐藥率)為25%(37/148),耐多藥率為8.1%(12/148),廣泛耐藥率為2.03%(3/148);非結核分枝桿菌總耐藥率(單耐藥率)為100%(5/5) 耐多藥率為80%(4/5),廣泛耐藥率為80%(4/5);單因素及多因素分析顯示,復治是單耐藥及耐多藥結核病的危險因素,20~50歲年齡是耐多藥結核病的獨立危險因素。涂片陽性率為16.27%(95/584),痰培養陽性率為26.20%(153/584)。 結論 六安市某縣結核病耐藥疫情形勢嚴峻,需加強對初治病例及青壯年病例的管理,提高其治療依從性和治療成功率,減少耐藥結核發生。同時需加強結核病的細菌學檢測工作,提高菌陽肺結核和耐藥結核分枝桿菌的發現率。
結核;分枝桿菌; 耐藥;危險因素
目前結核病仍然是危害人類健康的重大傳染病之一, 結核,尤其是耐藥結核的防治已成為結核病預防控制中非常棘手的問題。國內有關結核分枝桿菌耐藥率的研究報道較多[1-5],但有關耐藥影響因素的研究報道并不多見。為了解結核桿菌的耐藥現狀及影響因素,參考世界衛生組織/國際防癆和肺病聯合會(World Health Organization/International Union A-gainst Tuberculosis and Lung Disease Federation,WHO/IUATLD)《結核病耐藥監測指南》[6],采用整群抽樣方法在六安市隨機抽取1個縣(區)為耐藥監測點,對2013年新登記的肺結核患者進行細菌培養、藥敏實驗及菌種鑒定,并進行相關因素分析,現報道如下。
1 資料與方法
1.1 一般資料 收集2013年監測點內所有新登記的肺結核患者相關信息及痰標本,并進行痰涂片鏡檢、細菌培養、藥敏實驗及菌種鑒定。相關變量定義為①涂陽肺結核:指痰涂片檢查呈陽性的肺結核;②培陽肺結核:指痰培養檢查呈陽性的肺結核;③菌陽肺結核:指涂片陽性或培養陽性的肺結核;④初治結核病:指從未進行抗結核治療,或治療時間<1個月的患者;⑤復治結核病:指過去曾經進行過抗結核治療,或抗結核治療時間>1個月的患者;⑥單耐藥結核:僅對一種抗結核藥物耐藥;⑦多耐藥結核:對2種以上抗結核藥物耐藥(除外同時耐HR);⑧耐多藥結核(MDR-TB):至少同時對異煙肼和利福平耐藥;⑨廣泛耐藥結核(XDR-TB):至少同時對異煙肼和利福平耐藥,還對任何氟喹諾酮類藥物以及3 種注射藥(卡那霉素、阿米卡星和卷曲霉素) 中任意一種耐藥。
1.2 實驗方法 涂片、培養和菌種鑒定方法按照中國防癆協會《結核菌檢驗細菌學檢驗規程》 進行, 藥物敏感性檢測采用 WHO/IUATLD《耐藥監測指南》推薦的1%比例法。對異煙肼(INH)、利福平(RFP)、乙胺丁醇(EMB)、卷曲霉素(CPM)、對氨基水楊酸鈉(PAS)、丙硫異煙胺(PTO)、鏈霉素( SM) 、卡那霉素(KM)、氧氟沙星(OFX)9 種抗結核藥物的藥物敏感性進行測定。
1.3 質量控制 本實驗研究建立了嚴格的室內質控制度, 在實驗研究中每批新的羅氏培養基和標準藥物都用標準結核分枝桿菌 H37RV 菌株檢測, 并接受省參比實驗室的質控(QC)測試, 以評價檢查結果的科學性和準確性。
1.4 統計學方法 應用EpiData 3.1軟件雙錄入建立數據庫,并行一致性檢驗。數據分析使用SPSS 18.0統計軟件。對可能影響耐藥的因素進行單因素分析。讓所有可能影響耐藥的研究因素進入非條件logistic 回歸模型, 應用向前步進法(似然比)篩選影響耐藥的獨立危險因素。以P<0.05為差異有統計學意義。
2 結果
2.1 一般情況 本次研究共納入病例584例,男性463例,女性121例;年齡16~93歲,中位年齡65歲。
2.2 涂片及培養情況 涂片陽性率為16.27%(95/584),痰培養陽性率為26.20%(153/584)。涂片靈敏度56.9%(87/153),特異度98.1%(423/431),涂片假陰性率(漏診率)為43.14%(66/153),涂片假陽性率(誤診率)為1.86%(8/431)。見表1。
2.3 不同菌株耐藥分析 初治或復治結核病患者分離菌株中結核分枝桿菌占96.7% (148 /153) ,非結核分枝桿菌占3.3% (5 /153) 。其中結核分枝桿菌總耐藥率(單耐藥率)為25%(37/148),多耐藥率為12.2%(18/148),耐多藥率為8.1%(12/148),廣泛耐藥率為2.03%(3/148)。非結核分枝桿菌總耐藥率(單耐藥率)為100%(5/5),多耐藥率為100%(5/5),耐多藥率為80%(4/5),廣泛耐藥率為80%(4/5)。
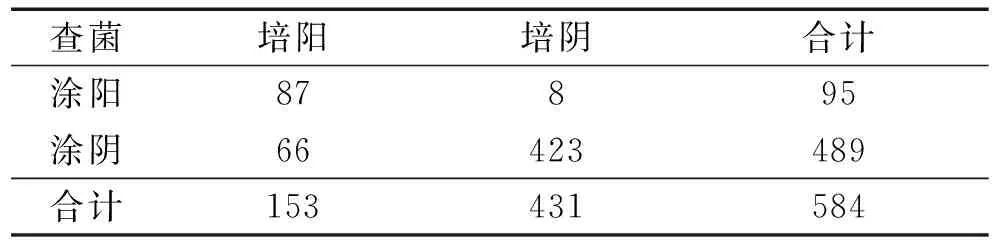
表1 肺結核病例痰涂片與痰培養結果(例)
2.4 不同抗結核藥耐藥分析 不同抗結核藥耐藥率順位由高到低均依次為鏈霉素19.6%(30/153)、異煙肼16.3%(25/153)、利福平12.4%(19/153)、左氧5.9%(9/153)。詳見表2。
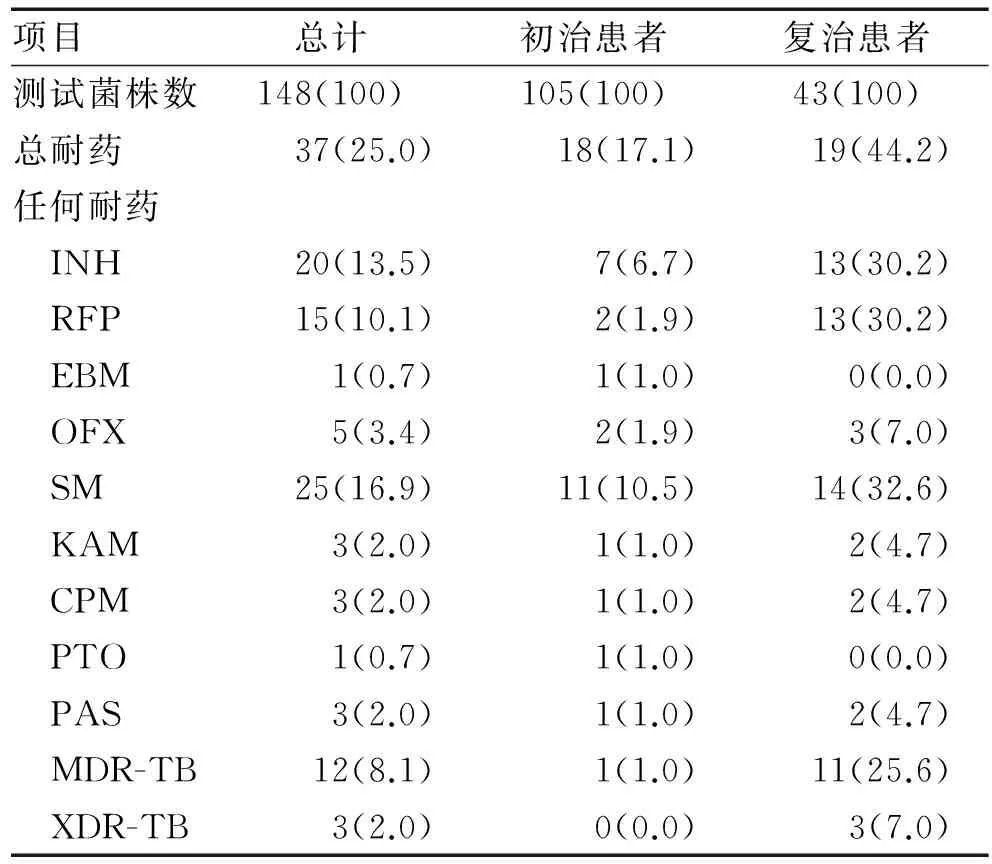
表2 不同抗結核藥耐藥情況 [例(%)]
2.5 單耐藥影響因素分析
2.5.1 影響因素單因素分析 單因素χ2分析顯示:是否復治病例及不同分枝桿菌型別病例是單耐藥的影響因素。性別、是否重癥、痰涂片結果、年齡在耐藥組與非耐藥組之間差異無統計學意義,見表3。
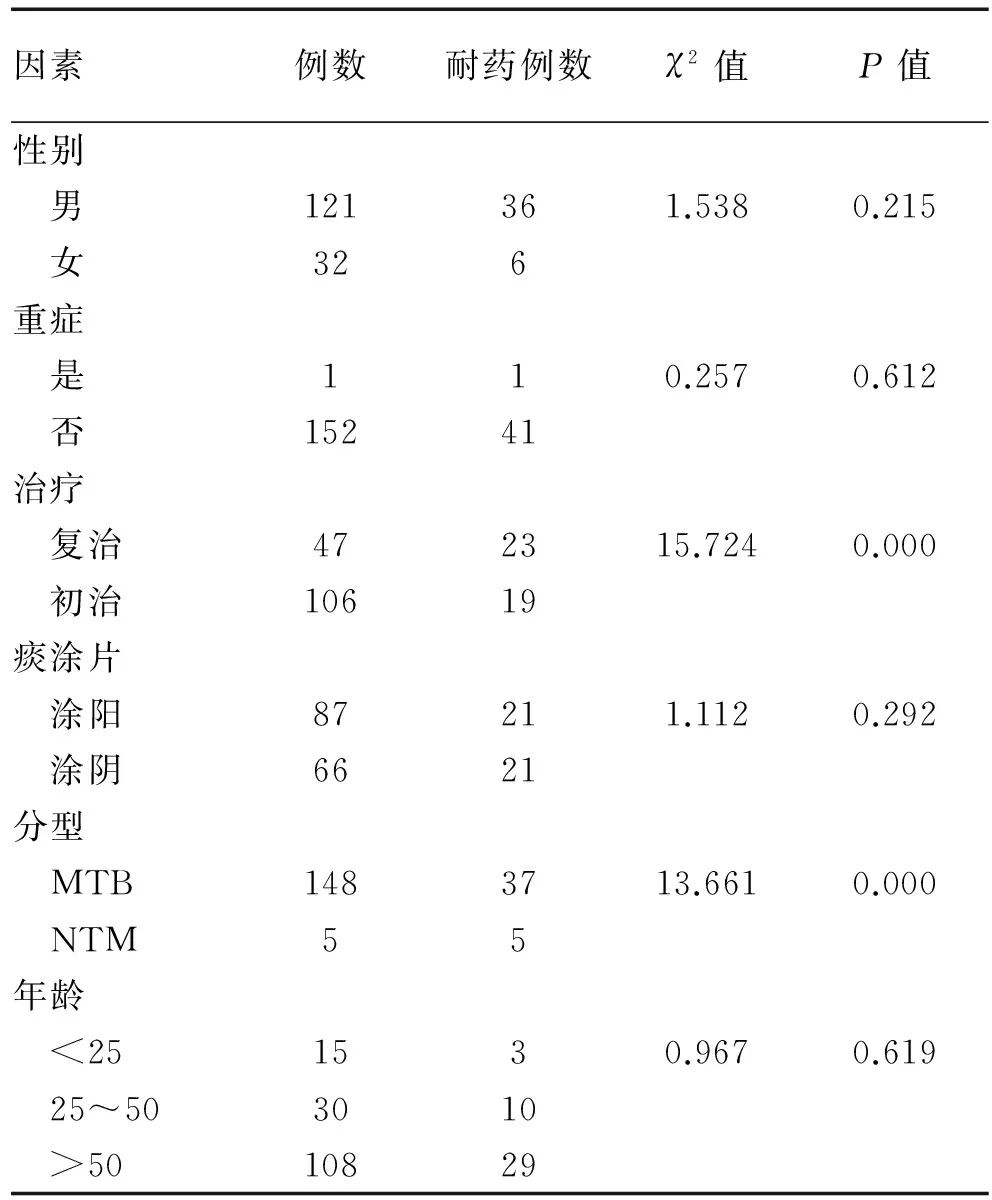
表3 單耐藥影響因素χ2分析
2.5.2 單耐藥影響因素多因素分析 選擇所有可能影響單耐藥的研究因素進入非條件logistic回歸模型, 應用向前步進法(似然比)篩選影響單耐藥的獨立危險因素。見表4。復治病例是影響單耐藥的獨立危險因素,MTB是保護因素。

表4 單耐藥影響因素logistic回歸分析
2.6 耐多藥影響因素分析2.6.1 耐多藥危險因素單因素分析 單因素χ2分析顯示:是否復治病例、重癥及不同分枝桿菌型別病例是耐多藥的影響因素。性別、細菌分型、痰涂片結果、年齡耐藥組與非耐藥組比較差異無統計學意義。見表5。
2.6.2 多因素分析 多因素logistic回歸分析顯示,復治病例及25~50歲是影響耐多藥的獨立危險因素,MTB是保護因素。見表6。
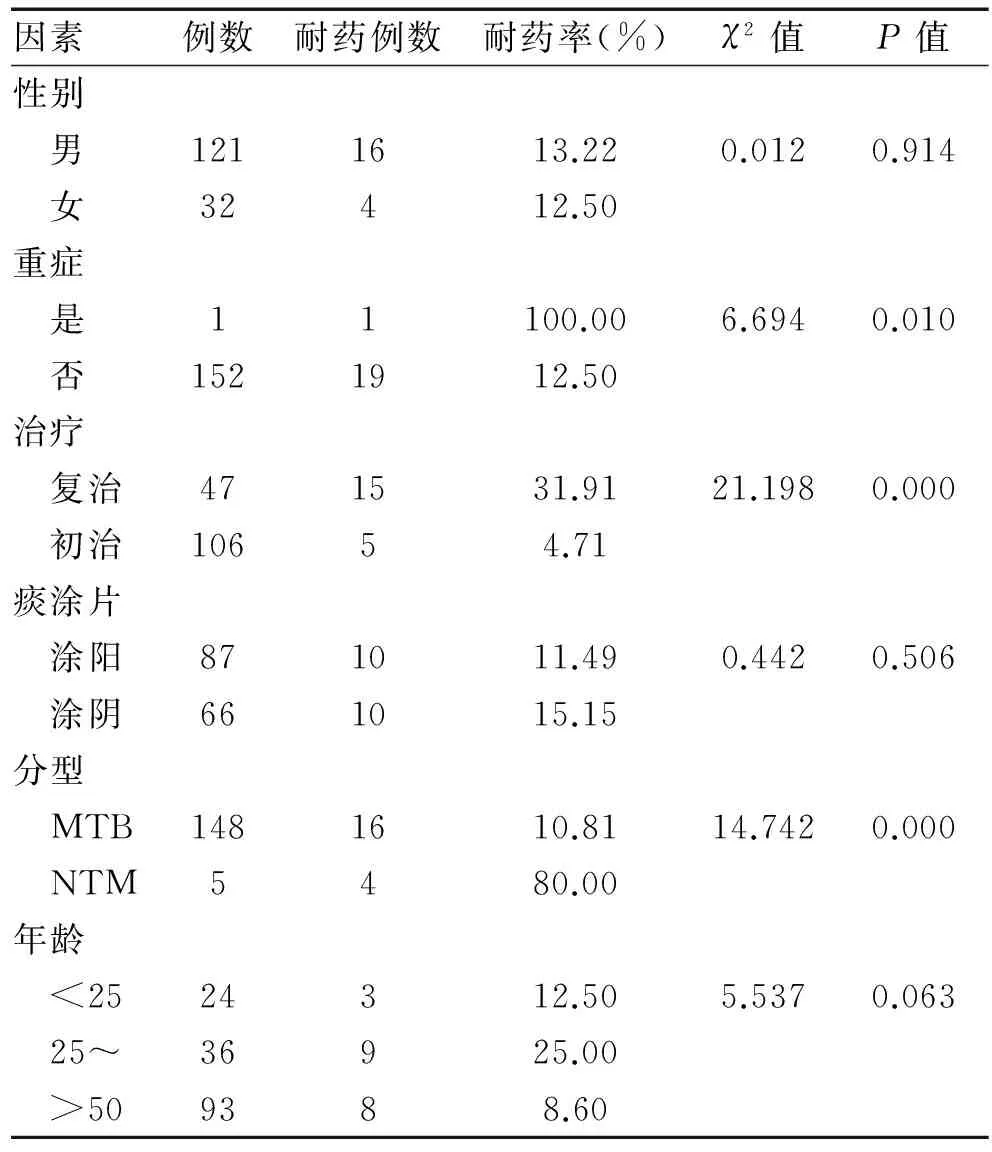
表5 耐多藥影響因素χ2分析
3 討論
目前我國肺結核病的診斷仍以細菌學檢查為主,痰中檢查見抗酸桿菌為確診肺結核直接可靠的依據[1,2]。痰涂片檢查,以其成本低廉、準確率高、時間快、符合成本效益等優點,特別被發展中國家視為診斷結核病的主要手段。但相關的文獻[5]報道,痰涂片敏感性低,尤其排菌量少的肺結核患者不易被檢出。本研究提示,與痰涂片相比,痰培養具有較高的敏感性,可大大提高菌陽肺結核患者發現和降低誤診率。
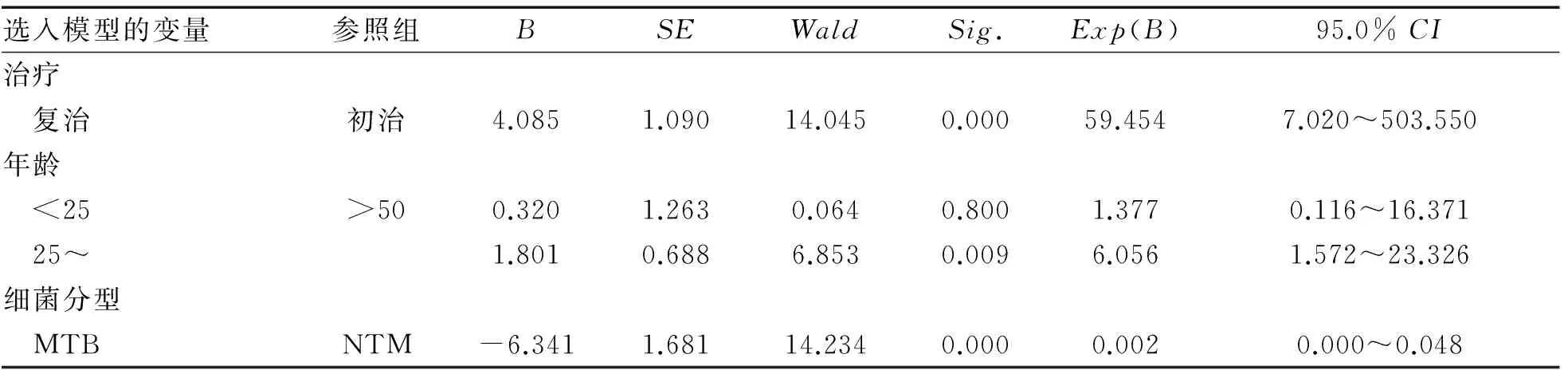
表6 耐多藥影響因素logistic回歸分析
結核病耐藥水平能夠反映一個地區結核病控制水平。一般來說,耐藥率較低地區的結核病控制較好,反之,則較差。本研究結果表明,六安市苯縣結核病單耐藥率低于吉林、南京等地報道[6,7],與寧波、重慶等相一致[8,9],耐多藥率低于吉林、重慶[6,9],高于四川[10]。
耐藥率從高到低依次為鏈霉素、異煙肼、利福平、左氧。不同文獻報道的耐藥順序大不相同[11-13], 在初治、復治患者中亦不相同,但多數學者報道前3位藥物為異煙肼、鏈霉素、利福平。
文獻[9,14,15]報道,復治病例耐藥率高于初治病例,本研究的單因素及多因素分析顯示,復治病例單耐藥率及耐多藥率均明顯高于初治病例,提示復治是耐藥和耐多藥產生的一個危險因素。
較多的研究認為,年齡與耐藥的發生率相關[15,16]。本研究發現,25~50歲年齡組的患者耐多藥率高于其他年齡組,與上述文獻報道相一致。作為社會主要勞動力的中青年組耐藥率較高, 給個人、家庭乃至整個社會的經濟發展都帶來了沉重的負擔。另一方面也提示,低年齡組耐藥率低說明耐藥菌株近期傳播在下降。而另一項來自白俄羅斯的研究[17]認為,<35 歲者更容易發生耐藥。
本研究還發現,非結核分枝桿菌雖然在結核病臨床診斷病例中所占比例不大(5/584),文中5例病例痰涂片及培養均顯示陽性,但5例藥敏結果顯示為多耐藥、耐多藥及廣泛耐藥結核,而菌種鑒定為非結核分支桿菌,目前“國家結核病防治十二五規劃”要求只有省及以上結防機構才開展菌種鑒定工作,提示將菌種鑒定工作納入縣級結防機構常規檢查具有重要意義。
[1] 趙平,張淑芳,楊智斌,等. 441 例肺結核病患者痰標本性狀與抗酸桿菌涂片陽性檢 出的分析[J]. 中國防癆雜志,2008,30(2):135- 136.
[2] Moran-Mendoza O,Marion SA,Elwood K,et al. 結核菌素皮膚試驗硬結大小與發生結核病的危險[J]. 國際結核病與肺部疾病雜志,2008,3(2):47-54.
[3] 王慶,王東萍,丁運生,等. 結核病初始耐藥對短程化療效果和獲得性耐藥的影響[J]. 安徽醫學,2013,36(6):687-689
[4] 王東萍,潘學琴,柴華,等. 安徽地區結核分枝桿菌對一線抗結核藥物耐藥情況分析[J]. 安徽醫學,2012,33(9):1131-1133
[5] 李定越,楊蕊嘉,王丹霞,等. 肺結核病患者痰涂片及痰培養檢測結果分析[J]. 寄生蟲病與感染性疾病,2014,12(3):122-124.
[6] 周俊梅. 吉林地區結核分枝桿菌培養及耐藥情況分析[J]. 中國實用醫藥,2012,7(31):162-163.
[7] 郭晶,施旭東,張俠. 南京地區結核分枝桿菌耐藥監測疫情趨勢分析[J]. 臨床肺科雜志,2014,19(7):1267-1269.
[8] 車洋,于梅,平國華,等. 浙江省寧波地區流動人口結核病耐藥現狀及影響因素研究[J]. 疾病監測,2012,27(6):446-448.
[9] 汪清雅,胡代玉,劉英,等. 重慶市主城區肺結核耐藥情況分析[J]. 重慶醫學,2014,43(22):2913-2915.
[10]陳建,楊光京. 四川地區結核分枝桿菌耐藥性和耐藥譜分析[J]. 現代預防醫學,2010, 37(17):3211-3212.
[11]李無名,唐柳生,李勇,等. 1067例結核病患者耐藥情況分析[J]. 廣西醫學,2014,36(6):780-782.
[12]戴冰,蔣暉,夏小娟,等. 鎮江市結核病患者耐藥情況抽樣調查分析[J]. 檢驗醫學與臨床,2013,10(11):1368-1369.
[13]周美蘭, 陳梓,王堅杰, 等. 武漢市涂陽肺結核患者耐藥率及耐藥譜分析 [J]. 中國防癆雜志,2013,35(2):97-102.
[14]馮文海. 邯鄲市2013年初、復治涂陽肺結核患者耐藥狀況分析[J]. 中國熱帶醫學,2014,14(9):1129-1130.
[15]李清春,吳琍敏,陸敏,等. 浙江省杭州市肺結核患者耐藥監測結果分析[J]. 疾病監測,2014,29(3):210-213.
[16]Liu Q, Zhu LM, Shao Y, et al. Rates and risk factors for drug resistance tuberculosis in northeastern China[J]. BMC Public Health,2013,13:1171.
[17]Alena S, Henadz H, Aksana Z, et al. Multidrug-resistant tuberculosis in Belarus: the size of the problem and associated risk factors[J]. Bull World Organ,2013,91:36-45.
(2015-04-07收稿 2015-06-26修回)
Culture of mycobacterium tuberculosis and analysis of factors related to drug resistance in acounty of lu′an
WangQuanzhi,MaGongyan,JinDebing,etal
Lu′anCenterforDiseaseControlandPreventionofAnhuiProvince,Lu′an237000,China
Objective To explore the situation and related factors of drug resistance in tuberculosis (TB) patients in lu′an, and to provide evidence for the strategy developing of prevention and control of TB. Methods A county of lu′an was selected by random sampling, and all registered pulmonary TB patients from Jan 2013 to Dec 2013 were enrolled in the study, receiving such laboratory examinations as sputum smear, bacterial culture, drug sensitive test and strain identification. Univariate and multivariate analysis were performed on the related factors of drug resistance. Results A total of 148 TB patients infected with mycobacterium TB were included, and the total drug resistant rate, extensive resistant rate and multi-drug resistant rate of mycobacterium TB were 25% (37/148), 4.58% (3/148), 8.1%(12/148), respectively. On the other hand, the total drug resistant rate, extensive resistant rate and multi-drug resistant rate of non-mycobacterium TB were 100% (5/5), 80% (4/5) and 80% (4/5). Univariate and multivariate analysis showed that, receiving more than once TB treatment was risk factors of mono-resistant and multi drug resistant TB, and 20-50 years old was likely to be a independent risk factor of multi drug resistant TB. The smear positive rate was 16.27% (95/584), and the culture positive rate was 26.20% (153/584). Conclusion The high prevalence of drug resistance has been a major challenge for TB control in lu'an. To strengthen the control of untreated and young patients, as to increase the treatment compliance and treatment success rate, reduce the occurrence of drug resistance to TB, is critically important. Meanwhile, to intensify the bacteriology detection of TB is necessary, thereby increasing detective rate of drug resistance and culture positive pulmonary TB.
Tuberculosis; Mycobacterium; Drug resistance; Risk factor
237000 安徽省六安市疾病預防控制中心
10.3969/j.issn.1000-0399.2015.08.020

