常規超聲聯合超聲造影對腎盂癌患者的診斷價值
孫麗華,陳蘊寶,程 剛,吳鵬西
(無錫市人民醫院 超聲醫學科,江蘇無錫214023)
常規超聲聯合超聲造影對腎盂癌患者的診斷價值
孫麗華,陳蘊寶,程 剛,吳鵬西
(無錫市人民醫院 超聲醫學科,江蘇無錫214023)
目的:探討常規超聲聯合超聲造影對腎盂癌患者臨床診斷的價值。方法:選取29例均有完整相關臨床資料的患者。對患者腎臟進行彩超及超聲造影和增強CT檢查,做出診斷,與病理結果進行比較。結果:常規彩超檢查的敏感性為51.72%(15/29);聯合超聲造影的超聲檢查的敏感性為79.31%(23/29)。CT對腎盂癌診斷的敏感性為82.76%(24/29)。CT診斷準確性明顯高于常規超聲,差異有統計學意義(P<0.05),但與聯合超聲造影的超聲檢查比較,兩者差異無統計學意義(P>0.05)。8例腎盂癌超聲造影的血流灌注方式:6例呈“同增早退”,2例呈“早增早退”;腫塊顯影高峰強度:4例等同于腎實質,4例稍低于腎實質。結論:彩超聯合超聲造影技術,對腎盂癌的診斷的敏感性可以提高。
超聲檢查;造影劑;腎盂癌
腎盂癌起源于尿路上皮,占原發性腎惡性腫瘤的7%~8%[1],其治療方法與預后取決于早期診斷,常規彩色超聲檢查是早期篩查該腫瘤首選的影像學檢查方法,但與增強CT相比,診斷率偏低。文獻報道超聲造影(contrastenhanced ultrasound,CEUS)可改善腎盂癌的血供顯示,從而提高診斷率。本研究回顧性分析29例腎盂癌的常規彩色超聲及CEUS聲像圖表現,分析超聲對于腎盂癌的診斷價值。
1 資料與方法
1.1 研究對象
對2007年12月至2011年11月間行腎盂癌手術治療,且均行彩超及CT檢查的29例患者進行回顧性分析,年齡40~89歲,平均65歲,其中男23例,女6例。臨床癥狀包括無痛性血尿20例,出現單側無痛性腎積水4例,腰部不適5例。彩超及CT檢查提示腎盂占位者定位陽性診斷,漏診者定為陰性診斷。
1.2 儀器與方法
1.2.1 超聲檢查:常規超聲探頭頻率3.5 MHz,患者取仰臥位或俯臥位,取腎臟的矢狀位﹑橫切面及冠狀切面。重點觀察腎盂內有無腫塊,其位置﹑形態﹑大小﹑內部回聲﹑血流情況以及與周圍組織的關系,并順輸尿管掃查至膀胱。對于臨床高度懷疑腎盂癌,而常規彩超未確診的11例患者行CEUS檢查。采用Philips iu22彩色超聲診斷儀,C5-2探頭,普通對比(contrast general)造影條件,機械指數(mechanical index,MI)為0.06。進行腎臟常規檢查程序,在CDFI多切面觀察后,選擇在腫瘤最佳切面固定探頭,囑患者盡量屏氣以避開呼吸運動影響,靜脈彈丸式注射常規配置的超聲造影劑SonoVue 5 ml,隨后快速注射5 ml生理鹽水。造影過程觀察連續動態圖像2 min,全程圖像存于硬盤。造影過程中,與周圍正常腎皮質相比較,觀察病灶增強﹑消退時間,病灶的增強速度;同時與周圍正常腎皮質相比較,觀察病灶強化程度,病灶增強回聲依次分為高﹑等﹑低和無增強。
1.2.2 CT檢查:使用SOMATOM Definition CT掃描機。增強掃描方法:用高壓注射器經肘靜脈注入320 mg/ml的非離子型對比劑碘佛醇90 ml,注射流速2.0~3.0 ml/s。開始注射對比劑后30 s開始皮質器掃描,70 s實質期掃描,4 min后行排泄期掃描。
1.2.3 統計學分析:采用SPSS 13.0統計分析軟件,以P<0.05認為差異有統計學意義。
2 結果
29例患者均行根治性手術切除,腫瘤位于右腎13例,左腎16例,腫瘤最小直徑1.5 cm,最大直徑9 cm,其中
1~3 cm有11例,3~5 cm有9例,≥5 cm有9 例。移行細胞癌25例,鱗癌3例,腺癌1例。
常規彩超提示腎盂占位15例,未明確診斷的14例患者經CEUS檢查后檢出8例腎盂占位。術前增強CT提示腎盂占位24例。常規彩超檢查的敏感為51.72%(15/29);彩超聯合CEUS檢查的敏感為79.31%(23/29)。CT對腎盂癌診斷的敏感為82.76%(24/29)。采用Fisher確切概率法比較,CT診斷準確性明顯高于常規彩超,差異有統計學意義(P<0.05),但與聯合CEUS的超聲檢查比較,兩者無統計學意義(P>0.05)。
常規彩超明確診斷的典型腎盂癌聲像圖表現為:(1)患腎一側體積增大,外形飽滿,腫瘤呈實性中﹑低回聲,占據腎竇的部分或全部,使腎盂中斷﹑擴張﹑移位;(2)有10例病例伴腎盂輕﹑中度積水,積水圍繞腫瘤分布時,可使腫瘤邊界變得清晰。(3)直徑小于3 cm的腫瘤CDFI均未檢出血流信號。直徑大于3 cm的腫瘤內部CDFI一般為點條狀,分布較為紊亂。其周邊可見正常的腎血管受壓繞行,有時也可見一支段動脈分支出來的多條血管繞行在腫塊周圍。15例常規彩超明確診斷的腎盂癌內部動脈血流最大流速為68 cm/s,平均RI=0.76。
8例病灶CEUS后增強﹑消退時間及增強速度﹑增強程度詳見表1。其中菜花狀增強6例,浸潤性增強2例。腎動脈顯影時間為10~20 s,腫塊開始顯影時間為8~17 s。CEUS漏診的3例均誤診為血腫,常規超聲見腎盂內混合回聲團塊,CDFI未顯示彩色血流信號,CEUS示腎盂內未見造影劑進入。
腎盂癌增強CT的典型表現:(1)腎竇區內的不均勻強化﹑充盈缺損的軟組織密度影;(2)腫塊浸潤腎實質,腎輪廓正常或局部隆起,腎竇脂肪間隙消失;(3)腎盂壁增厚積水,增強后腎盂壁明顯強化,腎盂﹑腎盞明顯擴張積水。
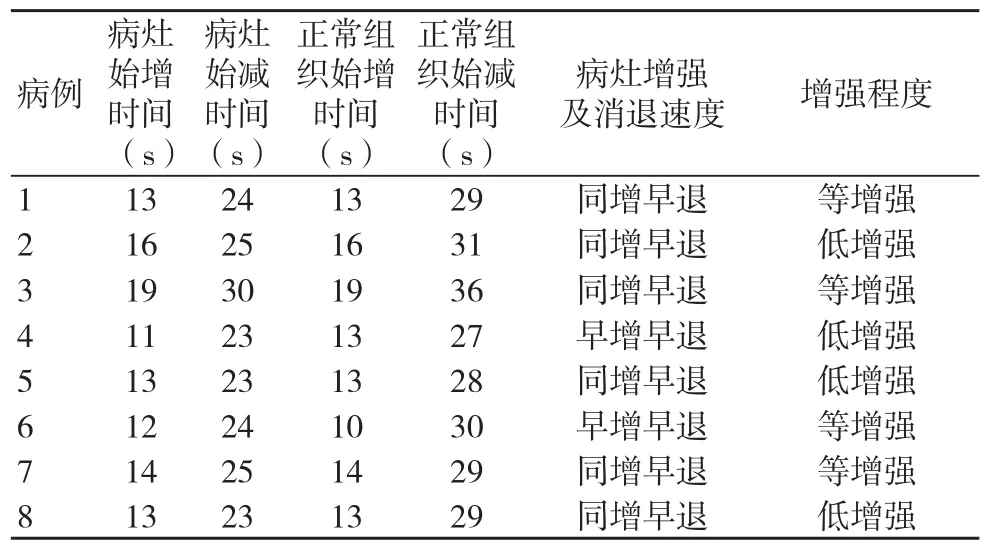
表1 8例腎盂癌與周圍正常腎皮質超聲造影表現
3 討論
腎盂癌一般以移行細胞癌多見,占位一般發生于腎竇區。腎竇由腎實質圍成,內有腎血管﹑淋巴管﹑腎盂﹑腎大盞﹑腎小盞等通過,其間有脂肪組織包裹充填。由于腎竇表現為邊緣區不太規則的橢圓型不均質強回聲結構[2],
由于常規彩超檢查簡便﹑快速﹑無創傷性﹑可反復探查﹑可提示并且診斷腎盂腫瘤,卻難以完全排除某些腎盂腫瘤的可能。腎盂癌典型彩超聲像圖表現為腎竇內不規則實質等同聲或低回聲腫塊,當腫瘤突破腎盂﹑腎盞或侵犯腎實質時界限欠清或完全不清,部分可伴腎臟輕﹑中度積水。腫瘤較大時則常浸潤周圍腎實質。雖然腎臟體積增大但缺乏占位效應,且常保持正常的腎臟輪廓,導致無法明確顯示邊界[3-5]。由于腎盂癌多為少血供腫瘤,且彩色多普勒超聲受較多因素影響,顯示血流信號不是很理想。回顧分析本研究中漏診的患者,即因為腎盂占位周邊未顯示或僅周邊顯示彩色血流信號,未引起足夠重視從而漏診。
腎盂癌為乏血供腫瘤,CEUS可顯示直徑約80~140 μm以上的血管[3],在CEUS模式下,腎盂癌內密布的微小血管及灌注現象能夠顯示出來。本研究中腎孟腫瘤體積較小或較大均可顯示不清,本組11例直徑<3.0 cm的腫塊僅能隱約見實質回聲,邊界不清,無法明確診斷。CEUS通過增強時和增強形式,有助于腎盂腫瘤血供﹑邊界的顯示,從而為診斷提供幫助。CEUS后,腫塊顯影強度低于腎實質的4例,等同于腎實質的4例,均可見造影劑微泡大量充填腎盂癌內密布的微小血管,表現出其富血供的特征。腎動脈顯影時間為10~20 s,腫塊開始顯影時間為8~17 s,說明腫塊與腎動脈顯影時間很相近,腫塊內為豐富的動脈血供,符合惡性腫瘤測血供特征。腫塊血流灌注方式與腎皮質相比,6例呈“同增早退”,2例呈“早增早退”。本研究中常規彩超對腎盂腫瘤的診斷率約51.72%,明顯低于CT,但聯合CEUS后其診斷率與增強CT比較差異無統計學意義,對腎盂癌的診斷的敏感性提高。
為減少其漏診,以下幾點在診斷要特別注意:(1)腎體積偏大,酷似腎積水聲像圖,并且患者腸道準備差或患者體型因素不利于探查,(2)40歲以上的間歇性無痛性全程血尿;(3)同側輸尿管入口處見實性占位。強烈建議這些患者行CEUS檢查,必要時在CEUS精確引導下穿刺活檢,以利于診斷。
R445.1
B
1002-2376(2015)12-0006-02
2015-09-16

