2012年~2013年某院細菌耐藥的監測情況
戈改真 王春娜 胡同平 孫建芳
(包頭醫學院第一附屬醫院,內蒙古 包頭 014010)
2012年~2013年某院細菌耐藥的監測情況
戈改真 王春娜 胡同平 孫建芳
(包頭醫學院第一附屬醫院,內蒙古 包頭 014010)
目的 分析2012年~2013年包頭醫學院第一附屬醫院分離的主要病原菌及耐藥情況,為感染性疾病治療和抗菌藥合理應用提供依據。方法 對2012年~2013年從臨床標本分離的2631株細菌統計及對常見細菌耐藥率分析。結果 2年共分離細菌2631株,革蘭陰性菌1750株,革蘭陽性球菌881株。2年來革蘭陰性菌前三位均是:大腸埃希菌、銅綠假單胞菌、肺炎克雷伯菌。產超廣譜β-內酰胺酶(ESBL)大腸埃希菌檢出率分別為47.2%和52.2%;革蘭陽性球菌前三位2012年為凝固酶陰性葡萄球菌、金黃色葡萄球菌、屎腸球菌;2013年為金黃色葡萄球菌、凝固酶陰性葡萄球菌、表皮葡萄球菌,其中MRSA檢出率分別為23.3%(2012年)和20.2%(2013年),未檢出耐糖肽類藥物的金葡菌。結論 醫院的細菌耐藥比較嚴重,細菌監測對臨床合理應用抗生素及預防細菌耐藥有重要的參考價值。
細菌監測;用藥頻度;合理應用;耐藥性
近年來,大量抗生素的研發、問世,治療感染性疾病有了強有力的武器,可病原菌構成的不斷變化和越來越嚴重的細菌耐藥問題,也給醫務人員帶來了困惑。因此要了解病原菌的變遷、規范抗生素的使用。本研究旨在了解本醫院細菌流行分布和耐藥性監測,現將結果報道如下。
1 材料與方法
1.1菌株來源:2012年1月至2013年12月從本院各種臨床標本分離的菌株,共2631株(重復菌株除外)。
1.2試劑。細菌鑒定系統:法國生物梅里埃API鑒定系統;MH培養基:購自英國OXOID公司;藥敏紙片:杭州天和生產,其中頭孢西丁、亞胺培南、頭孢噻肟/棒酸、頭孢他啶/棒酸為英國OXOID公司生產。
1.3藥敏試驗方法:采用K-B瓊脂擴散法,結果按美國CLSI每年相應版本的標準進行判讀。耐甲氧西林葡萄球菌(MRSA)按頭孢西丁結果進行判定。超廣譜β-內酰胺酶(ESBL)檢測按CLSI的初篩及確證試驗的方法進行確認。
1.4質量控制。使用標準菌株:金黃色葡萄球菌ATCC25923、大腸埃希ATCC25922、銅綠假單胞菌ATCC27853作質控菌株。
1.5統計學方法:采用WHO的WHONET5.3軟件進行統計。
2 結 果
2.1主要致病菌種類。見表1。
2.2細菌耐藥情況。大腸埃希菌耐藥情況:2012年分離309株,ESBL(+)大腸埃希菌146株,陽性率為47.2%。2013年共分離299株,ESBL(+)大腸埃希菌156株,陽性率為52.2%。銅綠假單胞菌耐藥情況:2012年分離158株,亞胺培南耐藥43株(27.2%),2013年分離101株,亞胺培南耐藥16株(15.8%)。克雷伯菌屬耐藥情況:2012年分離174株,產ESBL克雷伯菌屬62株,陽性率為35.6%,2013年分離152株,產ESBL克雷伯菌屬40株,陽性率為26.3%。金黃色葡萄球菌耐藥情況:2012年分離120株,其中MRSA 28株,占23.3%,2013年分離129株,MRSA 26株,占20.2%。不動桿菌耐藥情況:2012年檢出不動桿菌39株,亞胺培南耐藥25株(64.1%),2013年檢出不動桿菌39株,亞胺培南耐藥16株(41%)。
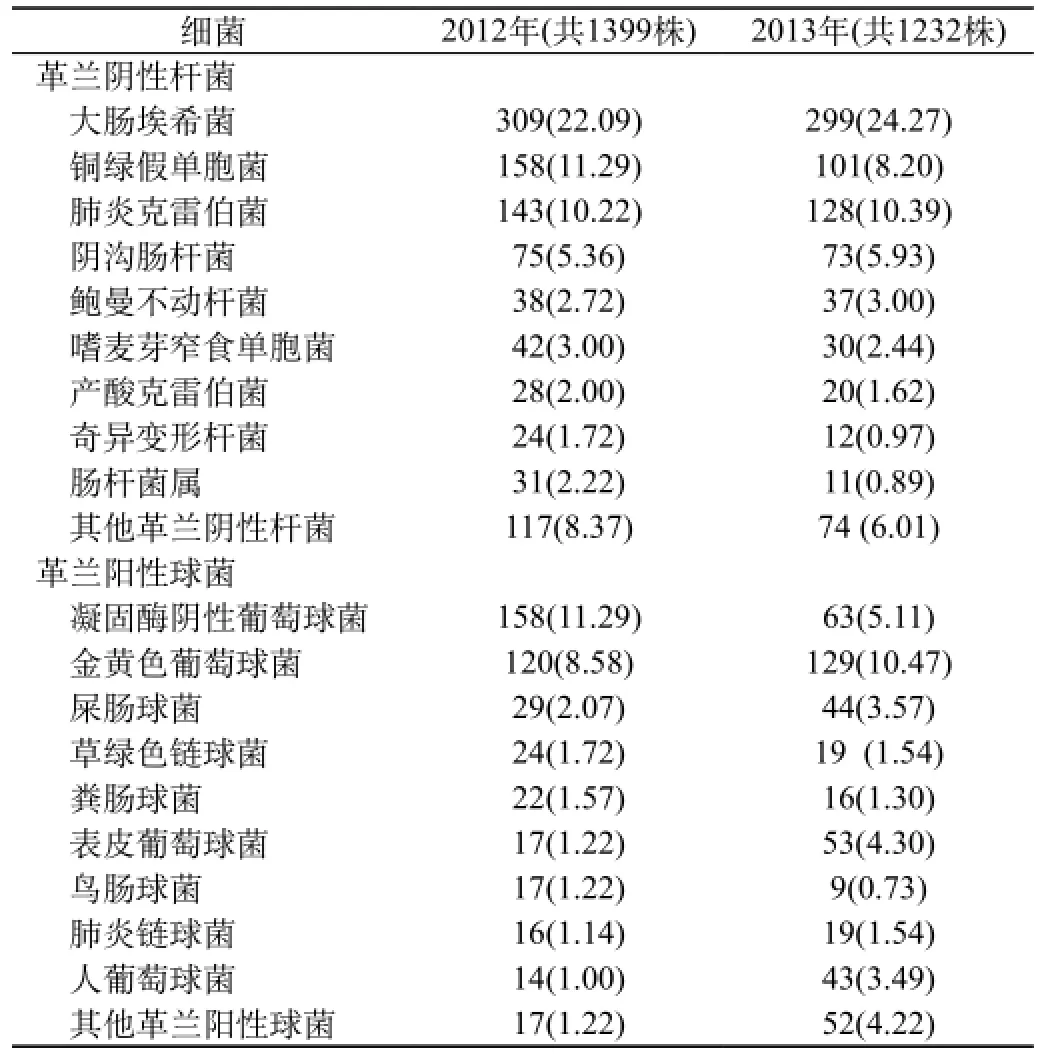
表1 2012年~2013年致病菌分布情況
3 討 論
本研究細菌標本來源分布為痰液、血液、分泌物、尿液、膽汁,構成比2012年分別為42.53%、19.8%、12.2%、9.52%和4.07%,2013年分別為33.38%、27.87%、9.30%、9.11%和4.63%與文獻[1]報道的相近。2年來痰標本均居標本例數之首,這充分說明痰標本較易獲得。2年來分離的細菌中均是大腸埃希菌位居榜首,也與相關文獻報道類似[2]。從細菌分離種類來看,2013年金葡菌躍居第3位,有增長趨勢[3]。
從耐藥情況來看無論是否產ESBL,大腸桿菌對碳青霉烯類均高度敏感,我院數據暫無耐藥情況,敏感性均為100%。除碳青霉烯類外對產ESBL大腸桿菌相對敏感的還有哌拉西林-他唑巴坦,而ESBL(-)的大腸桿菌對大多數抗生素均敏感。由此可見,碳青霉烯類仍然是抗腸桿菌科最有效的藥物[3]。但是我院2013年的數據顯示,出現了碳青霉烯類中介的大腸桿菌,這可能與2年來我院過多使用碳青霉烯類藥物有關,應引起足夠的重視,減少無適應證的用藥。2年來我院銅綠假單胞菌對頭孢他啶、哌拉西林-他唑巴坦、頭孢吡肟、環丙沙星、頭孢哌酮的耐藥率較低,與相關文獻類似[4],而且2013年較2012年還有下降趨勢。這可能要歸功于我院的院感工作。產ESBL克雷伯菌屬檢出率分別為35.6%和26.3%,低于有關報道[5-6],有明顯的地區差異。MRSA的檢出率2年來大致均在20%左右,低于亞洲西太平洋地區的報道,與北美等地區的報道相近,低于韓國的報道[7-10]。沒有發現利奈唑胺、萬古霉素、替考拉寧耐藥的菌株。不動桿菌的耐藥情況非常嚴峻,對絕大多數抗生素均耐藥,但2013年的耐藥率較2012年有所下降,這說明預防遠遠比治療更重要。就我院的耐藥情況來看,可選擇的抗生素有替加環素、頭孢哌酮-舒巴坦,其中替加環素的耐藥情況比有關報道更嚴重[11]。
[1]肖永紅,沈萍,魏澤慶,等.Mohnarin 2011年度全國細菌耐藥監測[J].中華醫院感染學雜志,2012,22(22):4946-4952.
[2]張偉麗,孔海深,楊青,等.Mohnarin 2011年度報告:華北地區細菌耐藥監測[J].中華醫院感染學雜志,2012,22(22):4965-4970.
[3]呂媛,李耘,薛峰,等.2004-2010年中國血標本中致病菌耐藥趨勢分析[J].中華結核和呼吸雜志,2013,36(6):411-419.
[4]林詩杰,陳曉銳.2006-2010年我院下呼吸道感染患者細菌分布及耐藥性分析[J].廣東醫學,2011,32(21):2826-2828.
[5]薛峰,呂媛.Mohnarin2009年度報告:血標本來源的細菌耐藥監測[J].中國臨床藥理學雜志,2011,27(5):352-356.
[6]王進,梁軍,肖永紅.2008年Mohnarin血流感染病原菌構成及耐藥性[J].中華醫院感染學雜志,2010,20(16):2399-2404.
[7]Sader HS,Moct GJ,Jones RN.Antimicrobial resistance among Gram—positive bacteria isolated in Latin American Hospitals[J].J Chemother,2009,21(6):611-620.
[8]Fan'ell DJ,Tumidge JD,Bell J,et a1.The in vitro evaluation of tigecycline tested against pathogens isolated in eight countries in the Asia-Western Pacific region(2008)[J].J Infect,2010,60(6):440-451.
[9]Adama HJ,DeCorby M,Rennie R,et a1.Prevalence of antimiembial resistant pathogens from blood cultures from Canadian hospitals:results of the CANWARD 2007-2009 study[J].Diagn Microbiol Infect Dis,2011,69(3):307-313.
[10]Kim HJ,Lee NY.Kim S,et a1.Characteristics of microorganisms isolated from blood cultures at nine university hospitals in Korea during 2009[J].Korean J Clin Microbiol,2011,14(1):48-53.
[11]李耘,呂媛,薛峰,等.衛生部全國細菌耐藥監測網(Mohnarin)2011-2012年革蘭陰性菌耐藥監測報告[J].中國臨床藥理學雜志,2014,30(3):260-277.
The Bacterial Resistance Monitoring in A Hospital from 2012 to 2013 Years
GE Gai-zhen,WANG Chun-na,HU Tong-ping,SUN Jian-fang
(First Affiliated Hospital of Baotou Medical College,Baotou 014010,China)
Objective To analyze the changes and drug resistance of main pathogenic bacteria of the First Affiliated Hospital of Baotou Medical College from 2012 to 2013 years. Methods To analyze the strains of bacteria and their resistance rates from 2012 to2013. Results We get 2631 strains,1750 strains are gram negative bacteria,881 strains are gram positive cocci. The top three gram negative bacilli in the 2 years are Escherichia coli,Pseudomonas aeruginosa,Klebsiella pneumoniae. The top three gram positive cocci in 2012 are Coagulase negative Staphylococcus ,Staphylococcus aureus,Enterococcus faecium. The top three gram positive cocci in 2013 are Staphylococcus aureus,Coagulase negative Staphylococcus,Staphylococcus epidermidis. Conclusion The bacterial resistance in hospital is more serious,bacterial monitoring has important value for clinical application of antibiotics and prevention of bacterial drug resistance.
Bacterial monitoring;DDDs;Reasonable application;Drug resistance
R969.3
B
1671-8194(2015)27-0029-02

