直腸神經內分泌腫瘤的淋巴結轉移情況及預后的影響因素
潘 偉
遼寧本溪市本鋼總醫院腫瘤外科 本溪 117000
?
直腸神經內分泌腫瘤的淋巴結轉移情況及預后的影響因素
潘偉
遼寧本溪市本鋼總醫院腫瘤外科本溪117000
【摘要】目的分析直腸神經內分泌腫瘤的淋巴結轉移情況及預后的影響因素。方法選取我院2000-10—2015-07收治的120例直腸神經內分泌腫瘤患者為研究對象,其中伴淋巴結轉移患者38例為觀察組,無淋巴結轉移者82例為對照組,對比2組平均年齡、性別構成、病灶大小,同時觀察淋巴結轉移、病理類型、遠處轉移對于直腸神經內分泌腫瘤的5 a生存率影響。結果觀察組病灶大小與對照組相比,差異有統計學意義(χ2=4.35,P<0.05)。有淋巴結轉移患者5 a生存率、類癌患者5 a生存率、有遠處轉移患者5 a生存率分別于無淋巴結轉移患者、不典型類癌/神經內分泌癌/小細胞癌患者、無遠處轉移患者相比,差異有統計學意義(P<0.05)。有淋巴結轉移患者3 a生存率、類癌患者3 a生存率、有遠處轉移患者3 a生存率分別于無淋巴結轉移患者、不典型類癌/神經內分泌癌/小細胞癌患者、無遠處轉移患者相比,差異有統計學意義(P<0.05)。有淋巴結轉移患者5 a生存率、類癌患者5 a生存率、有遠處轉移患者5 a生存率分別于無淋巴結轉移患者、不典型類癌/神經內分泌癌/小細胞癌患者、無遠處轉移患者相比,差異有統計學意義(P<0.05)。有淋巴結轉移患者復發率、類癌患者復發率、有遠處轉移患者復發率分別于無淋巴結轉移患者、不典型類癌/神經內分泌癌/小細胞癌患者、無遠處轉移患者相比,差異有統計學意義(P<0.05)。結論直腸神經內分泌腫瘤的淋巴結轉移與患者的年齡、性別組成無關,與患者病灶大小有關,同時淋巴結轉移、不典型類癌、小細胞癌、神經內分泌癌、存在遠處轉移是降低直腸神經內分泌腫瘤患者5 a生存率的獨立因素。
【關鍵詞】直腸神經內分泌腫瘤;淋巴結轉移;預后;影響因素
神經內分泌腫瘤起源于肽能神經元和神經內分泌細胞,是一組具有異質性的腫瘤,好發于消化系統、內分泌系統、呼吸系統的器官和組織,包括胃腸道、胰腺、腎上腺髓質、甲狀腺、甲狀旁腺、支氣管和肺等[1]。其中,以胃腸胰神經內瘤最常見,占所有神經瘤的55%~70%。以往由于技術水平限制,對神經內分泌腫瘤的診斷正確率較低,因而曾認為神經內分泌腫瘤發病率較低,是一種較為罕見的疾病。隨著診斷技術水平的提高,最新流行病學調查顯示,神經內分泌腫瘤的發病率為7.21/10 000[2]。直腸神經內分泌腫瘤屬于非功能性神經內分泌腫瘤,發病較為隱匿,癥狀出現較晚,且癥狀多為非特異性消化道癥狀,因直腸神經內分泌腫瘤多屬類癌,部分患者可出現類癌綜合。因以往對于直腸神經內分泌腫瘤發病率認知的錯誤,國內外對于直腸神經內分泌腫瘤的研究較為少見,對于其的淋巴結轉移情況及預后的影響因素更是報道較少。本次研究對我院收治的120例直腸神經內分泌腫瘤患者的淋巴結轉移情況及臨床特征影響因素進行回顧性分析,報告如下。
1資料與方法
1.1一般資料選取我院2000-10—2015-07收治的120例直腸神經內分泌腫瘤患者為研究對象,均在我院確診,并簽署關于本次試驗的知情權同意書,本次試驗符合醫學倫理學會審核。其中伴淋巴結轉移患者38例為觀察組,無淋巴結轉移者82例為對照組。觀察組男22例,女16例,年齡37~73歲,平均(47.9±2.5)歲,腫瘤直徑0.2~2.5 cm,平均(1.67±0.69)cm。對照組男47例,女35例,年齡36~72歲,平均(46.4±2.3)歲,腫瘤直徑0.1~1.2 cm,平均(0.57±0.23)cm。2組性別、年齡等差異無統計學意義(P>0.05),具有可比性。
1.2納入排除標準納入標準:年齡35~75歲;符合美國消化道腫瘤協會2012年關于直腸神經內分泌腫瘤的相關診斷標準;預期壽命可完成臨床計劃者;臨床資料齊全;均已告知本研究目的、方法及意義,自愿參加并簽署同意書。排除標準:合并胃癌、肝癌及其他惡性腫瘤疾病;合并嚴重呼吸循環系統疾病[3]。
1.3方法所有患者均經大腸鏡檢查,并取病理活檢,通過對神經內分泌標志物突觸素和嗜鉻素A的免疫染色確診為直腸神經內分泌腫瘤,并經PET/CT檢查,確定患者淋巴結轉移、遠處轉移及病灶大小情況。同時,經病理活檢確認直腸神經內分泌腫瘤的病理類型。對所有患者進行定期電話或者門診及影像學、內鏡隨訪,約每半年或一年一次,以了解術后腫瘤復發和腫瘤進展情況。對比2組平均年齡、性別組成、病灶大小,同時依據PET/CT檢查淋巴結轉移情況、病理類型(類癌、不典型類癌、神經內分泌癌、小細胞癌)、遠處轉移對于直腸神經內分泌腫瘤的5 a生存率影響。
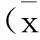
2結果
2.1淋巴結轉移、病理類型、遠處轉移對患者5 a生存率的影響有淋巴結轉移患者3 a生存率、類癌患者3 a生存率、有遠處轉移患者3 a生存率分別于無淋巴結轉移患者、不典型類癌/神經內分泌癌/小細胞癌患者、無遠處轉移患者相比,差異有統計學意義(χ2=5.21,P<0.05;χ2=4.32,P<0.05;χ2=4.56,P<0.05)。有淋巴結轉移患者5 a生存率、類癌患者5 a生存率、有遠處轉移患者5 a生存率分別于無淋巴結轉移患者、不典型類癌/神經內分泌癌/小細胞癌患者、無遠處轉移患者相比,差異有統計學意義(χ2=5.45,P<0.05;χ2=4.56,P<0.05;χ2=4.58,P<0.05)。有淋巴結轉移患者復發率、類癌患者復發率、有遠處轉移患者復發率分別于無淋巴結轉移患者、不典型類癌/神經內分泌癌/小細胞癌患者、無遠處轉移患者相比,差異有統計學意義(χ2=4.32,P<0.05;χ2=4.58,P<0.05;χ2=4.11,P<0.05)。見表1。

表1 淋巴結轉移、病理類型、遠處轉移對患者5 a
3討論
直腸神經內分泌腫瘤是一種存在惡性潛能、生長緩慢的腫瘤,臨床上常無特殊的腹部癥狀或者無癥狀,多在大腸鏡檢時發現,直腸神經內分泌腫瘤的發病率最高。直腸神經內分泌腫瘤的不典型增生及核分裂相均不明顯,一般很難從細胞形態判斷其惡性程度,其腫瘤細胞可從細胞外攝取胺和胺前體,并在細胞內脫羧形成多肽激素或胺類激素[4]。以往由于技術水平限制,對神經內分泌腫瘤的診斷正確率較低,因而曾認為神經內分泌腫瘤發病率較低,是一種較為罕見的疾病。隨著診斷技術水平的提高,最新流行病學調查顯示[4],神經內分泌腫瘤的發病率約為8/10萬人。直腸神經內分泌腫瘤屬于非功能性神經內分泌腫瘤,發病較為隱匿,且其癥狀多為非特異性消化道癥狀,因直腸神經內分泌腫瘤多屬類癌,部分患者可出現類癌綜合征。因以往對于直腸神經內分泌腫瘤發病率認知的錯誤,國內外對于直腸神經內分泌腫瘤的研究較為少見,對于其淋巴結轉移情況及預后的影響因素更是報道較少。
目前,臨床上對于直腸神經內分泌腫瘤的治療根據腫瘤的大小,浸潤范圍以及有無淋巴結的轉移和遠處轉移而不同,其中,局限性的未發生淋巴結轉移或遠處轉移的腫瘤則主要以手術切除為主。有研究指出,直徑<2 cm的分化良好的直腸NENs在無肌層浸潤或淋巴結轉移時可進行內鏡下切除,且患者預后情況一般較好,但對于腫瘤體積較大,或浸潤過深,或有淋巴結轉移者,則應選擇其他術式,如Miles等。研究發現,直腸神經內分泌腫瘤伴淋巴結轉移患者與無淋巴結轉移患者,平均年齡及性別比例無顯著性差異,而腫瘤大小差異較大,提示腫瘤大小是淋巴結轉移的相關因素。目前有關NENs預后的研究顯示,患者年齡,腫瘤細胞浸潤深度是最常考慮的因素,并有學者提出,除性別外,其他各個指標對病人的預后均有影響,分級分期低者,無淋巴結轉移者,年齡較小者,切緣未見腫瘤細胞者生存情況更好,而有無淋巴結轉移則是近年來關注度較高的、直接影響直腸NENs病人預后的獨立危險因素。國內外相繼有研究指出,淋巴結轉移與否、病理類型差異、遠處轉移與否均造成直腸神經內分泌腫瘤患者3 a生存率及5 a生存率的顯著差異,同時復發率也存在很大不同,本次試驗顯示,有淋巴結轉移患者3 a及5 a生存率、類癌患者3 a及5 a生存率、有遠處轉移患者3 a及5 a生存率分別于無淋巴結轉移患者、不典型類癌/神經內分泌癌/小細胞癌患者、無遠處轉移患者相比,差異有統計學意義,與以往的數據相合,提示淋巴結轉移、病理類型及遠處轉移是直腸神經內分泌腫瘤預后相關因素[5]。因而在直腸神經內分泌腫瘤的診斷及治療時,需特別注意直腸神經內分泌腫瘤的淋巴結轉移、病理類型、遠處轉移情況,以對淋巴結轉移與否、病理類型差異、遠處轉移作出相應個體化治療措施以提高直腸神經內分泌腫瘤的治療效果,提高患者5 a生存率降低腫瘤復發率[6]。
本次實驗因病例采集范圍及時間有限,病例數較少,可能尚缺乏一定代表性,今后需要加大樣本量進行數據分析,這樣更加有統計學意義。因而應加大直腸神經內分泌腫瘤的研究及應用,通過更為廣泛深入的研究以確切了解此種疾病的預后相關因素,以更加完善對此病的治療方法,進一步提升對直腸神經內分泌腫瘤的治療效果,這對患者今后生活質量提高有重要幫助[7]。
綜上所述,直腸神經內分泌腫瘤的淋巴結轉移與患者的年齡、性別組成無關,與患者病灶大小有關,同時淋巴結轉移、不典型類癌、小細胞癌、神經內分泌癌、存在遠處轉移是降低直腸神經內分泌腫瘤患者5 a生存率的危險因素。
4參考文獻
[1]吳凡,李鵬,趙宏,等.手術治療直腸神經內分泌腫瘤的預后因素分析[J].中華醫學雜志,2014,94(16):1 237-1 240.
[2]王化冰,王連鵬.直腸神經內分泌腫瘤的臨床病理特點分析[J].中華醫學雜志,2010,90(24):1 686-1 689.
[3]孟曼,令狐恩強,趙坡,等.影響直腸神經內分泌腫瘤預后的相關因素分析[J].中華消化內鏡雜志,2013,30(7):361-364.
[4]王銘河,徐燁,盛偉琪,等.直腸神經內分泌腫瘤的臨床病理研究[J].中華消化雜志,2012,32(12):826-829.
[5]林立英,張再重,王烈,等.直腸神經內分泌腫瘤外科治療[J].腹部外科,2014,27(3):186-189.
[6]周鑫,謝海艇,謝凌鐸,等.腹腔鏡下根治性手術切除直腸神經內分泌腫瘤(附7例報告)[J].中國微創外科雜志,2013,13(9):831-834.
[7]杜豐,依荷芭麗·遲,孫永琨,等.直腸神經內分泌腫瘤的臨床病理特征及治療模式分析[J].中國腫瘤臨床與康復,2013,20(6):123-124.
(收稿2015-01-15)
【中圖分類號】R730.264
【文獻標識碼】A
【文章編號】1673-5110(2016)03-0046-02

