內固定聯合椎體成形治療Ⅲ型Kummell病療效觀察
黃吉軍,馮新民,楊建東,陶玉平,張亮,韓奎敬(江蘇省蘇北人民醫院骨科,江蘇揚州 225001)
?
內固定聯合椎體成形治療Ⅲ型Kummell病療效觀察
黃吉軍,馮新民,楊建東,陶玉平,張亮,韓奎敬*
(江蘇省蘇北人民醫院骨科,江蘇揚州225001)
摘要:目的探討椎弓根螺釘內固定聯合經皮椎體成形術治療Ⅲ型骨質疏松性骨折不愈合的可行性和有效性。方法回顧性分析2012年3月至2014年6月我院收治的13例Ⅲ型骨質疏松性骨折不愈合患者,本組男性5例,女性8例;年齡61~82歲,平均72.6歲。Frankle分級:C級3例,D級7例,E級3例。患者均行X線片、CT和MRI檢查。所有患者全身麻醉后先行體位復位,再行椎弓根螺釘復位內固定結合經皮椎體成形術。對患者進行疼痛視覺模擬評分(visual analogue scale,VAS)、Oswestry功能障礙指數(oswestry disability index,ODI)評分,同時測評傷椎椎體前緣高度、受累節段矢狀面Cobb角。結果全部病例均順利完成手術,平均手術時間為(80±16)min,出血量為(110± 30)mL,平均住院時間為(6.1±2.2)d,無嚴重并發癥發生。所有患者均獲隨訪,隨訪時間6~24個月,平均15.6個月。VAS評分、ODI評分、傷椎前緣高度、Cobb角術后較術前均有明顯改善(P<0.05),術后末次隨訪患者Frankel分級,E級11例,D級2例。患者神經功能改善,生活質量明顯提高。結論結合手法復位,行椎弓根螺釘復位內固定聯合經皮椎體成形術治療Ⅲ型骨質疏松性骨折不愈合安全有效,是可行的手術方式。
關鍵詞:脊柱;骨質疏松;骨折;椎弓根釘;椎體成形
*本文通訊作者:韓奎敬
隨著我國人口老齡化,老年骨質疏松性椎體骨折(osteoporotic vertebral compression fractures,OVCFs)呈明顯上升趨勢,已成為了影響我國老年人健康和生活質量的重要骨科疾病,部分患者存在骨折不愈合現象,會逐漸發展成有癥狀的、進展性的脊柱后凸畸形,即Kummell病。本病多發生于胸腰段,其骨折不愈合征象及進展性后凸畸形常引起難以緩解的持續性腰背痛、活動障礙,伴脊髓神經損害癥狀。Kummell病保守治療一般無效,常需要手術介入,椎體成形術為理想手術方式;而對于椎體后壁骨折合并脊髓神經損傷的患者(即Ⅲ型Kummell病),單純椎體成形存在加重脊髓損傷的風險,而傳統前路或后路減壓植骨手術方案存在手術創傷大、并發癥多、術后螺釘松動、植骨塌陷、椎體高度丟失等問題,如何更好地治療此類骨折一直是困擾脊柱外科醫師的難題。本研究回顧性分析2012年3月至2014年6月我院收治的KummellⅢ型患者,探討椎弓根螺釘內固定技術聯合經皮椎體成形術治療該疾病的可行性及有效性。
1資料與方法
1.1一般資料本組13例(13椎)患者,男性5例,女性8例;年齡61~82歲,平均72.6歲。臨床表現為腰背部疼痛,臥床休息時較輕,翻身、行走等變換體位等脊柱承受負荷應力時疼痛明顯加重。1例無明確外傷史,8例有輕微外傷史;4例受傷后保守治療期間未嚴格絕對臥床,有間斷性下床負重行走史。術前骨密度提示脊柱存在不同程度骨質疏松。本組中骨折不愈合椎體:T112例,T124例,L15例,L22例,受傷或出現腰背痛距離手術時間間隔3.5~25個月,平均6.2個月。Frankle分級,C級3例,D級7例,E級3例。1.2納入標準年齡大于60歲;KummellⅢ型單節段骨折;病變椎體為T11~L2;原發性骨質疏松;神經癥狀Frankle分級C、D、E級;排除腫瘤病變。
1.3影像學特點所有患者均行胸腰椎正側位X線片、CT 及MRI檢查,術后攝正側位X線片。術前X線片或CT片上可見不愈合椎體內裂隙或真空征,邊緣可出現硬化。椎體內裂隙在MRI的T1WI為低信號;在T2WI可表現為高信號或低信號,取決于裂隙含液或含氣;脂肪抑制序列像呈高信號,且與周圍邊界清楚。進一步通過CT和MRI評價椎管占位和脊髓損傷情況,確定患者的癥狀、體征與所累及節段相符。
1.4手術方法全身麻醉后患者取俯臥位,術前患者均參照Li等報道方法先行體位復位[1-2],由麻醉師扶持患者頭部,兩名助手各扶持患者雙側腋下及肩部,一名助手扶持患者雙下肢,助手向反方向牽引提升軀干,同時術者按壓骨折相應節段,骨折復位情況通過透視確認。體位復位后常規消毒鋪單,以傷椎為中心切開皮膚及腰背筋膜,沿最長肌與多裂肌間隙行鈍性分離,顯露傷椎上下椎體兩側峽部,植入椎弓根螺釘,連接預彎棒后再次適度撐開復位,透視見傷椎后緣平整。患者傷椎再采取椎弓根穿刺路徑行雙側穿刺置管,C型臂X線機透視引導下鉆入穿刺針,當側位透視像顯示穿刺針尖端到達椎體后壁時行正位透視,確認針尖未超過椎弓根內側壁后再逐步將管道置入椎體的真空區域或液體填充區域,此時往往有落空感,側位透視管道末端至椎體前1/3~1/4處,正位透視居于椎弓根內側壁與正中線之間。骨水泥采用分次灌注技術,透視監測骨水泥彌散、填充情況,于骨水泥接近椎體后壁位置時停止注入。術中采取神經電生理監測,以了解術中操作是否對神經根或者脊髓有刺激,如果操作中出現異常波形,我們將謹慎操作,避免損傷。術后正規抗骨質疏松治療,患者術后3~5 d內佩戴支具并由家屬攙扶下地負重。
1.5觀測指標及功能評價分別于術前、術后3 d及術后隨訪時對患者進行疼痛視覺模擬(visualanalogue scale,VAS)評分、Oswestry功能障礙指數(oswestry disability index,ODI)評分、傷椎椎體前緣高度、受累節段矢狀面Cobb角(傷椎上位椎體的上終板垂線與下位椎體的下終板垂線的交角)評價。1.6統計學方法數據的錄入和分析采用SPSS 13.0統計軟件,結果以(±s)表示,對術后不同時間節點的結果與術前的記錄進行兩個獨立樣本的t檢驗,P<0.05為差異有統計學意義。
2結 果
患者平均住院時間為(6.1±2.2)d,平均手術時間為(80±16)min,出血量為(110±30)mL。術中有3例發生骨水泥滲漏,1例為椎間隙滲漏,2例為椎旁軟組織滲漏,未發生靜脈叢及椎管滲漏情況。患者術后均未出現脊髓神經進一步損傷并發癥。
所有患者均獲得隨訪,隨訪時間6~24個月,平均15.6個月。VAS術前為(7.3±1.6)分,術后第3天為(3.1±0.6)分,兩者比較差異有統計學意義(P<0.05);末次隨訪為(1.9±0.4)分,與術后比較有進一步改善。ODI評分術前(77±12.7)%,術后3 d為(56±8.0)%,末次隨訪為(13.9 ±7.1)%,差異有統計學意義(P<0.05)。術后病變椎體高度明顯增加,骨折椎體前緣平均高度由術前的(14.9±1.4) mm增加至術后的(20.0±3.9)mm,兩者差異有統計學意義(P<0.05);末次隨訪為(19.4±3.5)mm,與術后比較,差異無統計學意義(P>0.05),注射骨水泥的椎體高度無明顯丟失。傷椎節段Cobb角術前(23.1±1.8)°,術后改善為(14.2 ±2.1)°,末次隨訪為(13.8±2.9)°,較術前改善,差異有統計學意義(P<0.05),且術后無明顯丟失(P>0.05)(見表1)。術后末次隨訪患者Frankel分級,E級11例,D級2例。
表1 患者VAS評分、ODI評分、傷椎前緣高度、傷椎節段Cobb角治療前后對比(±s)
表1 患者VAS評分、ODI評分、傷椎前緣高度、傷椎節段Cobb角治療前后對比(±s)
組別 VAS評分(分) ODI評分(%)傷椎前緣高度(mm)傷椎節段Cobb角(°)術 前7.3±1.6 77.0±12.7 14.9±1.4 23.1±1.8術后3 d 3.1±0.6*56.0±8.0* 20.0±3.9*14.2±2.1*末次隨訪 1.9±0.4*13.9±7.1* 19.4±3.5*13.8±2.9*注:*與術前比較P<0.05,差異有統計學意義
典型病例為一71歲女性患者,T11KummellⅢ型骨折,手術前后影像學資料見圖1~4。
3討 論
骨質疏松性椎體壓縮骨折不愈合最早由德國醫生kummell于1895年報道,其起病隱匿,特點為患者存在輕微外傷史、數日或者數周疼痛消失、數月或者數年后癥狀再度復發并加重,患者出現脊柱后凸畸形[3]。近年來,隨著骨質疏松癥患者的增加及醫學影像學技術的普及,骨質疏松性椎體壓縮骨折不愈合患者報道逐漸增多。
Kummell病的具體發病機制目前并未完全明確,一般認為與椎體缺血壞死、成骨能力下降、假關節形成相關[4]。骨質疏松癥患者骨量減少、骨密度下降、皮質骨和骨小梁的承載能力降低。椎體受到輕微外傷發生骨小梁微骨折,一方面由于椎體營養血管受到微骨折損傷,局部纖維肉芽組織形成,出現供血動脈閉塞及脂肪微栓塞,椎體血供不足;另一方面,由于椎間盤退變,通過軟骨終板滲透營養物質減少,最終骨小梁發生缺血性壞死[5]。在解剖上椎體前1/3只有單一終末支供血,無側支循環;而椎體后2/3有側支循環供血。椎體動脈的這種分布特點使得椎體前部更易發生缺血性壞死,這與臨床上發現Kummell病患者椎體塌陷多發生于椎體前1/3相符合。同時在實驗中Bergman等[6]發現,骨質疏松癥的大鼠缺少骨髓間充質干細胞,成骨能力下降,易發生骨折延遲愈合或不愈合。另外,從局部生物力學看胸腰段脊柱活動較大,存在不利于骨愈合的動力載荷,而椎體發生塌陷后,局部剪切力發生改變,細胞成骨能力進一步下降[7],形成惡性循環,加重壞死塌陷,并形成假關節。多個因素互相作用、互相影響,最終導致Kummell病。

圖1 治療前X線片、CT示椎體塌陷伴有裂隙及真空征
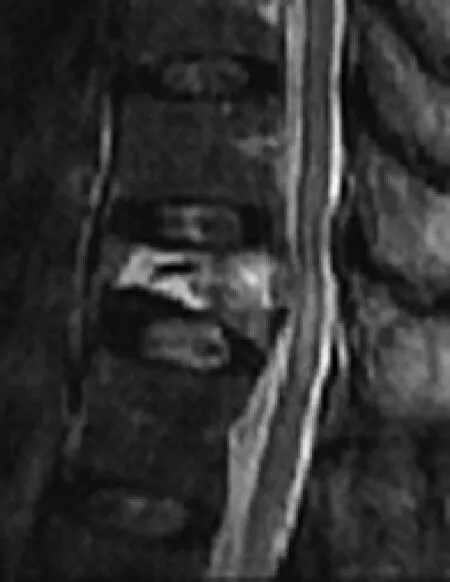
圖2 治療前MRI顯示椎體內不均勻信號,脊髓受壓,髓內信號改變
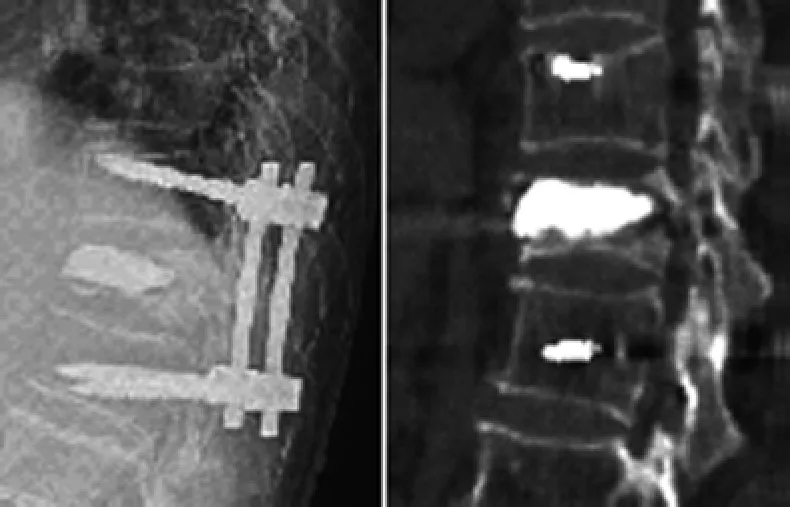
圖3 治療后3 d X線片及CT觀察,提示傷椎高度復位滿意,骨水泥填充滿意
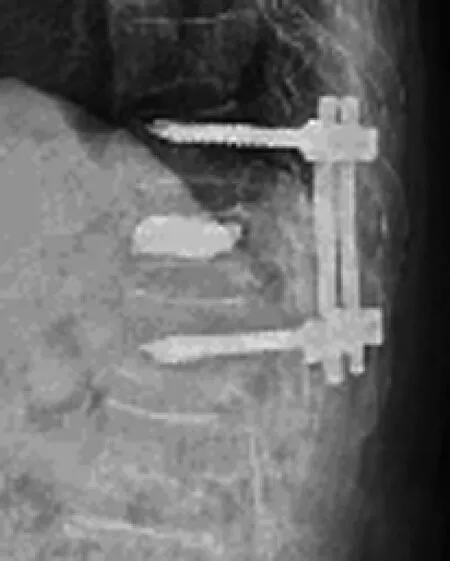
圖4 治療后1年腰椎X線片示傷椎高度維持較好,無內固定失效及骨水泥移位
Kummell病的診斷尚無統一標準,根據文獻報道[8],其診斷要點如下:a)老年患者,無明顯外傷或輕微外傷史,腰背痛超過3個月,為應力性腰背部疼痛,活動時明顯加重,臥床時疼痛明顯緩解,當合并脊髓神經壓迫時出現相應神經損傷癥狀;b)病椎局部深部叩擊痛明顯;c)由于椎體缺血性壞死,氣體或液體在椎體內積聚,形成X線及CT表現真空征或裂隙征。真空裂隙內為滲出液體時,MRI表現為T1WI低信號、T2WI高信號,此征象稱作液體征,高度提示椎體缺血性壞死;真空裂隙內為氣體時,T1WI、T2WI均表現為低信號;另外還有真空裂隙中氣體和液體并存的情況。d)骨密度測定T<-2.5;且發病后體重無明顯減輕,排除椎體腫瘤和結核等感染性疾病。
Li等[9]將Kummell病分為3期,1期:椎體高度丟失<20%,可不伴有相鄰節段椎間盤退變;2期:椎體高度丟失20%,常伴有相鄰節段椎間盤退變表現;3期:椎體后方皮質破裂合并硬膜囊脊髓受壓,此類患者多伴有神經損傷或激惹表現。1、2期患者適合使用椎體成形術治療,對于3期患者,手術方案包括前路或后路手術,減壓復位同時矯正后凸畸形。但前路手術有手術時間長、出血量大、存在損傷胸腹腔臟器風險,同時存在后期植入物塌陷下沉、融合困難等并發癥;后路手術常使用蛋殼技術,但手術技術要求高,風險較大,同時需要長節段固定,脊柱的活動度有較大喪失,由于生物力學改變,應力集中,鄰近節段退變及椎體骨折的風險也相對較大[10]。體位復位后路椎弓根螺釘固定結合椎體成形已用于治療新鮮骨質疏松爆裂性骨折或伴脊髓損傷患者[11],但目前尚沒有在Kummell病中的應用報道。關注點主要集中在兩方面:第一,體位復位短節段固定對此類型骨折能否復位突出椎管骨塊,解除脊髓或馬尾受壓征象。Li[1]在報道中對于Ⅲ型Kummell病患者實施
體位復位,能有效解除椎管壓迫,在其病例中術前體位復位及短節段椎弓根釘固定,能取得和新鮮骨折一樣的復位效果,術中通過脊髓造影C型臂機透視證實,證明了對Ⅲ型Kummell病體位復位并椎弓根螺釘固定的有效性,并可避免了后路椎板減壓,術后脊髓功能恢復良好。本研究與其不同的是Li采用經椎弓根植入椎體填充器并結合自體、異體骨方式填充椎體空隙加強椎體強度,但經傷椎椎弓根植骨手術操作受到椎弓根周徑限制,另外有文獻報道經椎弓根植骨存在植骨數量少、充填不佳或植骨難以到達空腔區等缺點,有時并不能重建椎體強度及穩定性,無法有效消除椎體內空腔,而發生矯形丟失及內固定失敗,同時植骨位置的不恰當反而會導致災難性后果[12]。第二,對椎體后壁骨折的病例如何減少或避免椎體成形滲漏的風險,避免脊髓的二次損傷。以往將椎體后壁骨折作為椎體成形相對禁忌證,文獻報道對骨質疏松性或非骨質疏松性骨折并脊髓損傷患者,應用椎弓根螺釘短節段內固定結合骨水泥填充均未發現椎管內滲漏及神經損傷并發癥[13]。本組患者體位復位椎弓根釘固定后,采用分次骨水泥灌注技術,手術過程順利,未出現嚴重滲漏情況,Hoppe等[14]亦報道采用分次灌注技術能降低滲漏風險,患者術后恢復良好,功能改善。
總之,對于Ⅲ型Kummell病老年患者,往往并存多器官慢性疾病,對手術耐受性相對較差,而本組研究中使用短節段固定并骨水泥填充治療Ⅲ型Kummell病,術中不需要行椎板減壓,手術時間短,手術出血少,患者后凸畸形能有效糾正,前中柱高度恢復滿意并能有效維持,患者術后臥床時間短,能早期下床活動,并發癥較低,患者滿意度高,為治療該疾病的有效方法。
參考文獻:
[1]Li KC,Li AF,Hsieh CH,et al.Another option to treat Kümmell's disease with cord compression[J].Eur Spine J,2007,16(9):1479-1487.
[2]沈國蔚,林靖峰,顏世昌,等.過伸位復位配合椎體成形術治療骨質疏松性椎體壓縮骨折[J].實用骨科雜志,2014,20(7):633-635.
[3]Baba H,Maezawa Y,KamitaniK,etal.Osteoporotic vertebral collapse with late neurological complications [J].Paraplegia,1995,33(5):281-289.
[4]Freedman BA,Heller JG.Kummel disease:not-so-rare complication of osteoporotic vertebral compression fractures[J].JAm Board Fam Med,2009,22(1):75-78.
[5]Matzaroglou C,Georgiou CS,Panagopoulos A,et al.Kümmell's disease:clarifying the mechanisms and patients'inclusion criteria[J].Open Orthop J,2014,8 (9):288-297.
[6]Bergman RJ,Gazit D,Kahn AJ,et al.Age-related changes in osteogenic stem cells in mice[J].JBone Miner Res,1996,11(5):568-577.
[7]Li H,Liang CZ,Shen CC,etal.Decreases in fluid shear stress due tomicrocracks:a possible primary pathogenesis of Kümmell's disease[J].Med Hypotheses,2011,77(5):897-899.
[8]Nickell LT,Schucany WG,Opatowsky MJ.Kummell disease[J].Proc(Bayl Univ Med Cent),2013,26 (3):300-301.
[9]Li KC,Wong TU,Kung FC.Staging of Kummell's disease[J].JMusculoskel Res,2004,8(2):43-55.
[10]Nguyen HV,Ludwig S,Gelb D.Osteoporotic vertebral burst fractures with neurologic compromise[J].JSpinal Disord Tech,2003,16(1):10-19.
[11]Blondel B,Fuentes S,Metellus P,et al.Severe thoracolumbar osteoporotic burst fractures:treatment combining open kyphoplasty and short-segment fixation[J].Orthop Traumatol Surg Res,2009,95(5):359-364.
[12]Leferink VJ,Zimmerman KW,Veldhuis EF,et al.Thoracolumbar spinal fractures:radiological results of transpedicular fixation combined with transpedicular cancellous bone graft and posterior fusion in 183 patients [J].Eur Spine J,2001,10(6):517-523.
[13]Korovessis P,Repantis T,Petsinis G,et al.Direct reduction of thoracolumbar burst fractures by means of balloon kyphoplasty with calcium phosphate and stabilization with pedicle-screw instrumentation and fusion [J].Spine(Phila Pa1976),2008,33(4):100-108.
[14]Hoppe S,Wangler S,Aghayev E,et al.Reduction of cement leakage by sequential PMMA application in a vertebroplastymodel[J].Eur Spine J,2015(5):DOI 10.1007/S 00586-015-3920-3.
Pedicle Screw Fixation Combined w ith Vertebrop lasty to Treat StageⅢKummell Disease
Huang Jijun,Feng Xinmin,Yang Jiandong,et al
(Department of Orthopaedics,Subei People's Hospital of Jiangsu Province,Yangzhou 225001,China)
Abstract:Objective To evaluate the efficacy and safety of pedicle screw fixation combined with vertebroplasty to treat osteoporotic vertebral fracture nonunion with cord compression(Kummell disease stageⅢ).Methods A retrospective study was conducted in 13 cases with stageⅢKummell disease from March 2012 to June 2014.There were 5 males and 8 females,with themean age of 72.6 years(range,61~82 years).Frankel function classification was 3 C、7 D、3 E.All cases received radiography,CT and MRIexamination.All the patients receivedmanual reduction,shortsegment fixation and vertebroplasty.The visual analogue scale(VAS),Oswestry disability index(ODI),and the height and kyphotic angle of involved vertebral body weremeasured to evaluate clinical outcomes before and after surgery.Results All patients tolerated the procedure well.The operation time was(80±16)min,blood losswas(110±30)mL,hospitalization was(6.1±2.2)days.No severe complications were found in all patients.The patients were followed up for 15.6 months(range,6~24 months).The VAS and ODI scores,themean injured vertebralheightand the Cobb anglewere improved significantly after surgery(P<0.05).The Frankel class was 11E2D at final follow-up.The patients got satisfactory low back function and improved the quality of life.Conclusion
In combination withmanual reduction,pedicle screw fixation with vertebroplasty is an effective and safemethod for stageⅢKummell disease.
Key words:spine;osteoporotic;fracture;pedicle screw;vertebroplasty
作者簡介:黃吉軍(1983-),男,醫師,江蘇省蘇北人民醫院,225001。
收稿日期:2015-08-31
文章編號:1008-5572(2016)03-0198-04
中圖分類號:R682.1+3
文獻標識碼:B

