椎間植骨量對腰椎椎間融合內固定術后融合效果的研究
郝建學,周斐,鐘娜,陳美青,馮偉,涂鵬發,楊斐,閆崇超,劉鎖利,李雪波(河北省保定市第一醫院骨外科,河北保定 071000)
?
椎間植骨量對腰椎椎間融合內固定術后融合效果的研究
郝建學,周斐,鐘娜,陳美青,馮偉,涂鵬發,楊斐,閆崇超,劉鎖利,李雪波
(河北省保定市第一醫院骨外科,河北保定071000)
摘要:目的探討研究植骨量對于椎間融合成功率及術后療效的影響。方法選取自2011年1月至2013年12月在我院行腰椎后路手術的腰椎間盤突出癥、腰椎管狹窄癥患者共98例,均給予采取后路減壓椎弓根內固定椎間植骨+cage植入椎間融合手術,術中分別給予植入4 mL、5 mL、6 mL骨粒,給予打壓后植入Cage,給予行椎弓根釘棒固定系統加壓固定。3組病例分別于術后1個月、3個月、6個月、12個月進行定期隨訪,進行CT檢查及患者功能評分檢測,通過對3組患者植骨粒體積、臨床效果改善率、植骨融合率、椎間隙高度變化等進行對比,評估不同植骨量椎體植骨融合術后效果。結果術后所有患者均獲隨訪,隨訪時間為12~28個月,平均21個月。三組VAS評分較術前明顯改善,(P<0.05),三組間差異無統計學意義(P>0.05);ODI評分較術前明顯改善(P<0.05),三組間差異無統計學意義(P>0.05);采用Macnab標準評價臨床結果A組優良率為90.3%,B組為91.0%,C組為91.2%,三組間差異無統計學意義(P>0.05);末次隨訪時A、B、C組椎間隙高度變化分別為(8.7±1.7)mm、(9.8±1.7)mm、(10.1± 1.8)mm,差異無統計學意義(P>0.05)。術后1年復查腰椎CT片提示:三組椎間融合成功率均較高,B組、C組其椎間植骨融合率明顯高于A組,差異具有統計學意義(P<0.05)。結論本實驗通過觀察不同植骨量在術后患者癥狀改善方面沒有明顯差異,但隨著植骨量的增加,術后影像學評價效果顯示植骨量越大早期植骨融合率越高,減小了椎間隙高度丟失。長期隨訪顯示植骨量低于5 mL存在植骨不融合隱患,因此建議椎間植骨量應達5 mL以上。
關鍵詞:椎弓根釘內固定系統;椎間植骨融合術;融合效果;融合率;骨移植量
腰椎椎間融合術是近年來臨床應用最為廣泛的腰椎融合技術之一,手術目的是通過椎板減壓、椎間盤摘除、椎間植骨融合內固定進而重建脊柱的穩定性,解除脊髓、神經根壓迫及脊柱節段不穩所帶來的一系列臨床癥狀。有文獻報道腰椎后路減壓椎間植骨融合內固定術(posterior lumbar interbody fusion,PLIF)在生物力學以及臨床療效上具有相當明顯的優勢[1-3],但對于椎間隙置入Cage后,椎間植骨量體積大小的應用仍未達成共識。目前國內外學者對于此類研究報道尚不多見,為此,我們選取研究了自2011年1月至2013年12月在我院行椎弓根釘棒系統內固定配合Cage植骨融合術的病例共98例,按照術中椎間植骨體積的不同分成3組,術后堅持隨訪,通過進行影像學以及臨床癥狀評估,對3組椎體間融合率、椎間隙高度恢復程度、釘棒系統失效率以及臨床疼痛、功能改善等療效進行對比,試圖揭示植骨體積大小對于術后融合效果的影響,借此為今后該手術方式術中所需植骨量體積提供一定的臨床參考。
1資料與方法
1.1一般資料隨訪自2011年1月至2013年12月在我院
行椎弓根釘棒系統內固定配合Cage植骨融合術的病例共156例,患者選取范圍為腰椎間盤突出癥和腰椎管狹窄癥患者,共選取98例。按照患者手術順序將患者分為三組,術中分別植入不同體積的原位自體骨,其中A組31例,植骨粒體積平均為4mL,B組33例,植骨粒體積平均為5mL,C組34例,植骨粒體積平均為6mL。三組患者的性別、年齡、病變節段、病程、椎間面積等一般資料進行比較,差異無統計學意義,三組患者具有良好一致性及可比性。
1.2入選標準a)年齡30~50歲之間;b)身高160~175 cm之間;c)腰椎間盤突出癥、腰椎管狹窄癥患者,行保守治療半年及以上無效者;d)病歷資料完整患者。
1.3剔除標準a)嚴重骨質疏松患者;b)過度肥胖者(體重大于100kg);c)腰椎多節段病變;d)術后隨訪資料不完整者。
1.4手術方法所有患者均采用氣管插管全麻,患者取俯臥位,常規碘酒酒精消毒鋪無菌巾,以手術間隙為中心取后正中入路切口約5~8 cm,采用標準置釘技術先在上下位椎體置入椎弓根螺釘,咬除棘突,行部分椎板切除減壓,咬除黃韌帶,顯露硬脊膜、神經根,神經根拉鉤將硬膜囊及神經根拉向內側,顯露椎間盤和后縱韌帶,摘除突出的腰椎間盤組織,探查減壓神經根管,充分松解受壓黏連的神經根。使用鉸刀擴大椎間隙、刮除該間隙椎間盤及軟骨終板,直至骨性終板,將切除的椎板骨質完全剔除軟組織后咬成大小一致的骨粒,直徑約2mm大小,測量植骨量后應用2.5mL注射器直接推入椎間隙,選取相應型號的單枚椎間融合器,融合器中加滿骨粒壓實,將融合器斜形敲入椎間隙,沒入椎體后緣約3 mm,上棒加壓固定。術后24~72 h拔除引流管,第2天行腰椎X線片及CT檢查,以確認手術情況。術后3~4 d鼓勵患者配戴支具坐起并下地活動。術后14 d拆線出院,分別于術后1個月、3個月、半年、1年隨訪。
1.5植骨量總體積的測量所有病例術中植骨粒修剪及體積測量均由同一術者完成。測量方法:骨粒修剪時盡量使每顆骨粒的大小一致,直徑約2 mm大小,將修剪好的骨粒放入制備的2mL容器。制備方法:將2.5mL注射器剪去前端0.5 mL,剩余2mL刻度。每管裝入2mL或1mL骨粒,給予壓實。1.6臨床評估手術前后分別采用疼痛視覺模擬評分法(visual analogue scale,VAS)評估下腰痛及雙下肢疼痛癥狀[2],Oswestry功能障礙指數(oswestry disabil ityindex,ODI)評估功能恢復情況[4]。末次隨訪按改良MacNab療效評價標準評定臨床效果[5]。
有效上終板面積指的是下位椎體CT掃描最上緣一層影像,自椎管前緣至椎體前緣的橫截面積。
測量方法:應用CT影像中自動測量面積功能測量,應用不規則圖形選取要測量椎體面積,每個椎體應用軟件選取3次,給予測量3次,取平均值。
1.8統計學方法利用Microsoft Excel表格錄入原始數據,采用SPSS18.0統計軟件進行統計學分析。計量資料均以均數±標準差表示,組間比較采用方差分析,兩兩比較采用SNK檢驗;計數資料組間比較采用秩和檢驗或χ2檢驗;檢驗水準α=0.05,P<0.05為差異有統計學意義,P<0.01表示具有顯著性差異。
2結 果
術后患者切口均Ⅰ期愈合,無早期相關并發癥發生。未出現內固定脫落或植骨融合后癥狀復發。所有患者均獲隨訪,隨訪時間12~28個月,平均21個月。有效上終板面積、Cage高度測量各組上終板面積及Cage高度比較,差異均無統計學意義(P>0.05)。
2.1臨床評估術前各組均行手術前后各組下腰痛改良MacNab評價標準,手術前后下腰痛、雙下肢疼痛VAS評分及ODI評分,各組之間比較,差異均無統計學意義(P>0.05)。末次隨訪時,各組3個指標均較術前顯著降低(P<0.05)但組間兩兩比較差異均無統計學意義(P>0.05)。
2.2影像學評估
2.2.1術后植骨融合率比較術后1年復查CT片顯示,B組、C組植骨融合率明顯高于A組,差異有統計學意義(P>0.05)。

表1 術后植骨融合率比較(例/%)
2.2.2椎間隙高度比較各組術后及末次隨訪時椎間隙高度與術前相比均有顯著提高,差異有統計學意義(P<0.05);與術后即刻比較,末次隨訪時A、B、C組椎間隙高度變化分別為(8.7±1.7)mm、(9.8±1.7)mm、(10.1±1.8)mm,A組顯著小于B、C組,差異有統計學意義(P<0.05);B、C組間差異無統計學意義(P>0.05)。
表2 手術前后椎間隙高度(±s)
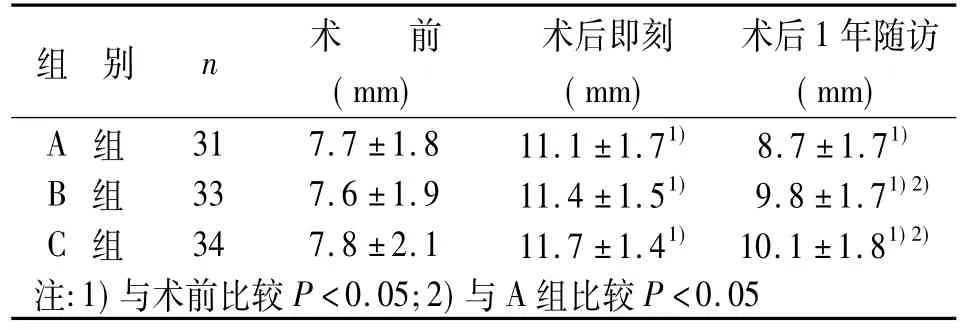
表2 手術前后椎間隙高度(±s)
組別n 術 前(mm)術后即刻(mm)術后1年隨訪(mm) A組 31 7.7±1.8 11.1±1.71) 8.7±1.71)B組 33 7.6±1.9 11.4±1.51) 9.8±1.71)2)C組 34 7.8±2.1 11.7±1.41) 10.1±1.81)2)注:1)與術前比較P<0.05;2)與A組比較P<0.05
2.3三組典型病例分析a)4 mL植骨組:49歲男性患者,主訴腰痛伴左下肢疼痛1年,診斷為腰椎間盤突出癥,手術前后影像學資料見圖1~2;b)5mL植骨組:37歲男性患者,主訴腰痛伴右下肢痛2年,診斷為腰椎間盤突出癥,手術前后影像學資料見圖3~4;c)6 mL植骨組:46歲男性患者,主訴腰痛伴左下肢疼痛3年,加重3個月,診斷為腰椎間盤突出癥,手術前后影像學資料見圖5~6。
應此,本文提出:1.提供場地,設立創客空間翻新輔導實驗室;2.制定獎懲制度,鼓勵教師學生積極參與;3組建團隊,由老生帶新生持續傳遞。以期為這些廢舊儀器的利用找到一條出路。
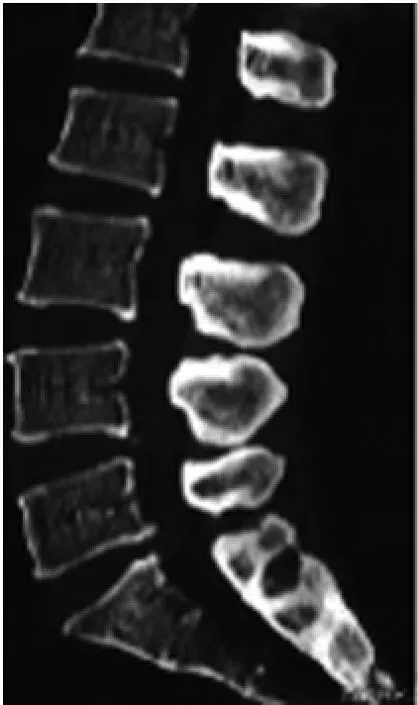
圖1 4mL組術前CT示L5S1椎間盤突出,椎間隙高度7.80mm
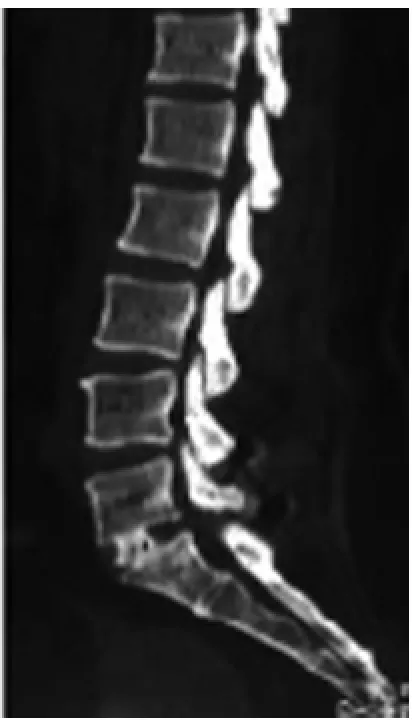
圖2 術后1年CT示內固定牢固,椎間隙高度9.01mm
3討 論
隨著脊柱內固定技術的快速發展,目前經后路減壓腰椎椎間融合術中,腰椎椎弓根螺釘固定聯合椎間融合器和自體原位骨植入,已成為治療腰椎退行性疾病的標準術式[6]。此手術方案提供了堅強的固定維持融合節段的穩定性,旨在恢復腰椎正常排列、解除神經壓迫和重建脊柱穩定性,提高了椎體間融合率,減少了椎間植骨塌陷和融合物移位脫出[7-9]。相關文獻報道腰椎后路減壓椎間植骨融合內固定術具有明顯生物力學和臨床療效優勢[1],伴隨著椎弓根釘棒系統及椎間融合器不斷創新改進,臨床應用越來越廣泛,融合率也得到顯著提高[2-3]。為進一步提高手術療效、減少并發癥,在植骨材料制備、融合器的改進、植骨量體積的要求等問題上,仍在進一步深入研究探討中。
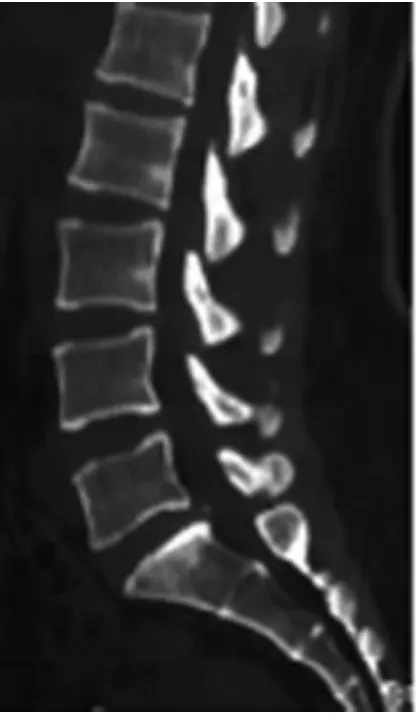
圖3 5mL組術前CT示L5S1椎間盤突出,椎間隙高度7.64mm
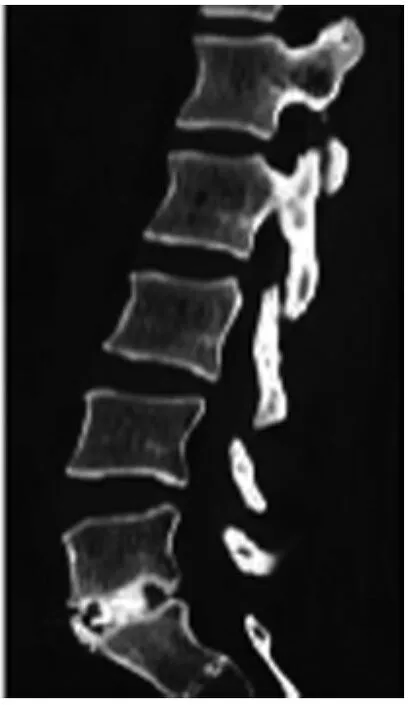
圖4 術后1年CT示內固定牢固,椎間隙高度10.08mm
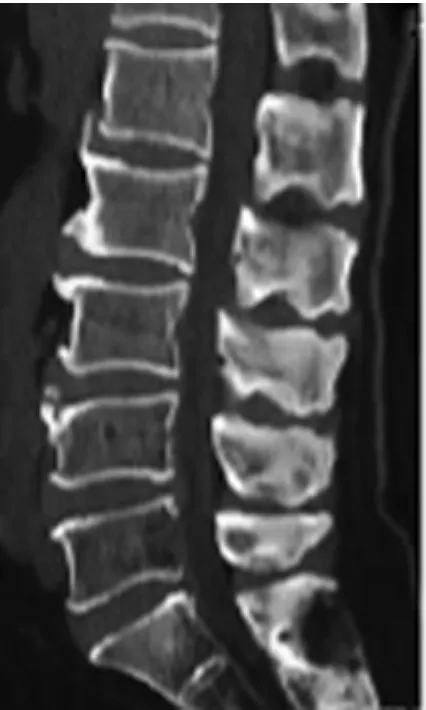
圖5 6mL組術前CT示L4/5椎間盤突出,椎間隙高度8.40mm
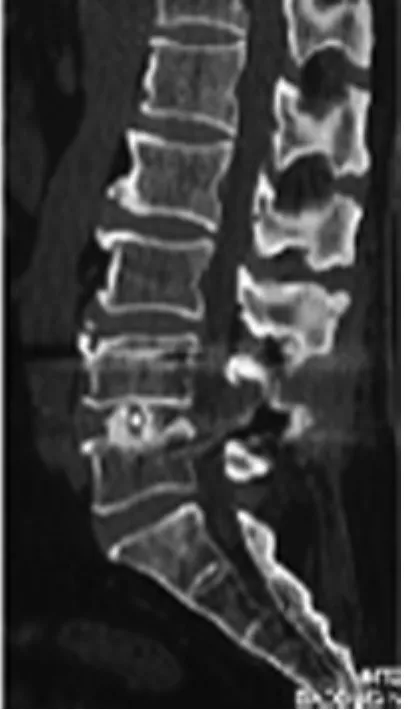
圖6 術后1年CT示內固定牢固,椎間隙高度10.68mm
3.1融合器的選擇自1988年Bagby首創應用不銹鋼制作的中空“籠子”做為椎間融合器治療椎間盤源性腰痛患者取得成功以來,椎間融合器被廣泛應用于脊椎退行性疾病的手術治療。在此之前,椎間融合常采取單純植骨解決,腰椎椎間融合器的應用可提供術后即刻的脊柱前柱結構穩定,維持椎間隙高度,恢復前中柱的支撐,增加椎間孔的容量,解除神經根壓迫,防止椎間隙塌陷及假關節形成[10]。在椎間植入融合器后,利用其撐開-壓縮穩定效應的設計原理[7],使得椎間隙高度得以恢復,前縱韌帶處于緊張狀態,術后即刻穩定性通過腰部肌肉的收縮、自重對融合器的持續性擠壓得以實現,而椎體的最終穩定,需要通過椎體間的骨性融合來達成此目的,解除因椎體不穩所造成的腰源性疼痛。
近年來,腰椎椎間融合器發展迅速,主要包括金屬、碳素纖維、高分子聚醚醚酮、可吸收材料及異體骨等,成為PLIF手術重要組成部分[8-9,11]。目前臨床使用的多為新型材料高分子聚醚醚酮,其優點突出,可透過X線,不影響CT和MRI檢查,彈性模量較好,應力遮擋作用比其他材料融合器小,不易破碎,具有抗腐蝕性及生物相容性,使椎間融合率得以大大提高[12]。本實驗中所有Cage均為新型材料高分子聚醚醚酮,術后三組融合率均較高,也體現了其優勢。理論上來講,融合器體積越大、與終板接觸面積就越大,能提高穩定性、融合率,但我們考慮到植入雙枚融合器可破壞過多關節突等穩定結構,易出現沉降、神經根癥狀等因素,且臨床效果并未明顯提高,所有術中均植入1枚Cage融合器。
3.2椎間融合術后融合情況的評估腰椎椎間融合術后,準確判斷椎間植骨融合情況,對臨床實際工作具有重要的指導意義,尤其對于術后臨床療效欠佳患者的后續治療具有重要價值。就目前而言,臨床中對于腰椎術后椎間植骨是否發生融合尚無統一的判定標準。評價腰椎椎間融合情況的方法很多,手術探查是公認判斷融合與否的金標準,但這種評價方法因創傷過大,在臨床只適用于需要行二次手術取出內固定患者。Togawa等[13]對穿刺活檢驗證融合情況做了大量研究,但因該技術的有創性、技術要求高等因素使之臨床應用價值大為降低。因此,臨床工作中多通過影像學檢查判斷椎間植骨是否融合。目前臨床最常用的評價手段是腰椎屈伸動力位X線片,測量椎體間微小位移及成角角度,但在使用椎弓根內固定的情況下,存在測量方法、X線質量、閱片能力不同等差異,腰椎動力位片的臨床價值有限,且X線片拍攝方法沒有統一標準、測量誤差較大,評定標準不統一使得各家融合率缺乏可比性。近年來國內外學者逐漸采用CT取代X線來判斷椎間融合情況,CT在眾多評價腰椎椎間融合的方法中占有越來越重要的地位[11],相對于X線,CT影像對于評價椎間融合具有明顯優勢[14]。a)組織分辨率較普通X線高;b)橫斷面及矢狀位掃描能清楚顯示融合區的結構變化情況,尤其矢狀位掃描,對植骨與上下椎板融合情況一目了然;c)多平面重建還能觀察融合區不同方向和界面,直接顯示骨融合的情況。有文獻指出利用薄掃多平面CT重建評估椎間融合,并與動力位X線片判斷融合情況進行比較,結果得出CT評估椎間融合的敏感性為95%而X線片僅為4%[15]。我們認為目前薄層、高分辨率、多層面掃面重建CT是最理想的無創方法。因此本研究采用術后CT檢查作為評判融合標準,準確性得到良好保證。
3.3椎間植骨材料的選擇目前椎間融合術中植入物的選擇較廣泛,但臨床應用中以自體骨移植占主導地位。自體松質骨具有成骨、骨誘導和骨傳導等多方面特性,是融合材料的“金標準”,但其承重能力相對較差[16-17]。單純應用松質骨植骨早期穩定性不能得到良好保證,給予配合Cage植入,可結合兩者優點,既可保留其生物學優勢,亦可增強脊柱早期穩定性,提高融合率。腰椎后路減壓椎弓根螺釘內固定配合Cage椎間植骨融合術中,多應用原位減壓骨質,或者取自體髂骨進行植骨,均為松質骨,在承受較大壓力時容易發生塌陷[3]。本研究中,當植入骨量體積較大時,給予行打壓植骨后骨粒相互接觸緊密,以減少骨質塌陷的發生,利于術后初期的穩定及椎間的融合。術后末次隨訪發現椎間隙高度仍存在一定程度丟失,也證實了這一觀點。有文獻報道,取自體髂骨移植,術后較原位減壓骨質植骨融合率高,但存在感染、血腫形成、感覺異常、疼痛等相關并發癥[18]。本研究均給予雙側全椎板減壓,術中減壓所取得骨量充足,均未行自體髂骨取骨。通過本研究所得結果分析,術后所有病例內固定均未失效,三組均獲得較高植骨融合率,B組及C組未出現不融合病例,而A組出現3例影像學植骨未融合,患者雖無脊椎不穩癥狀,但遠期效果令人擔憂。這一結果與取自體髂骨移植的相關報道相比,并無明顯劣勢。我們認為這與附著軟組織剔除較干凈、植骨顆粒體積適中、植骨量較大、內固定牢固、植骨床制備良好相關。
對于需要手術的腰椎退行性病變的患者,應用椎弓根釘棒系統內固定配合Cage植骨融合術這一手術方案治療已成為公認的標準手術方案。手術恢復及保持了椎間隙高度,重建脊柱應力載荷分配,穩定退變的椎間隙。本組病例中采用腰椎椎弓根螺釘固定聯合椎間融合器植入,觀察到不同植骨量在術后患者癥狀改善方面沒有明顯差異,也得出這一結論。應用自體松質骨結合Cage行植骨融合不易塌陷、結構穩定,提高了術后脊柱穩定性,也大大提高了椎間融合成功率。但隨著植骨量的增加,術后影像學評價效果顯示植骨量越大、早期植骨融合率越高,大量植骨明顯提高了術后早期椎間融合率,減小了椎間隙高度丟失,我們認為植骨量低于5mL存在植骨不融合隱患,主張植骨量應達5mL及以上。因此建議術中在骨量足夠的情況下,盡可能地增加椎間植骨量,必要時可取髂骨增加植骨量。
參考文獻:
[1]Floman Y,Millgram MA,Ashkenazi E.Instrumented slip reduction and fusion for painful unstable isthmic spondylolisthesis in adults[J].Spine(Phila Pa 1976),2008,21(7):477-483.
[2]Wang M,Zhou Y,Wang J,etal.A 10-year follow-up stndy on long-term clinical outcomes of lumbarmicro-endoscopic discectomy[J].J Neurol Surg A Cent Eur Neurosurg,2012,73(4):195-198.
[3]Lee CK,Vessa P,Lee JK.Chronic disabling low back pain syndrome caused by internal disc derangements.The results of disc excision and posterior lumbar interbody fusion[J].Spine(Phila Pa 1976),1995,20(3): 356-361.
[4]許斌,王與榮,趙建寧.ODI在腰椎間盤突出癥手術療效評價中的應用[J].頸腰痛雜志,2004,25(1):32.
[5]Ann Y.Transforaminal percutaneous endoscopi lumbar discectomy:technical tips to prevent complications[J].Expert Rev Med Devices,2012,9(4):361-366.
[6]譚俊銘,葉曉健,賈連順,等.腰椎融合術的研究進展[J].中國脊柱脊髓雜志,2006,16(5):397-399.
[7]Brodke DS,Dick JC,Kunz DN,et al.Posterior Lumbar interbody fusion:A biomechanical comparision:including a new threaded cage[J].Spine,1997,22(5):26-31.
[8]Wang ST,God VK,Kubo S,etal.Comparision of stabilities between obliquelyand conventionlly inserted Bagby and Kuslich cage as posterior lumbar interbody fusion in a cadavermodel[J].J chin Med Assoc,2003,66(11): 676-681.
[9]Kim K,Lee S,Suk KS,et al.The quantitative analysis of tissue injury markers after mini-open lumbar fusion [J].Spine,2006,31(6):712-716.
[10]Hosono N,Namekata M,Makino T,et al.Perioperative complications of primary posterior lumbar interbody fusion for nonisthmic spondylolisthesis:analysis of risk factors[J].JNeurosurg Spine,2008,9(5):403-440.
[11]Ali Ghahreman,Richard DF,Prashanth JR,et al.Minimal access versus open posterior lumbar interbody fusion in the treatment of spondylolisthesis[J].Neurosurgery,2010,66(2):296-304.
[12]Desogus N,Ennas F,Leuze R,et al.Posterior lumbar interbody fusion with PEEK cages:personal experience with 20 patients[J].JNeurosurgical Sciences,2005,49 (4):137-141.
[13]Togawa D,Bauer TW,Lieberman IH,et al.Lumbar intervertebral body fusion cages:histolagical ebaluation og clinically failed cages retrieved from humans[J].J Bone Joint Surg(Am),2004,86(1):70-79.
[14]Vadapalli S,Robon M,Biyani A,et al.Effect of lumbar interbody cage geometry on construct stability:a cadaveric study[J].Spine,2006,31(19):2189-2194.
[15]Pflugmacher R,Schleicher P,Gumnior S,et al.Biomechanical comparison of bioabsorbable cervical spine interbody fusion cages[J].Spine,2004,29(5):1717-1722.
[16]Boden SD.Overview of the biology of lumbar spine fusion and principles for selecting a bone graft substitute [J].Spine,2002,27(16 Suppl 1):26-31.
[17]Boden SD,Schimandle JH,Hutton WC,et al.1995 Volvo award in basic sciences.The use of an osteoinductive growth factor for lumbar spinal fusion.Part I:Biology of spinal fusion[J].Spine,1995,20(24):2626-2632.
[18]賀聚良,詹新立,肖增明.不同植骨材料及方法對腰椎滑脫植骨融合的影響[J].中國組織工程研究與臨床康復,2009,13(16):3153-3156.
臨床經驗
Effect of the Quantity of Intervertebral Bone Graft M aterial on Lumbar Intervertebral Fusion
Hao Jianxue,Zhou Fei,Zhong Na,et al
(Department of Orthopedics,the First Hospital of Baoding,Baoding 071000,China)
Abstract:Objective To discuss and study the impact of the quantity of bone graftmaterial on intervertebral fusion success rate.M ethods We selected 98 patients with lumbar herniation,lumbar spinal stenosis or lumbar instability who had the lumbar posterior surgery in our hospital from January 2011 to December2013.All patientswere given the posterior decompression,pedicle internal fixation and intervertebral bone grafting+spine cage implantation,respectively implant 4mL,5mL,and 6m L,implant the Cage after pressing,and press and fix the pedicle screw-rod fixation system.Respectively regular follow-up was conducted for the three groups of patients at1month,3months,6months and 12months after the surgery,and conduct CT scan and patient function score detection;by the comparison of the three groups of patients in clinical effect improvement,bone grafting fusion rate,height change of intervertebral space and assess the postoperative effect of different quantity of bone graft materialon intervertebral bone graft fusion.Results All patientswere followed up for 12 to 28 months with an average of 21 months.VASscores of the three groupswere improved significantly(P<0.05),but the difference among the three groupswas not statistically significant(P>0.05);ODIscores of the three groupswere improved significantly(P<0.05),but the difference among the three groupswas not statistically significant(P>0.05);If the clinical resultswas evaluated according to Macnab criteria:the excellent rate in group A was 90.3%,group B was 91.0%,and group C was 91.2%,and the difference among the three groupswas not statistically significant(P>0.05);at last follow-up,height change of intervertebral space of group A,B,and Cwere respectively(8.7±1.7),(9.8±1.7),and(10.1±1.8)mm,and the differencewas not statistically significant(P>0.05).According to the CT scan after one year of the surgery,there were high intervertebral fusion rates among the three groups,the fusion rates of group B and group Cwere significantly higher than thatofgroup A,and the difference was statistically significant(P<0.05).ConclusionIn this experiment,different quantity of bone graftmaterial showed no significant difference in improving postoperative symptoms,butwith the increase in quantity of bone graftmaterial,postoperative radiographic evaluation results showed that the greater the quantity of bone graftmaterial,the higher the early graft fusion rate,which decreased the intervertebral space height loss.Long-term follow-up showed therewas non-fusion risk if the quantity of bone graftmaterial was less than 5mL.So it is recommended that the quantity of intervertebral bone graftmaterial should be up to 5mL ormore.
Key words:pedicle screw internal fixation system;intervertebral bone graft fusion;fusion effect;fusion rate;the quantity of bone graftmaterial
作者簡介:郝建學(1976-),男,副主任醫師,河北省保定市第一醫院骨外科,071000。
收稿日期:2015-09-06
文章編號:1008-5572(2016)03-0205-05
中圖分類號:R681.5+7
文獻標識碼:B

