經(jīng)皮椎間孔鏡與椎板開窗治療復(fù)發(fā)性腰椎間盤突出癥的臨床療效分析
蘇建成,包杰,曾月東,左文建(廣東省深圳市龍崗中心醫(yī)院脊柱外科,廣東深圳 518006)
?
經(jīng)皮椎間孔鏡與椎板開窗治療復(fù)發(fā)性腰椎間盤突出癥的臨床療效分析
蘇建成,包杰*,曾月東,左文建
(廣東省深圳市龍崗中心醫(yī)院脊柱外科,廣東深圳518006)
摘要:目的將經(jīng)皮椎間孔鏡(percutaneous transforaminal endoscopic discectomy,PTED)與椎板開窗手術(shù)治療復(fù)發(fā)性腰椎間盤突出癥的臨床療效進行比較,分析兩種治療方式的優(yōu)劣性。方法回顧性分析2011—2014年我院行PTED手術(shù)和再次椎板開窗術(shù)治療復(fù)發(fā)性腰椎間盤突出癥患者共76例。其中經(jīng)皮椎間孔鏡治療(PTED組)36例,椎板開窗髓核摘除術(shù)為40例(對照組)。通過術(shù)后隨訪,記錄并評價兩組患者在手術(shù)時間、術(shù)中出血量、住院時間、術(shù)后臥床時間、VAS評分、功能障礙指數(shù)評定(oswestry disability index,ODI)并進行統(tǒng)計學(xué)比較。結(jié)果PTED組患者手術(shù)時間(1.3±0.2)h,術(shù)中出血量(20.0±6.5)mL,住院時間(4.5±1.2)d,術(shù)后臥床時間(1.3±0.4)d,均優(yōu)于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。兩組病例術(shù)前視覺模擬評分(visual analogue scale,VAS)和ODI值與術(shù)后相比差異均有統(tǒng)計學(xué)意義(P<0.05),但組間差異無統(tǒng)計學(xué)意義(P>0.05)。結(jié)論經(jīng)皮椎間孔鏡治療復(fù)發(fā)性腰椎間盤突出癥效果與椎板開窗術(shù)并無明顯差異,但在臥床時間等方面具有較為明顯的優(yōu)勢,可在復(fù)發(fā)性腰椎間盤突出癥的臨床工作中開展和推廣,但要嚴格把握適應(yīng)證。
關(guān)鍵詞:復(fù)發(fā)性腰椎間盤突出癥;椎間孔鏡;椎板開窗術(shù)
經(jīng)椎板開窗椎間盤髓核摘除一直是治療腰椎間盤突出癥最常用的手術(shù)方式,術(shù)后10%~15%[1]的復(fù)發(fā)率仍然是術(shù)后常見的問題,回顧性分析我院2011—2014年收治的經(jīng)椎板開窗椎間盤髓核摘除治療術(shù)后復(fù)發(fā)腰椎間盤突出癥患者76例,分為椎間孔鏡組和椎板開窗組進行對比研究,觀察經(jīng)皮椎間孔鏡(percutaneous transforaminal endoscopic discectomy,PTED)治療復(fù)發(fā)腰椎間盤突出癥的優(yōu)缺點,從而為復(fù)發(fā)性腰椎間盤突出癥的治療提供參考依據(jù),現(xiàn)報告如下。
1資料與方法
1.1一般資料本研究選擇2011—2014年在我院診斷為單節(jié)段單側(cè)腰椎間盤突出癥術(shù)后復(fù)發(fā)并行PTED手術(shù)或椎板開窗的患者76例,采用完全隨機分組的方法分為兩組,其中PTED組36例,椎板開窗組40例。男性43例,女性33例;年齡38~67歲,平均50.3歲;初次手術(shù)后再次發(fā)病時間6~37個月,平均16.4個月;復(fù)發(fā)病變節(jié)段L3~44例,L4~548例,L5S124例;術(shù)后平均隨訪時間為19.4個月(12~36個月)。術(shù)前常規(guī)行腰椎正側(cè)位及動力位X線、腰椎CT、腰椎MRI檢查,按納入標準結(jié)合影像學(xué)檢查及初次手術(shù)病史明確復(fù)發(fā)性腰椎間盤突出癥診斷。兩組患者的年齡、性別、病變節(jié)段等差異均無統(tǒng)計學(xué)意義,具有可比性。
1.2納入與排除標準
1.2.1納入標準a)曾因腰椎間盤突出癥接受椎板開窗的單節(jié)段椎間盤切除術(shù);b)與上次手術(shù)椎間盤突出節(jié)段引起相一致的部分肌力減弱及相應(yīng)神經(jīng)支配區(qū)的感覺麻木;c)上次手術(shù)后疼痛緩解應(yīng)在6個月以上;d)影像學(xué)證實特別是MRI顯示復(fù)發(fā)性椎間盤突出癥在同一節(jié)段,無論是同側(cè)或者對側(cè);e)經(jīng)過正規(guī)保守療3個月以上效果不滿意并且患者有較好的依從性,無明顯交流障礙。
1.2.2排除標準a)多節(jié)段腰椎間盤突出患者;b)伴有腰椎明顯不穩(wěn)、嚴重的脊柱畸形患者,病變節(jié)段椎間孔由于增生或先天性因素發(fā)生極度狹窄者;c)開放手術(shù)后臨床癥狀無緩解患者;d)脊柱感染、腫瘤、結(jié)核、血友病等嚴重的系統(tǒng)性疾病等手術(shù)禁忌患者。e)L5S1節(jié)段因髂棘較高無法穿刺者; f)馬尾神經(jīng)受壓所致大小便功能障礙者[2];g)患者依從性較差,明顯交流障礙。
1.3手術(shù)方法PTED組:患者取俯臥位,心肺功能差者,側(cè)臥位,劃出脊柱正中線,用克氏針定位病變間隙,并劃線標記,C型臂透視對病變間隙進行確認,我院常規(guī)用碘伏進行消毒、鋪單,于穿刺點使用2%利多卡因溶液逐層進行局部浸潤麻醉,直至關(guān)節(jié)突及關(guān)節(jié)囊。麻醉滿意后,用我科曾月東副主任醫(yī)師發(fā)明的齒輪調(diào)節(jié)式腰椎間盤突出靶點瞄準儀進行椎間孔的定位(國家專利證書專利號:ZL 2014 20079358.3),目前87%以上患者均可以一次穿刺成功,節(jié)約穿刺定位時間,并注意觀察患者是否出現(xiàn)穿刺側(cè)神經(jīng)根刺激癥狀。穿刺達到預(yù)定深度及角度后,使用C型臂再次透視定位,確認進針至緊貼上關(guān)節(jié)突,進入椎間孔,根據(jù)椎間盤突出的上下具體位置可以適當調(diào)整,透視位置滿意后,注入造影劑(碘海醇與亞甲藍混合液9︰1)1~2mL,經(jīng)正、側(cè)位透視觀察椎間盤造影形態(tài)及可行疼痛復(fù)制實驗,確定責(zé)任節(jié)段,造影完畢后,拔出造影針,置入導(dǎo)絲。使用尖刀作一約7 mm左右的小切口,由小到大逐層插入各工作套管,必要時可使用磨鉆對椎間孔、關(guān)節(jié)突等進行打磨處理。放入導(dǎo)管后,再次透視以明確工作導(dǎo)管位于術(shù)前定位椎間盤突出位置,連接椎間孔鏡成像系統(tǒng),利用染色物質(zhì)找到變性椎間盤髓核組織,使用髓核鉗等對神經(jīng)根和硬膜囊進行減壓,取出壓迫神經(jīng)及與其黏連的的髓核等組織,對神經(jīng)根進行松解減壓,縫合傷口,手術(shù)結(jié)束。
椎板開窗組:本組患者采用再次椎間開窗椎間盤髓核摘除減壓手術(shù)方式進行。根據(jù)患者要求采用全身麻醉或者硬模外麻醉,患者取俯臥位,術(shù)前均C型臂定位病變間隙及以前次手術(shù)疤痕作為標記,常規(guī)消毒、鋪單,沿原手術(shù)疤痕做脊柱正中切口,長約5 cm,逐層進行分離,顯露關(guān)節(jié)突及椎板,可見上次手術(shù)開窗及疤痕組織,術(shù)中剝離務(wù)必小心,防止剝離子及電刀進入椎間隙,從病變間隙疤痕組織上下正常組織處剝離,緩慢清除硬膜外疤痕,直至可以暴露相應(yīng)的神經(jīng)根及硬膜囊,必要時需要擴大骨窗,牽開神經(jīng)根顯露椎間盤,切除椎間盤髓核組織,擴大側(cè)隱窩,解除所有卡壓及黏連的神經(jīng)根組織,徹底松解神經(jīng)根及側(cè)隱窩,使其能左右活動0.8 cm左右,生理鹽水沖洗,留置負壓引流管,逐層縫合傷口。
1.4術(shù)后處理PTED組患者均術(shù)前半個小時及術(shù)后給予一組頭孢唑啉抗生素,在手術(shù)后即可以在床上行雙下肢交替抬高功能鍛煉,術(shù)后第1天即在腰圍保護下下床行走及可以逐漸行腰背肌功能鍛煉,術(shù)后第2~3天即可出院。椎板開窗組患者均常規(guī)在術(shù)前半個小時及術(shù)后24 h內(nèi)使用頭孢唑啉等抗生素進行感染的預(yù)防。術(shù)后第1天行床上功能鍛煉,術(shù)后1周左右在腰圍保護下適當下地功能鍛煉,術(shù)后第7~10天出院。
1.5觀察指標觀察兩組患者在手術(shù)時間、術(shù)中出血量、住院時間、術(shù)后臥床時間、視覺模擬評分(visual analogue scale,VAS)、功能障礙指數(shù)評定(oswestry disability index,ODI)等的差別。
1.6統(tǒng)計學(xué)方法采用SPSS16.0對不同樣本進行比較,兩組患者在手術(shù)時間、術(shù)中出血量、住院時間、術(shù)后臥床時間方面進行兩獨立樣本的t檢驗,以P<0.05為差異有統(tǒng)計學(xué)意義。兩組患者術(shù)前及術(shù)后各時間點VAS評分和ODI值的比較采用重復(fù)測量數(shù)據(jù)的方差分析。兩組組內(nèi)VAS評分和ODI值比較采用配對t檢驗,P<0.05為差異有統(tǒng)計學(xué)意義。
2結(jié) 果
術(shù)后兩組患者均取得良好的隨訪資料,隨訪時間12~36個月,PTED組患者的手術(shù)時間、術(shù)中出血量、住院時間、術(shù)后臥床時間均優(yōu)于對照組,差異有統(tǒng)計學(xué)意義(P<0.05,見表1)。其中1例PTED組患者術(shù)后出現(xiàn)椎間隙感染,考慮原因為穿刺針進入腹腔,導(dǎo)致腸內(nèi)細菌移植于椎間隙,經(jīng)積極抗炎后治愈。2例椎板開窗組患者出現(xiàn)下肢神經(jīng)癥狀加重,考慮術(shù)中清除疤痕組織減壓時對神經(jīng)根刺激較重,術(shù)后給予營養(yǎng)神經(jīng)、激素及甘露醇脫水后好轉(zhuǎn),未出現(xiàn)硬膜破裂、大血管及神經(jīng)損傷等并發(fā)癥,手術(shù)切口均甲級愈合。術(shù)前VAS評分、ODI評分與術(shù)后相比差異均有統(tǒng)計學(xué)意義(P<0.05),但比較兩組間差異無統(tǒng)計學(xué)意義(P>0.05),兩組患者手術(shù)后長期療效相比差異無統(tǒng)計學(xué)意義(P>0.05,見表2~3)。
表1 兩組患者手術(shù)時間、術(shù)中出血量、住院時間、術(shù)后臥床時間對比 (±s)

表1 兩組患者手術(shù)時間、術(shù)中出血量、住院時間、術(shù)后臥床時間對比 (±s)
組 別 手術(shù)時間(h)術(shù)中出血量(mL)住院時間(d)術(shù)后臥床時間(d) PTED組1.3±0.2 20.0±6.5 4.5±1.2 1.3±0.4椎板開窗組1.6±0.3 50.4±11.6 9.5±2.3 6.2±0.7
表2 兩組患者術(shù)前術(shù)后VAS評分對比(±s,分)

表2 兩組患者術(shù)前術(shù)后VAS評分對比(±s,分)
組 別 術(shù) 前 術(shù)后24 h 術(shù)后1周 術(shù)后3個月 術(shù)后1年P(guān)TED組 8.73±0.64 2.23±0.84 1.56±0.62 0.90±0.42 0.32±0.47椎板開窗組 8.59±0.72 1.95±0.75 1.47±0.65 0.87±0.65 0.41±0.39
表3 兩組患者術(shù)前術(shù)后ODI評分對比(±s,%)
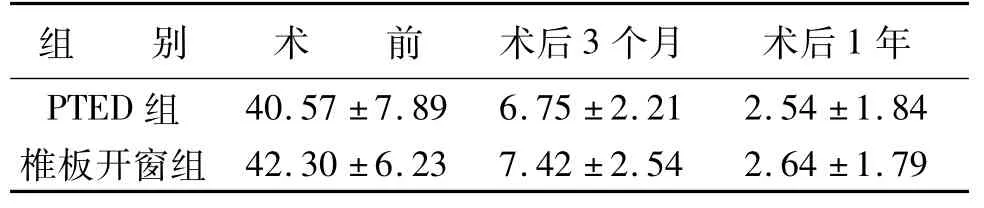
表3 兩組患者術(shù)前術(shù)后ODI評分對比(±s,%)
組 別 術(shù) 前 術(shù)后3個月 術(shù)后1年P(guān)TED組40.57±7.89 6.75±2.21 2.54±1.84椎板開窗組42.30±6.23 7.42±2.54 2.64±1.79
典型病例為一55歲男性患者,8年前因L4~5椎間盤突出癥在外院行單純椎板開窗椎間盤髓核摘除手術(shù),1年前癥狀復(fù)發(fā),診斷:L4~5椎間盤突出癥術(shù)后復(fù)發(fā),經(jīng)系統(tǒng)保守治療效果不佳。本次術(shù)前CT可見右側(cè)椎板部分缺損,椎間盤突出復(fù)發(fā),行椎間孔鏡下手術(shù)治療(見圖1~2)。
3討 論
腰椎間盤突出癥術(shù)后復(fù)發(fā)常見的原因有:a)術(shù)后長期從事腰椎高強度的工作或運動,有明顯的腰部外傷或者勞累史,未進行系統(tǒng)的腰背肌功能鍛煉,過早彎腰負重等。b)術(shù)中椎間盤髓核組織切除不夠徹底,殘存的椎間盤髓核組織退變加速,再次突出,術(shù)中經(jīng)常可見突出部分為終板軟骨及纖維環(huán),成為引起復(fù)發(fā)的病因。c)術(shù)后疤痕組織壓迫及與硬膜、神經(jīng)根黏連。d)手術(shù)造成醫(yī)源性腰椎不穩(wěn),不論是椎板開窗大小,術(shù)中均需要切除部分椎板及韌帶,甚至需要切除部分關(guān)節(jié)突,術(shù)后病變間隙下降,韌帶松弛,研究表明,切除關(guān)節(jié)突關(guān)節(jié)超過50%,即能引起腰椎不穩(wěn),小關(guān)節(jié)退變,癥狀復(fù)發(fā)。e)合并椎管、神經(jīng)根管及側(cè)隱窩狹窄未做處理或處理不徹底。但前次手術(shù)節(jié)段復(fù)發(fā)的椎間盤髓核組織仍是壓迫神經(jīng)根導(dǎo)致神經(jīng)癥狀的最主要原因[3]。
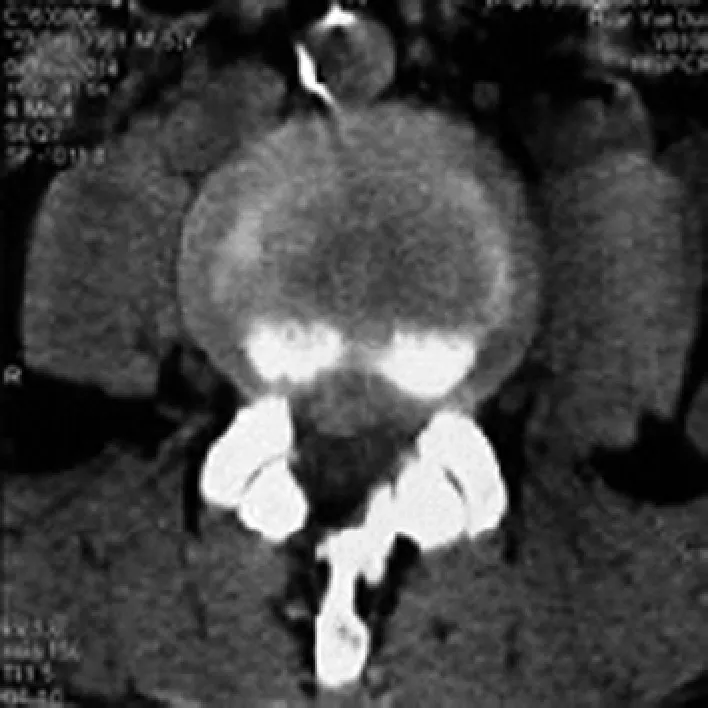
圖1 術(shù)前腰椎CT顯示椎間盤向右側(cè)突出
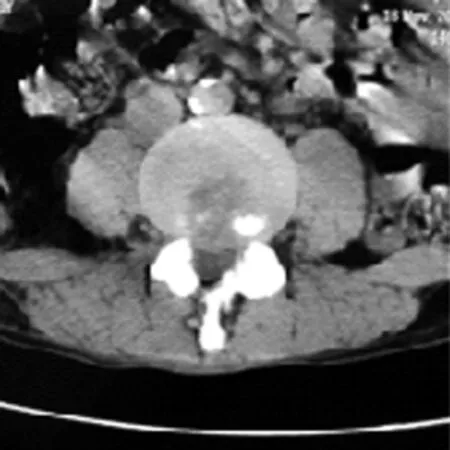
圖2 術(shù)后腰椎CT顯示突出椎間盤被切除
對于復(fù)發(fā)性腰椎間盤突出癥,治療的主要目的仍是神經(jīng)減壓,但是減壓過程中應(yīng)盡量減小二次手術(shù)本身造成的傷害,目前臨床治療方法多為后路腰椎間融合術(shù)(posterior lumbar interbody fusion,PLIF)、椎間孔腰椎間融合術(shù)(transforaminal lumbar interbody fusion,TLIF)及椎板開窗椎間盤髓核摘除等,PLIF及TLIF術(shù)式存在創(chuàng)傷較大、手術(shù)并發(fā)癥高、費用昂貴等缺點[4]。隨著脊柱微創(chuàng)技術(shù)的發(fā)展與進步,經(jīng)皮椎間孔鏡手術(shù)越來越為患者所接受,與后路開放手術(shù)相比較,有其自身的優(yōu)點:a)皮膚切口較小,一般7 mm左右,整個手術(shù)過程應(yīng)用局部麻醉,患者始終保持清醒,術(shù)中醫(yī)患交流,減少患者緊張焦慮情緒,可以將損傷神經(jīng)的概率降低,還能大大降低患者的疼痛程度及有效降低術(shù)后切口感染等并發(fā)癥[5],減少全身或者硬模外麻醉的風(fēng)險,我們?yōu)榱藴p少術(shù)中引起的疼痛,常規(guī)在術(shù)中靜脈給予地佐辛輔助鎮(zhèn)痛。b)手術(shù)通道采用后外側(cè)入路,經(jīng)脊柱正常生理結(jié)構(gòu)進入,避開了第一次手術(shù)的疤痕組織,手術(shù)通道的建立不受疤痕及黏連組織的影響,避免了再次剝離椎旁肌肉,減少了剝離出血和并發(fā)癥。而后入路椎板開窗手術(shù)需要從正常椎板處減壓,往往需要擴大切除部分椎板,在處理疤痕組織時容易引起硬膜破裂及神經(jīng)根損傷等并發(fā)癥。c)行椎間孔及椎管減壓時,僅需要切除部分上關(guān)節(jié)突,術(shù)后不會引起脊柱不穩(wěn),無需做內(nèi)固定及融合手術(shù)[6],可以早期下床活動,減少再次復(fù)發(fā)的風(fēng)險。d)術(shù)中無需牽拉神經(jīng)根,更易對再發(fā)的神經(jīng)根腹側(cè)壓迫進行處理[7]。對椎管內(nèi)干擾較小,椎管內(nèi)靜脈叢出血較少。e)與再次椎板開窗椎間盤髓核摘除手術(shù)相比,療效相當。f)對年長患者,心肺功能較差,可以側(cè)臥位手術(shù),對心肺的干擾較少。徐少克[8]采用經(jīng)皮椎間孔鏡下手術(shù)治療沒有明顯結(jié)構(gòu)不穩(wěn)的復(fù)發(fā)性腰椎間盤突出癥患者,并隨訪兩年,認為是較好的手術(shù)治療方法,也可能是優(yōu)先使用的方法。但是也存在固有的局限性:a)置入工作通道時需要在C型臂透視引導(dǎo)下對椎間盤靶點進行穿刺定位,對于初學(xué)者往往存在困難,需要多次穿刺,醫(yī)生及患者遭受大量X線輻射,影響身心健康,我科采用自己發(fā)明的齒輪調(diào)節(jié)式腰椎間盤突出靶點瞄準儀進行靶點的定位,術(shù)前針對不同個體的影像,測量個體角度,術(shù)中一次穿刺成功率達87%以上。b)因復(fù)發(fā)性腰椎間盤突出椎管內(nèi)結(jié)構(gòu)紊亂,工作通道狹小,對周圍解剖結(jié)構(gòu)顯露欠佳,存在一定的手術(shù)風(fēng)險,再次椎管開窗可以有效較少此種風(fēng)險。c)對腹側(cè)壓迫療效確切,但對于背側(cè)疤痕壓迫黏連引起神經(jīng)癥狀的患者,椎間孔鏡下分離極為困難,且通道狹小,容易損傷神經(jīng)根等。d)患者若髂髂棘較高,L5S1復(fù)發(fā)性腰椎間盤突出常常側(cè)方入路穿刺困難,椎板間入路因上次手術(shù)造成疤痕,難以達到減壓目的。e)對于存在神經(jīng)根變異的,椎間孔鏡下?lián)p傷的可能性就較大[6]。f)學(xué)習(xí)曲線陡峭,需要專業(yè)的正規(guī)的訓(xùn)練,復(fù)發(fā)性腰椎間盤突出癥對術(shù)者要求更高,需要更加耐心的分離。
總之,經(jīng)皮椎間孔手術(shù)是治療復(fù)發(fā)性腰椎間盤突出癥比較安全有效的新術(shù)式,具有損傷小、術(shù)中出血少、手術(shù)時間短、術(shù)后恢復(fù)快、可以早期下床等優(yōu)點,是治療復(fù)發(fā)性腰椎間盤突出癥的一種安全有效的方法,但是并不能代替椎板開窗椎間盤髓核摘除等傳統(tǒng)手術(shù),不能強行對所有復(fù)發(fā)性椎間盤突出癥患者實施,要嚴格掌握適應(yīng)證,保證手術(shù)效果。
參考文獻:
[1]Ahn Y,Lee SH,Park WM,et al.Percutaneous endoscopic lumbar discectomy for recurrent disc herniation: surgical technique,outcome,and prognostic factors of43 consecutive cases[J].Spine,2004,29(16):326-332.
[2]曾月東,何慕舜,楊湘江,等.椎間孔鏡下髓核摘除術(shù)治療椎間盤退變性腰腿痛[J].頸腰痛雜志,2012,33 (4):281-284.
[3]蔡成成,王經(jīng)韜,郭天慶.經(jīng)椎間孔腰椎間融合治療腰椎間盤突出癥術(shù)后復(fù)發(fā)的臨床療效[J].甘肅醫(yī)藥,2013,32(7):511-514.
[4]高國勇,鎮(zhèn)萬新,劉俊良,等.經(jīng)皮椎間孔鏡微創(chuàng)手術(shù)治療復(fù)發(fā)性腰椎間盤突出癥療效觀察[J].新鄉(xiāng)醫(yī)學(xué)院學(xué)報,2014,31(4):290-292.
[5]韓康,高浩然,卞娜,等.經(jīng)皮椎間孔鏡與單純椎板開窗術(shù)治療腰椎間盤突出癥臨床療效比較[J].中華全科醫(yī)學(xué),2015,13(6):868-871.
[6]王詩成,潘磊,黃必留,等.椎間孔鏡和小切口手術(shù)治療腰椎間盤突出癥的比較[J].實用骨科雜志,2015,21(4):293-296.
[7]白一冰,王力文,郭立新,等.椎間孔鏡治療復(fù)發(fā)性腰椎間盤突出癥的臨床分析[J].頸腰痛雜志,2014,35 (5):345-348.
[8]徐少克.經(jīng)皮內(nèi)窺鏡下手術(shù)治療復(fù)發(fā)性腰椎盤突出癥[J].中國脊柱脊髓雜志,2010,2(7):541-543.
作者簡介:蘇建成(1981-),男,主治醫(yī)師,深圳市龍崗中心醫(yī)院脊柱外科,518006。
收稿日期:2015-07-31
基金項目:深圳市知識創(chuàng)新計劃項目(20150225094534);*本文通訊作者:包杰
文章編號:1008-5572(2016)03-0261-04
中圖分類號:R681.5+3
文獻標識碼:B

