妊娠期糖尿病(GDM)孕婦不同血糖指標異常的母嬰結局研究
馮艷紅
[摘要] 目的 研究妊娠期糖尿病(GDM)孕婦不同血糖指標異常的母嬰結局。方法 選擇該院收治的300例妊娠期糖尿病孕婦及150例正常孕婦作為該觀察對象,收治時間為2012年5月—2015年6月,將正常孕婦作為對照組,將300例妊娠期糖尿病患者按照血糖控制程度分為血糖指標正常組(158例)及血糖指標異常組(142例),對3組觀察對象的臨床資料進行回顧性分析,觀察3組孕婦母嬰結局之間的差異。 結果 對照組與血糖指標正常組孕婦妊娠結局之間的差異無統計學意義(P>0.05);對照組與血糖指標異常組孕婦母嬰結局之間的差異有統計學意義(P<0.05);且血糖指標異常組與血糖指標正常組之間對比的母嬰結局,差異具有統計學意義(P<0.05)。結論 妊娠期糖尿病孕婦不同血糖指標對母嬰結局的影響較大,臨床中應注意控制孕婦的血糖水平,達到改善母嬰結局的效果。[關鍵詞] 妊娠期糖尿病;血糖指標異常;母嬰結局[中圖分類號] R714
[文獻標識碼] A
[文章編號] 1672-4062(2016)03(a)-0071-03Gestational Diabetes Mellitus (GDM) on Maternal and Neonatal Outcomes of Pregnant Women with Different Blood Glucose AbnormalitiesFENG Yan-hongDepartment of Obstetrics and Gynecology, Shuangyashan China Meitan General Hospital Shuangyashan,Heilongjiang Province,155100 China [Abstract] Objective To study the effect of gestational diabetes mellitus (GDM) pregnant women with different glycemic index of abnormal pregnancy outcome. Methods Admitted to our hospital with 300 cases of pregnancy with gestational diabetes mellitus pregnant women and 150 cases of normal pregnant women as the observation object, the admitted time for June 5, 2012 to 2015, the normal pregnant women as control group, the 300 cases of pregnancy with gestational diabetes, according to the degree of blood glucose control points for normal glycemic index group (158 cases) and abnormal blood glucose index group (142 cases), three groups of clinical data were retrospectively analyzed to observe the differences between the three groups of pregnant women, maternal and neonatal outcomes. Results Control group and blood sugar index normal group of pregnant women pregnancy differences between outcome was not significant (P > 0.05); control group and blood sugar index group of abnormal pregnant women, maternal and neonatal outcomes between the difference is significant (P < 0.05); and the glycemic index of abnormal group and glycemic index in normal group between on maternal and neonatal outcomes exist significant difference (P < 0.05), the difference has statistical significance. Conclusion Pregnancy gestational diabetes pregnant women with different glycemic index on maternal and neonatal outcomes of a greater impact, clinical in should pay attention to the control of blood glucose levels in pregnant women, to improve the effect of maternal and neonatal outcomes.[Key words] Gestational diabetes mellitus; Blood glucose abnormalities; Pregnancy outcome妊娠期糖尿病屬于妊娠期較為常見的妊娠并發癥之一,隨著生活環境及生活習慣的改變,妊娠期糖尿病的發病率呈現逐年增長的趨勢,其主要是指妊娠期間首次發生或首次發現不同程度的糖耐量異常現象[1]。孕婦在妊娠期間,對葡萄糖存在一種不耐受的狀態,為了適應妊娠期孕婦對糖及熱量的需求,母體腎上腺皮質激素、生長激素及甲狀腺素分泌會增多,使得孕婦血糖升高、加速了蛋白質及脂肪的分解速度,提高了碳水化合物的代謝率,增加了胰島β細胞分泌,促使葡萄糖進入細胞轉化為能量[2]。但由于妊娠中晚期胎盤分泌的激素會存在對抗胰島素的作用,使得孕婦對胰島素的敏感性降低,為了維持糖代謝,胰島素需求量需增加。而妊娠期糖尿病孕婦無法維持這一生理代償變化,導致妊娠期糖尿病的出現[3]。該院為了分析妊娠期糖尿病不同血糖指標對母嬰結局的影響,針對收治的妊娠期糖尿病孕婦進行回顧性分析,現報道如下。1 資料與方法1.1 一般資料選擇該院收治的300例妊娠期糖尿病孕婦及150例正常孕婦作為該次觀察對象,收治時間為2012年5月—2015年6月,將正常孕婦作為對照組,將300例妊娠期糖尿病患者按照血糖控制程度分為血糖指標正常組(158例)及血糖指標異常組(142例),對照組150例正常孕婦年齡均在20~37歲之間,年齡均值為(28.59±3.64)歲,孕周30~38周,平均孕周為(34.13±1.58)周,經產婦59例,初產婦91例;158例血糖指標正常組孕婦年齡均在20~39歲之間,年齡均值為(28.62±3.83)歲,孕周30~39周,平均孕周為(34.15±1.85)周,經產婦58例,初產婦100例;142例血糖指標異常組孕婦年齡均在20~38歲之間,年齡均值為(28.52±3.67)歲,孕周31~38周,平均孕周為(34.25±1.38)周,經產婦56例,初產婦86例。該觀察進行之前,3組孕婦及其家屬均對該觀察的內容及目的進行了詳盡的了解,且均已自愿簽署知情同意協議。該觀察均已排除:①合并嚴重心、腎、肺功能不足患者;②存在嚴重精神障礙患者;③存在嚴重心血管疾病患者;④存在嚴重藥物過敏患者。對3組孕婦的臨床資料進行均衡性檢驗后發現,差異無統計學意義(P>0.05),組間具有可比性。1.2 方法對3組孕婦的臨床資料進行回顧性分析,并記錄3組孕婦的母嬰結局。主要包括對孕婦的一般情況、妊娠期糖尿病血糖控制程度、妊娠結局、新生兒狀況及產后合并癥等。1.3 觀察指標觀察3組孕婦母嬰結局之間的差異。主要包括產后出血發生率、剖宮產率、早產發生率、胎膜早破發生率、羊水過多、妊高癥發生率[4];新生兒并發癥主要包括低出生體重發生率、巨大兒發生率、宮內窘迫、窒息、低血糖等發生率。1.4 統計方法在該研究結束后,將3組觀察對象的各項觀察指標情況的研究數據,均根據研究的實際情況在確認無誤后錄入到SPSS19.0軟件中進行統計學數據處理,以數據上下浮動5%作為可信區間。母嬰結局及新生兒各項并發癥發生率均屬于計數資料,結果使用例數(%),對比方法使用χ2檢驗。當P>0.05時,表示3組孕婦之間對比的觀察指標,差異無統計學意義;當P<0.05時,表示3組孕婦之間對比的觀察指標存在差異,差異有統計學意義。2 結果2.1 產婦并發癥發生率
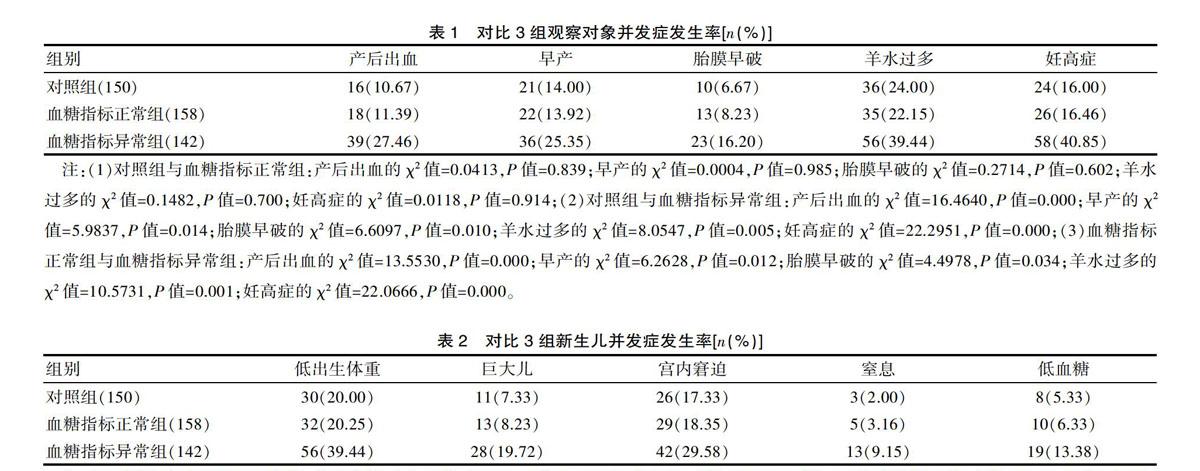
對照組與血糖指標正常組產婦各項并發癥發生率(產后出血、早產、胎膜早破、羊水過多及妊高癥)之間差異無統計學意義(P>0.05);對照組與血糖指標異常組產婦各項并發癥發生率(產后出血、早產、胎膜早破、羊水過多及妊高癥)之間差異有統計學意義(P<0.05);且血糖指標異常組與血糖指標異常組產婦各項并發癥發生率(產后出血、早產、胎膜早破、羊水過多及妊高癥)之間差異有統計學意義(P<0.05);見表1。2.2 新生兒并發癥發生率
對照組新生兒并發癥發生率(低出生體重、巨大兒、宮內窘迫、窒息及低血糖等)與血糖指標正常組之間差異無統計學意義(P>0.05);對照組新生兒并發癥發生率(低出生體重、巨大兒、宮內窘迫、窒息及低血糖等)與血糖指標異常組之間差異有統計學意義(P<0.05);且血糖指標異常組與血糖指標正常組之間新生兒并發癥發生率(低出生體重、巨大兒、宮內窘迫、窒息及低血糖等)之間差異有統計學意義(P<0.05);見表2。3 討論妊娠早中期,胎兒對母體攝取量加大,雌孕激素增加了母體對葡萄糖的利用,增加了孕期腎血流量及腎小球濾過率[5],降低了血漿葡萄糖,臨床癥狀主要表現為空腹血糖降低;而妊娠中晚期,孕婦體內拮抗胰島素樣物質增加,為了維持糖代謝水平正常,胰島素的需求量應相應增加,分娩后胎盤分泌的拮抗胰島素物質消失,極易導致低血糖的發生。在整個妊娠過程中,每個孕婦均會存在不同程度的糖耐量受損現象[6]。有報道指出,孕婦懷孕年齡、糖尿病家族史、不良孕產史、心理因素、文化程度、家庭經濟情況及生活方式均屬于影響妊娠期糖尿病的相關因素。妊娠期糖尿病可導致廣泛血管病變[7],使得管腔變窄及小血管內皮細胞增厚,導致組織供血不足,增加了妊娠期高血壓的發生[8]。妊娠期糖尿病孕婦處于持續高血糖狀態,通過胎盤提供給胎兒葡萄糖濃度增加,刺激胎兒胰島β細胞分泌,增加了胰島素分泌,繼而引發高胰島素血癥,促進胎兒細胞攝取氨基酸[9],加快了組織蛋白質的合成速度,降低了脂肪分解,增加了脂肪及糖原在胎兒各組織中沉積,導致巨大兒的發生[10]。該觀察的結果數據中顯示得出,對照組正常孕婦與血糖指標正常組孕婦之間對比的妊娠結局(產后出血發生率、剖宮產率、早產發生率、胎膜早破發生率、羊水過多、妊高癥發生率)、新生兒并發癥發生率(低出生體重發生率、巨大兒發生率、宮內窘迫、窒息、低血糖等發生率)之間的差異不存在顯著差異,統計學無意義,說明對妊娠期糖尿病孕婦采用胰島素控制、運動療法能有效將孕婦血糖控制在正常水平,改善母嬰結局;對照組正常孕婦與血糖指標異常組孕婦之間對比的妊娠結局及新生兒并發癥發生率存在顯著差異,說明了血糖指標異常會造成不良母嬰結局,不利于產婦及新生兒預后。綜上所述,對于妊娠期糖尿病孕婦應積極采用胰島素應用及控制飲食、運動療法,防止妊娠期血糖指標異常現象出現,以減少不良母嬰結局的發生,改善妊娠結局,提高孕婦及新生兒的生活質量。[參考文獻][1] 王詠紅.妊娠期糖耐量受損對妊娠結局母嬰的影響[J].臨床合理用藥雜志,2011,4(28):37-38.[2] 陳元元.妊娠期糖尿病診斷孕周和糖化血紅蛋白水平與圍產結局的關系[D].浙江大學醫學院,2010. [3] 朱軼,孫江川,常淑芳,等.妊娠期糖尿病血糖控制水平對母嬰結局的影響[J].重慶醫科大學學報,2008,33(1):122-124. [4] 鐘為平,孫慧芳,葉潔新,等.妊娠期糖尿病的孕期管理與母嬰結局的關系[J].臨床和實驗醫學雜志,2012,11(21):1715-1717.[5] 宋曉平,張艷梅.妊娠期糖尿病對母嬰結局影響分析[J].中國婦幼保健,2013,28(5):767-769.[6] 孫建利,陳利美.妊娠期糖尿病血糖控制水平對母嬰結局的影響分析[J].實用預防醫學,2015,22(5):576-578.[7] 陳香,孫靜,龐穎,等.妊娠期糖尿病危險因素及母嬰結局的臨床研究[J].湖南師范大學學報:醫學版,2015,60(4):101-103.[8] 孫翀,劉淑霞.妊娠期糖尿病患者血糖控制效果對母嬰結局影響的觀察[J].中國糖尿病雜志,2014,22(5):401-403.[9] 劉緒娟,彭艷.妊娠期糖尿病控制血糖對母嬰結局的影響[J].中國基層醫藥,2012,19(1):92-93.[10] 賈曉宙,聶蘭.妊娠期糖尿病的規范化診治對母嬰結局的影響[J].中國醫師雜志,2011,13(2):208-210.(收稿日期:2015-12-01)

