經尿道前列腺電切術與經膀胱前列腺摘除術及其護理
張 琪,何 容,丁程奕(重慶市潼南區人民醫院泌尿科402660)
經尿道前列腺電切術與經膀胱前列腺摘除術及其護理
張琪,何容,丁程奕(重慶市潼南區人民醫院泌尿科402660)
目的比較經尿道作前列腺電切術(TURP)與于恥骨上經膀胱作前列腺摘除術(SPP)的護理方法。方法將該院2014年5月至2015年5月收治的72例前列腺增生癥(BPH)且前列腺體積大于82mL的患者分為觀察組(A組)和對照組(B組),各36例。A組患者采取TURP治療,B組采取Madigan治療,均采取相應護理方法。比較兩組手術時間、膀胱沖洗時間、留置導尿管時間、膀胱痙攣發生率、手術前后國際前列腺癥狀(IPSS)評分、尿流率、殘余尿情況及住院時間。結果A組手術時間、導尿管留置時間、膀胱沖洗時間、手術前后IPSS評分、膀胱痙攣發生率、最大尿流率及住院時間等均明顯優于B組,差異有統計學意義(P<0.05);兩組患者殘余尿評分比較,差異無統計學意義(P>0.05)。結論TURP治療BPH無手術切口、創傷小,護理較SPP治療方法更加容易。
經尿道前列腺切除術;電外科手術;前列腺切除術;前列腺增生;護理
前列腺增生癥(BPH)是老年男性患者最常見的一種疾病,由于前列腺腺體增大對尿道和膀胱口產生壓迫,進而產生尿頻、尿急、夜尿增多、排尿不盡、排尿困難等并發癥[1]。該病還可引起患者泌尿系統感染、血尿、膀胱結石等疾病。影響患者的夜間睡眠、日常工作,從而導致患者精神緊張、負性情緒增加等問題,給患者身心健康帶來極大危害。BPH患者年齡越高其發病率越高,必須對患者進行手術治療。目前手術治療BPH的方法有經尿道前列腺電切術(TURP)和經膀胱作前列腺摘除術(SPP)[2]。本院采用這2種手術方法治療BPH取得滿意效果,現報道如下。
1 資料與方法
1.1一般資料選取本院2014年5月至2015年5月收治的BPH且前列腺體積大于75mL的患者72例,隨機分為觀察組(A組)和對照組(B組),各36例。A組患者年齡55~88歲,平均(68.32±1.36)歲;其中前列腺增生Ⅰ期15例,Ⅱ期12例,Ⅲ期9例。B組患者年齡54~86歲,平均(67.56±1.38)歲,其中前列腺增生Ⅰ期16例,Ⅱ期13例,Ⅲ期7例。兩組患者臨床表現均有尿急、尿頻、排尿困難、夜間尿量增多等臨床癥狀,且經指檢、超聲檢查、尿道造影、靜脈尿路造影等相關檢查均確診為BPH。兩組患者在年齡、病情等一般資料上比較,差異均無統計學意義(P>0.05)。
1.2手術操作及護理方法
1.2.1術前護理
1.2.1.1心理護理前列腺增生患者以不同程度的排尿困難入院,常表現出煩躁、焦慮、易怒、自卑的心理。尤其是置管患者更易出現憂慮、恐懼,長期經受身心折磨,患者和家屬對治愈要求非常強烈。作為護理人員應用親切的語言、關愛的態度,并運用自己掌握的醫學和護理知識,給患者做好耐心的解釋工作。首先給患者介紹醫院的醫療條件,介紹主管醫生、護士的先進醫療技術;介紹同病房已治愈的相同病例,從而讓患者能夠積極配合醫護人員對患者疾病的治療和護理[3]。
1.2.1.2術前準備術前協助患者做好直腸指檢、超聲波檢查、尿流動力學檢查、膀胱鏡檢查,以及心電圖、血常規、大小便常規、血液各項生化檢查等,充分估計患者對麻醉和手術的耐受性。對合并高血壓或糖尿病的患者,使用降壓藥或降糖藥對患者疾病進行治療。將血壓控制在155/90mm Hg(1mm Hg=0.133 kPa)左右,將患者空腹血糖控制在7.5mmol/L以下,以保證患者手術的安全性。對服用阿司匹林的患者應在停藥1周后才進行手術治療,以減少患者術后出血的發生。術前給予患者備血或輸血等治療,以便患者手術能順利進行[4]。
1.2.1.3術前治療術前1 d從患者臍下至會陰部進行備皮,要求剔除患者的陰毛并用肥皂水充分擦洗。同時要求洗凈患者臍部隱窩,以防患者臍部隱窩出現細菌感染。術前禁食8 h,禁飲6 h,并于術前晚給予患者清潔灌腸治療,目的是為了排空結腸通道,減少術后早期便秘,防止術后出血的并發癥。術前8 h常規禁食、禁飲及灌腸,對于失眠患者可于晚間口吸鎮靜藥進行治療;在術前30min給患者肌內注射長托寧(鹽酸戊乙奎醚注射液)0.5mg、地佐辛5mg,同時靜脈滴注氯化鈉注射溶液,然后送入手術室[5]。
1.2.2術中配合[6]作為護理人員,在患者入手術室后配合麻醉醫師對其進行持續硬膜外麻醉,在麻醉起效后與麻醉醫師一起幫助患者擺放合理體位,然后正確配合手術醫生對患者進行前列腺手術治療。(1)A組配合:協助患者取截石體位,與手術醫生密切配合。根據手術需要調整儀器設備及電切鏡的各項參數,將準備好的生理鹽水沖洗液掛在輸液架上;配合醫生從患者尿道插入沖洗管,將沖洗管與吸引器連接;然后采用F27外鞘,30℃切割鏡,連接氣化電極和電切電極。調節好電氣化功率、電切功率及電凝功率。以生理鹽水作為灌洗液。采用日本OLYMPOS電視監視系統直視下插入電切鏡,檢查膀胱內有無腫瘤及結石,觀察前列腺中葉及兩側葉增生情況,前列腺與膀胱頸及輸尿管的關系。對有膀胱結石者采取先碎石,再用氣化電極切除中葉、兩側葉,最后將尖部腺體切除干凈,精細修整創面,徹底止血。術畢配合醫生將膀胱內組織碎塊沖洗干凈,留置三腔尿管。(2)B組配合:對患者取平臥體位,在對患者進行常規消毒后,以縱向切口從下腹部進入膀胱,取出膀胱結石,顯露膀胱三角區、前列腺;以電刀從尿道口呈環形切入,直到前列腺包膜;緊貼包膜間隙將增生腺體剜出,在直視下以組織剪將腺體粘連嚴重的增生腺體剪除,此時要檢查前列腺包膜,保證其完整性,對前列腺腺窩進行壓迫止血,然后處理腺窩明顯出血點。用3~0可吸收線于5、7點鐘處進行“8”字縫合,將F20~22號三腔氣囊尿管插入尿道,置尿管球囊于前列腺窩內,向水囊注入適量水量,直至尿管球囊可壓迫前列腺窩止血。以常規方式縫合膀胱切口,將引流管置于趾骨后膀胱前間隙中,留取尿管,沖洗膀胱。
1.2.3術后護理
1.2.3.1術后監測給予患者硬膜外麻醉后常規護理,嚴密監測患者血壓、脈搏、呼吸和血氧飽和度等生命體征,重點是監測患者術后血壓的變化。如果患者術中取截石體位,雙下肢血液因重力作用而流向身體較低的部位。一旦術后給予平臥體位,大量血液瞬間向胸部轉移,易出現心搏驟停和心功能障礙。因此,在行前列腺手術后應嚴防患者發生術后休克等,以確保患者圍術期安全。在患者尿管沖洗過程中,也應觀察患者全身情況,并同樣監測患者的生命體征[7]。
1.2.3.2膀胱沖洗術后需要持續作膀胱沖洗,以確保患者引流管通暢。方法是采用三腔氣囊導尿管,一腔接引流袋,一腔接無菌生理鹽水持續膀胱沖洗,以沖出前列腺創面及膀胱內存留的組織碎片。沖洗液的溫度不宜過冷,以免發生膀胱痙攣。沖洗速度為每分鐘50~70滴,根據尿液顏色調整沖洗速度。在沖洗過程中需要注意:(1)引流液顏色渾濁或有新鮮血液流出,應調整患者膀胱沖洗速度。(2)如果患者尿管引流量突然減少或尿管入量大于出量時,應考慮為導尿管阻塞所致,可用手擠壓導尿管或用注射器沖洗[8]。
1.2.4術中觀察觀察兩組患者手術時間、膀胱沖洗時間、留置導尿管時間、膀胱痙攣發生率、手術前后國際前列腺癥狀(IPSS)評分、尿流率、殘余尿情況及術后住院時間。
1.3統計學處理應用SPSS17.0統計軟件進行數據分析,計量資料以表示,采用t檢驗;計數資料以率或構成比表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結 果
2.1兩組患者術中相關指標比較A組手術時間、膀胱沖洗時間、導尿時間均明顯優于B組,差異有統計學意義(P<0.05),兩組患者膀胱痙攣發生率比較,差異無統計學意義(P>0.05),見表1。
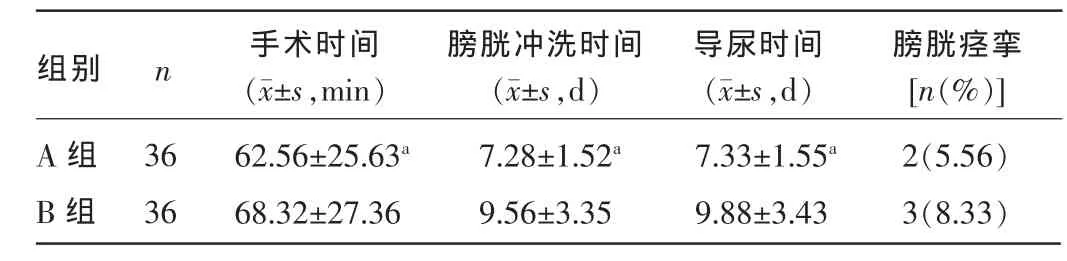
表1 兩組患者術中相關指標比較
2.2兩組患者手術前后檢查指標比較兩組患者術后IPSS評分、尿流率、殘余尿情況均明顯優于術前,且A組較B組改善明顯,差異均有統計學意義(P<0.05),見表2。
表2 兩組患者手術前后檢查指標比較
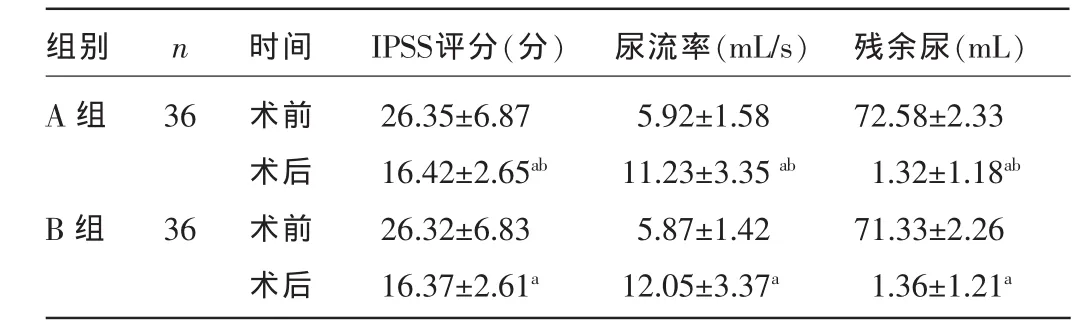
表2 兩組患者手術前后檢查指標比較
注:與同組術前比較,aP<0.05;與對照組術后比較,bP<0.05。
組別A組n IPSS評分(分) 尿流率(mL/s) 殘余尿(mL)36 B組36時間術前術后術前術后26.35±6.87 16.42±2.65ab26.32±6.83 16.37±2.61a5.92±1.58 11.23±3.35ab5.87±1.42 12.05±3.37a72.58±2.33 1.32±1.18ab71.33±2.26 1.36±1.21a
3 討 論
BPH也稱良性前列腺增生,俗稱前列腺肥大,是老年男子常見疾病之一。發病年齡大多在50歲后,隨著年齡增長其發病率也不斷升高。其發病原因與人體內雄激素與雌激素的平衡能性失調有關,病變起源于后尿道黏膜下的中葉或側葉的腺組織、結締組織及平滑肌組織,形成混合性圓球狀結節。以兩側葉和中葉增生最為明顯,突入膀胱或尿道內,壓迫膀胱頸部或尿道,引起下尿路梗阻。BPH引起梗阻時,膀胱逼尿肌增厚,黏膜可出現小梁、小室和憩室。長期的排尿困難使膀胱高度擴張,膀胱壁變薄,膀胱內壓增高,輸尿管末端喪失其活瓣作用,產生膀胱輸尿管反流。目前治療BPH的治療方法有藥物治療、微創治療和手術治療等。有癥狀的BPH患者,可根據患者的年齡、IPSS評分、前列腺體積、殘余尿、尿流率等來選用不同的治療方法[7]。
當前外科手術治療BPH包括開放手術(SPP)和TURP。其中SPP是傳統手術治療方法,療效已肯定;TURP與其他手術治療方式相比,其療效顯著、安全性高、且適應證范圍廣,因此,被臨床廣泛采用。而行TURP患者術中易表現出心率緩慢、血壓增高、惡心、嘔吐、精神不穩等癥狀,且這些癥狀多由血容量增大、血漿滲透壓力降低引起。若術中膀胱沖洗液量過大,則會加重患者出現的不良反應。因此,患者術中選用生理鹽水沖洗液,應根據患者的病情變化,選擇合理的用量,從而降低患者術中、術后并發癥的發生。因BPH癥多發生在50歲以上的老年群體中,患者耐受力有限,縮短手術時間可減少患者術中出血量,并有助于患者順利渡過圍術期。因此,作為護理人員,在患者治療過程中應嚴密觀察患者術中生命體征的變化情況,并遵醫囑進行靜脈滴注等治療工作,這對保障患者術中安全起到重要作用[9]。
本研究72例BPH患者在護理人員的配合下,分別行TURP及SPP。護理人員為患者在術前、術中和術后提供優質、高效的護理服務,取得了良好的治療效果,也讓患者及家屬對本院護理人員的護理質量感到滿意。護理人員通過對前列腺手術的護理服務體現了護理工作的自身價值和社會價值,也為醫院取得了良好的社會效益。
[1]林秉漢,謝英彪.前列腺增生防與治[M].西安:西安交通大學出版社,2010,321-322.
[2]李三玉.經尿道前列腺等離子電切術術前及術后護理[J].當代護士,2012(5):41-42.
[3]李蓮芝.經尿道前列腺電切術臨床護理體會[J].中華現代護理學雜志,2011,7(15):215-216.
[4]張劍,周杰.經尿道電切術治療前列腺增生45例臨床觀察[J].中國民族民間醫藥,2014(5):75.
[5]李頭喜,周山庚,廖冬玲.經膀胱前列腺摘除術與經尿道電切術治療前列腺增生癥的療效比較[J].中外健康文摘,2010,7(28):32-33.
[6]郭雪峰,段越,趙金英.經尿道前列腺電切術后的護理[J].中國美容醫學,2011,20(增6):214-215.
[7]黎枝紅,陳克絨,陳海英,等.經尿道與恥骨上經膀胱前列腺電切術并發癥的觀察及護理[J].當代護士:學術版,2013(10):32-33.
[8]吳波,楊波,周東言,等.經尿道前列腺等離子雙極電切術與恥骨上經膀胱前列腺切除術治療良性前列腺增生的療效和安全性比較[J].中華現代護理學雜志,2014,52(28):24-26.
[9]楊瑞英,那洪波,陳天賀,等.經尿道激光汽化前列腺切除術和經尿道前列腺電切除術后臨床護理對照體會[J].航空航天醫學雜志,2015,26(1):104-106.
10.3969/j.issn.1009-5519.2016.02.051
B
1009-5519(2016)02-0283-03
2015-10-18)

