優化劑量骨水泥強化螺釘固定治療骨質疏松腰椎間盤突出癥的臨床療效
劉達,廖冬發,鄭偉,黃晨,康夏,盛珺,周江軍,巴晶晶,伍紅樺*
(1.成都軍區總醫院骨科,四川 成都 610038;2.解放軍第184醫院骨科,江西 鷹潭 335000;3.山東威高骨科材料股份有限公司,山東 威海 264200)
?
優化劑量骨水泥強化螺釘固定治療骨質疏松腰椎間盤突出癥的臨床療效
劉達1,廖冬發1,鄭偉1,黃晨1,康夏1,盛珺1,周江軍2,巴晶晶3,伍紅樺1*
(1.成都軍區總醫院骨科,四川 成都610038;2.解放軍第184醫院骨科,江西 鷹潭335000;3.山東威高骨科材料股份有限公司,山東 威海264200)
目的評價優化劑量的骨水泥強化椎弓根螺釘固定治療合并骨質疏松癥的腰椎間盤突出癥患者的臨床效果。方法我科于2013年6月至2014年6月對27 例合并骨質疏松癥的腰椎間盤突出癥患者進行了經后路骨水泥強化椎弓根螺釘固定、全椎板減壓、髓核摘除、椎間植骨融合術。所有患者術前BMD檢查T值均小于-2.5,均診斷為骨質疏松癥。所有患者均注1.5 mL聚甲基丙烯酸甲酯(polymethylmethacrylate,PMMA)強化椎弓根螺釘固定,術前和術后均給予抗骨質疏松治療。記錄和觀察患者圍手術期基本情況及并發癥。記錄術前、術后6個月和末次隨訪患者疼痛的視覺模擬評分(visual analogue scale,VAS)、日本骨科協會下腰痛評分(Japanese orthopedic association low back pain score,JOA)和Oswestry功能障礙指數(oswestry disability index,ODI),X線和CT檢查評價螺釘穩定性和椎間植骨融合情況。結果27 例患者均順利完成手術,手術時間130~200 min,出血量200~500 mL;術中無神經損傷,無硬膜撕裂,無明顯骨水泥滲漏及螺釘松動。所有患者均得到隨訪,隨訪時間18~30個月。末次隨訪X線及CT檢查示:未發現明顯的骨水泥滲漏、螺釘松動、融合器下沉;椎間植骨融合良好,椎間融合率為88.9%。患者術后6個月和末次隨訪的VAS、JOA、ODI評分均較術前有明顯好轉,差異均具有統計學意義(P<0.05),上述指標在末次隨訪和術后6個月之間的差異均無統計學意義(P>0.05)。結論在合并骨質疏松癥的腰椎間盤突出癥患者手術中,注射1.5 mL骨水泥強化椎弓根螺釘固定能夠有效提高骨質疏松條件下脊柱內固定的初始穩定性。該方法能很好地維持骨質疏松條件下內固定的遠期穩定性,提高椎間植骨融合率,顯著降低了遠期螺釘松動和椎間植骨不融合的風險。
腰椎間盤突出癥;骨質疏松癥;骨水泥;椎弓根螺釘;強化
對于神經癥狀明顯且經保守治療無效的中老年腰椎間盤突出癥患者,給予經后路腰椎管探查充分減壓、神經根松解、髓核摘除,為防止術后發生醫源性腰椎不穩,予以椎體間植骨融合、椎弓根螺釘內固定術具有有效的臨床治療效果[1-2]。但隨著我國人口老齡化的日益加重,越來越多的腰椎間盤突出癥患者同時患有骨質疏松癥。研究表明,骨質疏松嚴重影響螺釘的把持力,容易發生螺釘的松動或不能安放椎弓根螺釘,導致椎間融合器下沉、椎間融合率下降及內固定失敗[3],嚴重影響治療效果,增加術后風險。
為了解決上述問題,很多學者通過向釘道內注射聚甲基丙烯酸甲酯骨水泥(polymethylmethacrylate,PMMA)來強化螺釘的穩定性,并取得了良好的效果。然而,通過文獻回顧我們發現,在眾多的研究中PMMA的注射劑量存在很大的差異[4-10],且對于不同劑量PMMA強化螺釘穩定性的比較研究以及螺釘穩定性與PMMA劑量之間的相關性研究甚少。前期我們通過骨質疏松腰椎標本實驗發現[11],椎弓根螺釘的穩定性與PMMA的劑量之間呈顯著的正相關關系。但在某個范圍內,增加PMMA的劑量并不能顯著提高螺釘的穩定性,反而會增加骨水泥滲漏的潛在風險[12],骨質疏松腰椎標本中PMMA的最合適劑量是1.5 mL,既可以顯著提高螺釘的固定強度又顯著降低了PMMA的滲漏風險。
根據前期的研究結果,我們在2013年6月至2014年6月期間對27 例骨質疏松性腰椎間盤突出癥患者采用經后路骨水泥強化椎弓根螺釘固定、全椎板減壓髓核摘除、椎間植骨融合術,并優化了PMMA的注射劑量,取得了較好的臨床效果,現匯報如下。
1 資料與方法
1.1一般資料2013年6月至2014年6月我科收治的腰椎間盤突出癥患者中選取27 例患者,其中男8 例,女19 例;年齡58~72歲,平均65.8歲,責任間隙:L3~45例,L4~510 例,L5S112 例。術前均行X線、CT和MRI檢查,均診斷為腰椎間盤突出癥。術前均采用雙能X線吸收法行骨密度檢測,所有患者腰椎T值小于-2.5,根據WHO的診斷標準所有患者均診斷為骨質疏松。患者術前均有不同程度的神經壓迫癥狀,患者均經系統保守治療無效。納入標準:a)均為單間隙椎間盤突出;b)巨大椎間盤脫出、椎間隙嚴重退變、后縱韌帶骨化、雙側側隱窩狹窄等,有全椎板減壓、椎間融合手術指證,無明顯手術禁忌證;c)能接受骨水泥釘道強化可能的風險;d)依從性好,術后能夠配合進行正規功能鍛煉及抗骨質疏松治療。排除標準:a)多間隙椎間盤突出、椎體間嚴重失穩或滑脫者;b)無明顯全椎板減壓、椎間融合手術指證者;c)不能理解及接受手術風險,身體條件不能耐受麻醉及手術者;d)依從性差,術后無法配合進行正規的功能鍛煉及抗骨質疏松治療者。
1.2圍手術期處理術前所有患者均給予抗骨質疏松治療,包括鈣劑、活性維生素D和抑制鈣吸收藥物。患者完善相關輔助檢查后,排除手術禁忌證。
1.3手術治療全身麻醉后患者取俯臥位,術前透視定位,以責任間隙為中心行后正中切口,常規暴露需要固定節段椎體的棘突、椎板至雙側小關節突。充分顯露椎弓根的進針點,常規方法制備釘道后探得釘道四壁及底部堅硬,無落空感,置入定位針。術中透視確定定位針位置及方向良好,將骨水泥專用推桿經釘道放置于椎體內,透視確認推桿尖端位于椎體內(側位位于椎體前1/3)。使用PMMA骨水泥進行釘道強化處理,將粉劑和水劑按照比例混合后充分攪拌,待其成牙膏狀時注入到推桿內,緩慢將1.5 mL PMMA推入椎體內,邊注射邊往后退出推桿直至推桿的尖端位于椎體后緣即停止注射,透視下嚴密關注注射過程中PMMA的流動及分布,一旦發生滲漏立即停止注射。注入骨水泥的同時應密切注意患者的血壓、心率和呼吸等指標變化。注射完畢后取出推桿,直接擰入長度合適的椎弓根螺釘,并再次透視確認椎弓根螺釘位置及PMMA分布情況。根據責任間隙進行椎管探查減壓,取出椎間盤髓核及終板軟骨,處理植骨床,行椎體間植骨融合后置入填滿骨粒的椎間融合器。選取長度合適的連接棒,按照脊柱生理曲度進行預彎并連接,椎間適當加壓。將減壓的骨質或同種異體骨行后外側植骨。沖洗切口,置引流管,逐層縫合切口。
術后應用抗生素預防切口感染,48~72 h內拔除切口引流管,術后2 d床上進行腰背部肌肉及雙下肢功能練習,8周過伸位腰圍保護下限時下床行走活動。術后4個月,去除腰圍,加強腰背部肌肉功能鍛煉。術后及出院后正規抗骨質疏松治療,并定期門診隨訪調整藥物。
1.4療效評價及觀察指標a)圍手術期參數:手術時間、術中出血量、并發癥等;b)視覺模擬疼痛評分(visual analogue scale pain score,VAS):記錄術前、術后6個月及末次隨訪VAS來評價疼痛癥狀的改善情況;c)日本骨科協會下腰痛評分(Japanese orthopedic association low back pain score,JOA):記錄術前、術后6個月及末次隨訪JOA來評價神經功能的改善情況;d)Oswestry功能障礙指數(oswestry disability index,ODI):記錄術前、術后6個月及末次隨訪ODI來評價日常功能的改善情況;e)患者術后定期隨訪,隨訪過程中常規攝腰椎正側位及動力位片、CT,評價融合節段的融合情況及螺釘的位置。椎體融合的評價指標[5]:可見融合節段間有連續性骨小梁所形成的骨橋,椎弓根釘及融合器周圍無硬化、透亮帶,同時在動力位X線片上融合節段無相對移位,三者缺一即視為未能成功融合,或原融合節段間形成假關節。
1.5統計學方法采用SPSS 16.0對數據進行分析,計量資料以均數±標準差表示,采用t檢驗,以P<0.05為差異有統計學意義。
2 結 果
2.1術后一般情況27 例患者均順利完成手術,手術時間為130~200 min,術中出血量為200~500 mL。所有釘道均注射1.5 mL PMMA強化椎弓根螺釘固定,術中無神經損傷,無硬膜撕裂,無明顯骨水泥滲漏、螺釘松動等并發癥。所有患者術后未出現切口感染及脊髓神經癥狀加重等情況。本組獲得18~30個月隨防,平均24個月。
2.2影像學情況術后6個月及術后末次隨訪X線及CT檢查顯示:所有椎弓根螺釘及融合器位置良好,椎間隙高度良好,未發現明顯的骨水泥滲漏、螺釘松動、融合器下沉。椎間植骨融合良好,椎間融合24 例,融合率為88.9%。
2.3療效評分對患者術前、術后6個月和末次隨訪的疼痛指數、神經功能及日常生活功能情況分別進行統計和比較,患者術后6個月和末次隨訪的VAS、JOA、ODI評分均較術前明顯好轉,差異均具有統計學意義(P<0.05),患者術后的疼痛明顯減輕,神經功能明顯恢復,日常生活功能明顯改善。但上述指標在末次隨訪和術后6個月之間的差異均無統計學意義(P>0.05)(見表1)。
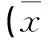
表1 手術前后患者VAS和影像學參數比較±s)
2.4典型病例73 歲女性患者,主因“反復左下肢放射痛1年,加重伴跛行4 d”入院,專科查體:L4~5棘突、椎間隙壓痛,左內外踝、左足第2、3跖背側皮膚感覺減退,左側踇長伸肌肌力Ⅲ級,左下肢直腿抬高試驗陽性。采用經后路骨水泥強化椎弓根螺釘固定、全椎板減壓髓核摘除、椎間植骨融合術,手術前后影像學資料見圖1~3。
3 討 論

圖1 術前正側位X線片及CT示腰椎退變明顯,L4~5椎間盤突出明顯
經后路腰椎椎間融合內固定術是目前治療腰椎間盤突出癥的有效方法之一。然而,對于合并骨質疏松癥的患者來說,進行脊柱植骨融合內固定術具有極大的挑戰。研究表明,骨質疏松嚴重影響螺釘的固定強度,導致內固定物松動、內固定失敗[3]。目前提高骨質疏松條件下螺釘穩定性的主要方法是向釘道內直接注射PMMA強化螺釘的穩定性。然而,目前的實驗研究和臨床研究中PMMA的注射劑量沒有統一的標準[4-10],少則0.8 mL,多達8.0 mL,螺釘穩定性提高的程度差異很大,缺少對于螺釘穩定性與注射PMMA劑量的相關性研究,尤其缺乏針對骨質疏松腰椎標本中提高螺釘固定時注射PMMA最佳劑量的相關研究。
針對上述不足之處,我們在骨質疏松的尸體腰椎標本中進行了PMMA強化螺釘穩定性的研究。為了降低骨水泥的滲漏風險,我們采用了邊注入骨水泥邊退出骨水泥推桿的方法,使骨水泥主要分布在椎體內的釘道周圍。結果表明[11],注射不同劑量的PMMA后螺釘在骨質疏松腰椎中的穩定性有不同程度的提高,且螺釘的穩定性與PMMA劑量之間存在顯著的正相關關系。然而在某個范圍內提高PMMA的劑量并不能顯著提高螺釘的穩定性,反而提高了骨水泥滲漏的潛在風險。研究表明:在骨質疏松腰椎標本中提高螺釘穩定性時注射1.5 mL的PMMA可以作為較合適的選擇。

圖2 術后6個月正側位X線片及CT示螺釘及融合器位置、螺釘周圍骨水泥分布、椎間隙高度、椎間植骨融合情況均良好

圖3 末次隨訪正側位X線片及CT示螺釘及融合器的位置、螺釘周圍骨水泥的分布、椎間隙高度、椎間植骨融合均良好
目前臨床上并無注射PMMA的統一標準。基于前期研究的結果我們進行了臨床研究,選取了27 例合并骨質疏松癥的腰椎間盤突出癥患者,采用經后路骨水泥強化椎弓根螺釘固定、全椎板減壓髓核摘除、椎間植骨融合術,選擇了更為優化的骨水泥注射劑量,所有患者責任間隙的相鄰椎體均注射1.5 mL的PMMA來強化椎弓根螺釘固定。記錄患者手術前后疼痛評分、神經功能情況、日常生活功能情況,并通過影像學檢查評價植骨融合和螺釘穩定性情況。統計學分析發現,與術前相比術后6個月和末次隨訪患者的VAS、JOA、ODI評分均顯著下降,差異具有統計學意義;術后6個月和末次隨訪在上述指標上均不具差異有統計學意義。影像學檢查表明,末次隨訪時所有患者的所有內固定位置良好,未發現明顯的螺釘松動、融合器下沉,其中形成椎間融合24 例,融合率為88.9%。結果表明:經過有效、徹底的減壓及堅強的內固定后患者的疼痛癥狀、神經功能和日常生活功能均有顯著的恢復。我們在術中使用PMMA強化螺釘固定,在連接釘棒系統時未發現明顯螺釘松動現象,且術后影像學檢查均證實了內固定的有效、堅強的早期和遠期穩定性以及良好的椎間骨性融合。
我們認為:在合并骨質疏松癥的腰椎間盤突出癥患者手術中,注射1.5 mL骨水泥強化椎弓根螺釘固定能夠有效提高骨質疏松條件下脊柱內固定的初始穩定性。該方法很好的維持骨質疏松條件下內固定的遠期穩定性,提高椎間植骨融合率,顯著降低了遠期螺釘松動和椎間植骨不融合的風險。
[1]Kaymaz B,Demirkiran G,Ayvaz M,etal.Treatment of thoracolumbar burst fractures using combined pedicle screw-laminar hook fixation[J].Acta Orthop Traumatol Turc,2014,48(2):152-156.
[2]Wang L,Li J,Wang H,etal.Posterior short segment pedicle screw fixation and TLIF for the treatment of unstable thoracolumbar/lumbar fracture[J].BMC Musculoskelet Disord,2014(15):40.
[3]Reitman CA,Nguyen L,Fogel GR.Biomechanical evaluation of relationship of screw pullout strength,insertional torque,and bone mineral density in the cervical spine[J].J Spinal Disord Tech,2004,17(4):306-311.[4]Frankel BM,D′Agostino S,Wang C.A biomechanical cadaveric analysis of polymethylmethacrylate-augmented pedicle screw fixation[J].J Neurosurg Spine,2007,7(1):47-53.
[5]Moon BJ,Cho BY,Choi EY,etal.Polymethylmethacrylate-augmented screw fixation for stabilization of the osteoporotic spine:A three-year follow-up of 37 Patients[J].J Korean Neurosurg Soc,2009,46(4):305-311.
[6]Waits C,Burton D,McIff T.Cement augmentation of pedicle screw fixation using novel cannulated cement insertion device[J].Spine(Phila Pa 1976),2009,34(14):478-483.
[7]Blattert TR,Glasmacher S,Riesner HJ,etal.Revision characteristics of cement-augmented,cannulated-fenestrated pedicle screws in the osteoporotic vertebral body:a biomechanical in vitro investigation.Technical note[J].J Neurosurg Spine,2009,11(1):23-27.
[8]Bullmann V,Schmoelz W,Richter M,etal.Revision of cannulated and perforated cement-augmented pedicle screws:a biomechanical study in human cadavers[J].Spine(Phila Pa 1976),2010,35(19):932-939.
[9]Liu D,Shi L,Lei W,etal.Biomechanical comparison of expansive pedicle screw and polymethylmethacrylate-augmented pedicle screw in osteoporotic synthetic bone in primary implantation:an experimental study[J].Clin Spine Surg,2016,29(7):351-357.
[10]Chen YL,Chen WC,Chou CW,etal.Biomechanical study of expandable pedicle screw fixation in severe osteoporotic bone comparing with conventional and cement-augmented pedicle screws[J].Med Eng Phys,2014,36(11):1416-1420.
[11]Da Liu,Bo Zhang,QingYun Xie,etal.Biomechanical comparison of pedicle screw augmented with different volumes of polymethylmethacrylate in osteoporotic and severely osteoporotic cadaveric lumbar vertebrae:an experimental study[J].The Spine Journal,2016,Apr 21,Accepted.
[12]Hu MH,Wu HT,Chang MC,etal.Polymethylmethacrylate augmentation of the pedicle screw:the cement distribution in the vertebralbody[J].Eur Spine J,2011,20(8):1281-1288.
Clinical Effect of Treatment of Lumbar Disc Herniation with Osteoporosis through Augmentation of Pedicle Screw Fixation with Optimized Volume of PMMA
Liu Da,Liao Dongfa,Zheng Wei,etal
(Department of Orthopaedics,General Hospital of Chengdu Military,Chengdu610038,China)
ObjectiveTo evaluate the clinical effect of augmentation of pedicle screw fixation with optimized volume of bone cement in treatment of lumbar disc herniation with osteoporosis.Methods27 patients with lumbar disc herniation and osteoporosis between June 2013 and June 2014 were treated with pedicle screw fixation and bone cement augmentation,laminectomy,discectomy and interbody fusion.All patients underwent pre-operative examination of bone mineral density with T-score<-2.5 and were diagnosed with osteoporosis.All patients underwent augmentation of pedicle screw fixation with injection of 1.5 mL bone cement and all patients were treated with anti-osteoporosis therapy pre- and post-operation.All patients were observed and recorded with basic conditions and complications.At pre-operation,6-month post-operation and last follow-up,pain visual analogue scale(VAS) and Japanese Orthopedic Association low back pain score(JOA) and Oswestry disability index(ODI) of all patients were recorded and the screw stability and interbody fusion of all patients were evaluated in X-ray and CT examination.Results27 patients were successfully underwent operation with operation time about 130~200 min and blood loss about 200~500 mL.There were no spinal cord or nerve injury,no dural tear and no obviously bone cement leakage and screw loosening during operation.All patients were followed up for 18 to 30 months.X-ray and CT examination at last follow-up showed no leakage of bone cement,non-loosening of pedicle screw and non-sinking of cage.Good interbody fusion was found and fusion rate was 88.9%.At 6-month post-operation and last follow-up,VAS,JOA and ODI were significantly improved than those at pre-operation(P<0.05),but there were no significantly differences on these parameters between 6-month post-operation and last follow-up(P>0.05).ConclusionDuring operation for lumbar disc herniation with osteoporosis,augmentation of pedicle screw fixation with 1.5 mL bone cement can effectively enhance initial stability of pedicle screw in osteoporosis.This method can well maintain long-term stability of internal fixation in osteoporosis,improve interbody fusion rate and significantly reduce risks of long-term screw loosening and interbody non-fusion.
lumbar disc herniation;osteoporosis;bone cement;pedicle screw;augmentation
1008-5572(2016)10-0874-05
國家自然科學基金青年基金項目(81301606);成都軍區總醫院院管課題資助項目(2013YG-B015);成都軍區總醫院研究型人才資助項目(42412E33);*本文通訊作者:伍紅樺
R681.5+3
B
2016-05-31
劉達(1982- ),男,主治醫師,成都軍區總醫院骨科,610038。

