手術時機選擇對老年顱內動脈瘤破裂患者臨床療效及預后的影響
潘東峰 蒙加強
(寧夏人民醫院急診科,寧夏 銀川 750021)
?
手術時機選擇對老年顱內動脈瘤破裂患者臨床療效及預后的影響
潘東峰 蒙加強
(寧夏人民醫院急診科,寧夏 銀川 750021)
目的 探討不同手術時機對老年顱內動脈瘤破裂患者臨床療效及預后的影響。方法 分析198例顱內破裂動脈瘤患者的臨床資料,依據手術時間分為早期(0~3 d手術)44例;中期(4~10 d手術)68例;晚期(>10 d手術)86例,并按入院時Hunt-Hess分級分為Hunt-Hess Ⅰ~Ⅲ級亞組133例和Hunt-Hess Ⅳ~Ⅴ級亞組65例,采用MRS評分比較不同Hunt-Hess分級患者不同手術期術后狀態,并比較不同組間術前再出血、腦積水、腦血管痙攣發生率。結果 Hunt-Hess Ⅰ~Ⅲ級亞組中,不同手術時機后MRS評分差異有統計學意義(χ2=8.403,P=0.015),早期組患者預后優于晚期組(Z=-2.743,P=0.006)。Hunt-Hess Ⅳ~Ⅴ級亞組中,不同手術時機后MRS評分差異無統計學意義(χ2=3.863,P=0.145)。Hunt-Hess Ⅰ~Ⅲ級患者中,晚期、早期、中期組間術前再出血、腦積水、腦血管痙攣發生率無統計學差異(均P>0.05)。Hunt-Hess Ⅳ~Ⅴ級患者中晚期、早期和中期組腦積水率、腦血管痙攣率均無統計學差異(均P>0.05);Hunt-Hess Ⅰ~Ⅲ級患者中不同組間生存率差異經Log-rank檢驗,差異無統計學意義(χ2=0.822,P=0.663);Hunt-Hess Ⅳ~Ⅴ級患者中不同組間生存率差異無統計學意義(χ2=0.323,P=0.851)。結論 Hunt-Hess Ⅰ~Ⅲ級顱內動脈瘤破裂患者早期手術可改善患者預后,晚期手術會增加患者再出血風險,對于Hunt-Hess Ⅳ~Ⅴ級患者,早期手術可減少患者再出血風險,但是否有利于預后恢復尚需擴大樣本量進行研究。
顱內破裂動脈瘤;手術時機;預后;再出血
顱內動脈瘤夾閉術或血管內介入栓塞術是目前防止顱內動脈瘤破裂再出血的主要手段〔1~3〕,但對破裂動脈瘤手術最佳時機的選擇仍存在著分歧,對于Hunt-Hess Ⅰ~Ⅱ級的患者,多主張早期手術,而對于Hunt-HessⅢ級以上,特別是對Hunt-Hess Ⅳ~Ⅴ級的患者,早期手術雖可減少患者再出血的發生率,但會因顱內壓高及腦腫脹誘發癲癇,增加了手術的致殘、致死率〔4~6〕。因此,明確顱內動脈瘤破裂后不同時期手術治療對患者預后的影響對臨床有重要的指導價值。本文對198例動脈瘤手術患者進行隨訪研究,以明確顱內動脈瘤破裂后不同時期手術治療對患者預后的影響,為臨床選擇最佳的治療時機提供依據。
1 資料與方法
1.1 一般資料 選取2007年6月至2012年6月收治的198例老年顱內動脈瘤破裂患者為研究對象,男85例,女113例,平均年齡(62.57±13.46)歲;所有患者均行顱腦CT、數字減影腦血管造影(DSA)檢查明確診斷及病變部位、出血量。依動脈瘤位置:前循環133例(67.17%),其中位于大腦中動脈(MCA)37例(18.69%)、大腦前動脈(ACA)、頸內動脈C1 段(ICA)及前交通動脈(AComA)96例(48.48%),后循環即后交通動脈(PComA)和大腦后動脈(PCA)65例(32.83%);出血量按Fisher CT分級,Ⅰ級18例,Ⅱ級103例,Ⅲ級43例,Ⅳ級34例;病情輕重依Hunt-Hess分級,Ⅰ級43例,Ⅱ級64例,Ⅲ級26例,Ⅳ級39例;Ⅴ級26例;患者中135例行顱內動脈瘤夾閉術,63例行血管內介入栓塞術。
1.2 手術時機 患者基本狀況較好,特別是Hunt-Hess分級Ⅰ~Ⅱ級及部分Ⅲ級但病情尚穩定的患者,以及有明顯血腫形成的患者盡早手術;Hunt-HessⅣ~V級及部分癥狀較重Ⅲ級患者先予以保守對癥治療,病情穩定后擇期手術治療。按手術距末次發病的時間,將手術時間分為早期、中期及晚期。早期0~3 d,44例;中期4~10 d,68例;晚期>10 d,86例。
1.3 術前準備及術后處理 所有患者術前均心電監護,絕對臥床休息,保證腦部供血的前提下嚴控血壓,減少外界刺激,限制探視,禁止噪音,給予鎮痛、止咳、脫水降顱壓、防止腦血管痙攣等治療,必要時給予通便、抗癲癇治療。術后予尼莫地平靜脈緩推,“3H治療”,適當脫水治療等防止腦血管痙攣。
1.4 預后評估 采用MRS評分:0分:完全無癥狀;1分:無明顯功能障礙,能完成所有日常工作和生活;2分:輕度殘疾,日常生活無須幫助;3分:中度殘疾,日常生活需部分幫助;4分:中重度殘疾,不能獨立行走,日常生活需要幫助;5分:重度殘疾,日常生活完全依賴他人;6分:死亡〔7〕。0~2分者預后良好;3~5分者預后差。
1.5 統計學方法 采用SPSS17.0軟件進行方差分析、χ2檢驗或Kruskal-Wallis H檢驗。
2 結 果
2.1 一般資料 依據手術時機,早期、中期、晚期手術患者的年齡、性別、Hunt-Hess分級、Fisher CT 分級、動脈瘤位置及手術方法選擇無統計學差異(P>0.05),見表1。
2.2 不同Hunt-Hess分期患者臨床療效 依據MRS評分,對顱內破裂動脈瘤不同Hunt-Hess分期患者進行預后評估,結果顯示,Hunt-Hess Ⅰ~Ⅲ級患者中,不同手術時機后MRS評分差異有統計學意義(χ2=8.403,P=0.015),進行組間比較發現,早期組與中期組患者預后差異無統計學意義(Z=-1.437,P=0.151);早期組與晚期組患者間預后差異有統計學意義(Z=-2.743,P=0.006);中期組與晚期組患者間預后差異無統計學意義(Z=-1.584,P=0.113);Hunt-Hess Ⅳ~Ⅴ級患者中,不同手術時機后MRS評分差異無統計學意義(χ2=3.863,P=0.145),兩兩組間比較差異無統計學意義(P>0.05),見表2。
2.3 術后并發癥發生情況 Hunt-HessⅠ~Ⅲ級患者中,早、中、晚期組術前再出血率、積水及脈血管痙攣發生率無統計學差異(均P>0.05);Hunt-Hess Ⅳ~Ⅴ級患者中早、中、晚期組發生術前再出血率、腦積水及腦血管痙攣發生率亦無統計學差異(P>0.05),見表3。
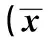
表1 不同手術時機顱內動脈瘤破裂患者組間一般資料比較±s)
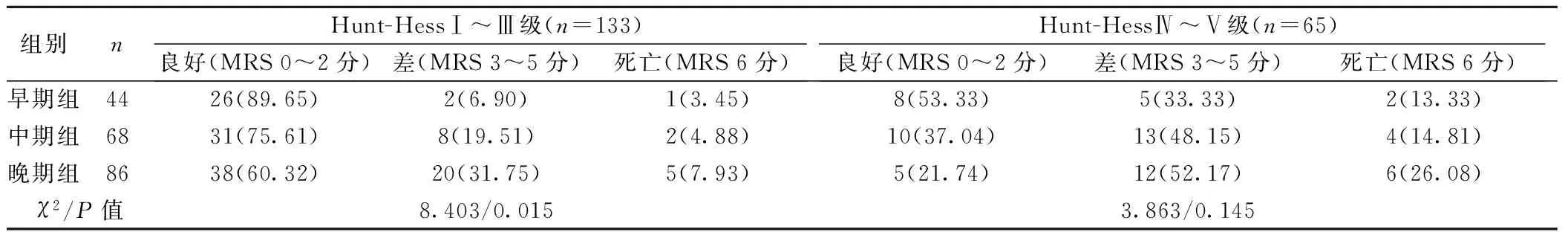
表2 不同Hunt-Hess分期顱內動脈瘤破裂患者術后MRS評分比較〔n(%)〕
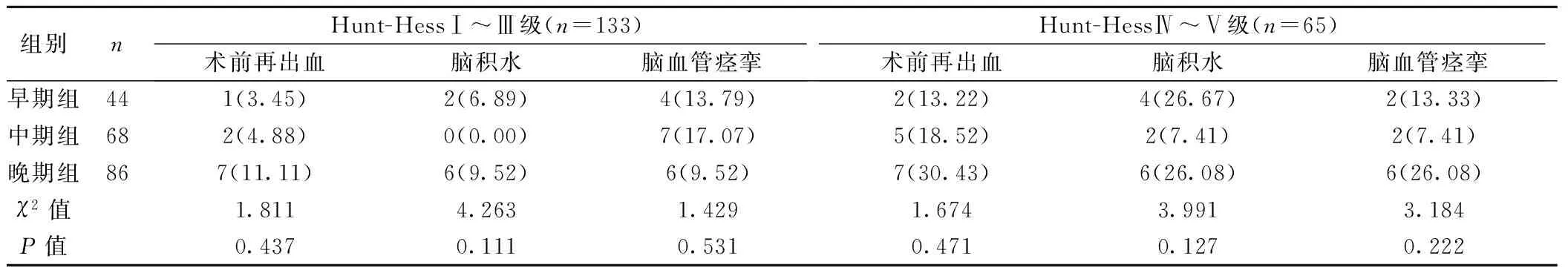
表3 不同Hunt-Hess分期顱內動脈瘤破裂患者術后并發癥發生情況比較〔n(%)〕
2.4 生存率分析 患者隨訪觀察100 d,Hunt-HessⅠ~Ⅲ級患者中早期組、中期組和晚期組間生存率差異經Log-rank檢驗,差異無統計學意義(χ2=0.822,P=0.663);Hunt-Hess Ⅳ~Ⅴ級患者中不同組間生存率差異無統計學意義(χ2=0.323,P=0.851)。見圖1、圖2。

圖1 Hunt-Hess Ⅰ~Ⅲ級患者生存率
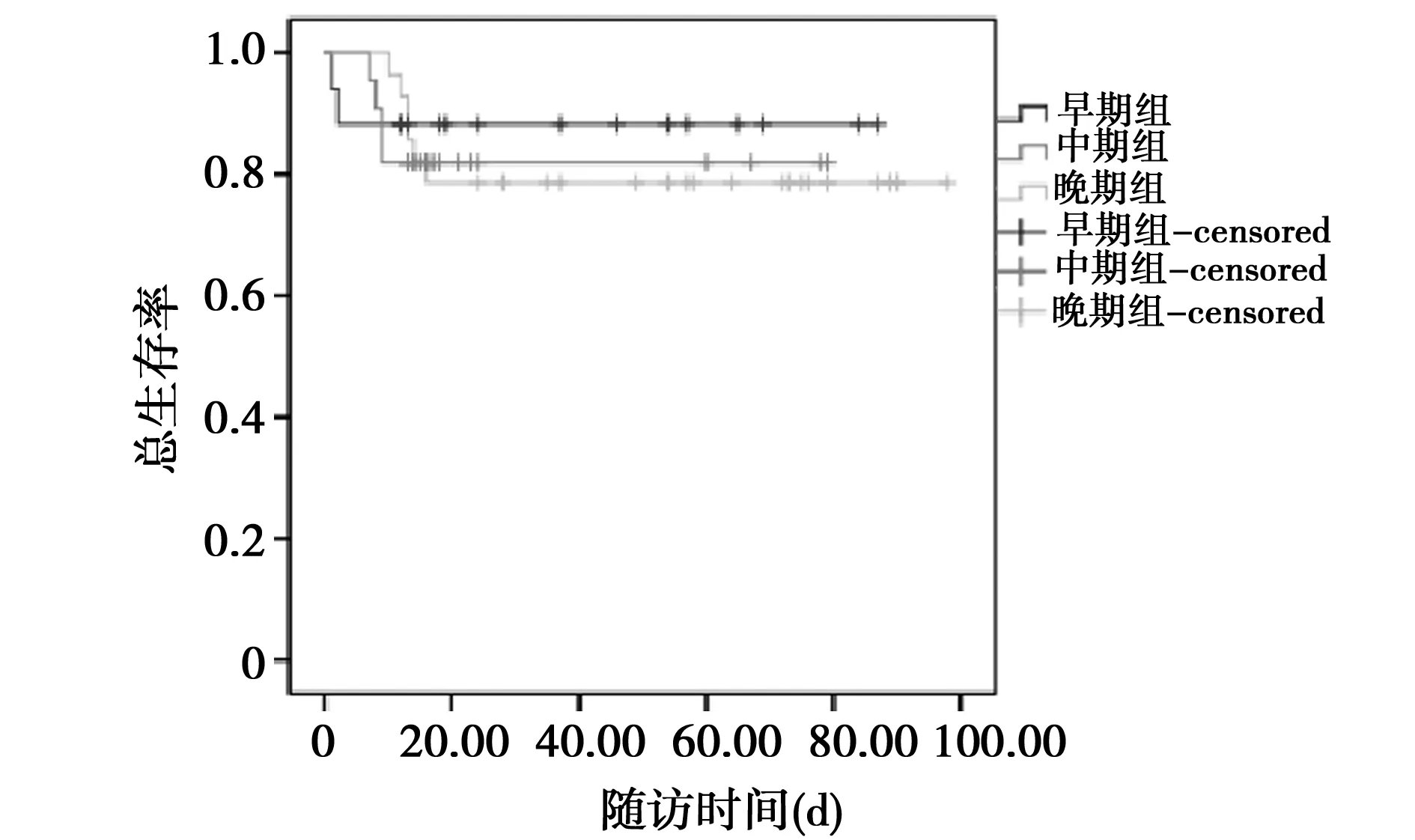
圖2 Hunt-Hess Ⅳ~Ⅴ級患者生存率
3 討 論
手術時間窗的選擇對顱內破裂動脈瘤的治療目前仍存在爭議,對于Hunt-Hess Ⅰ~Ⅱ級及部分狀態較好的Ⅲ級患者,多建議采用早期手術,Phillips等〔8〕的研究結果顯示,出血后24 h進行手術較出血后大于24 h 手術的患者預后更好,本研究結果顯示,早期手術在患者療效改善方面較中、晚期組患者具有優勢,延期手術并未增加手術并發癥的發生概率。但對于Hunt-HessⅣ~Ⅴ的患者,因考慮到腦水腫、遲發性腦血管痙攣等因素〔9,10〕導致術中分離暴露困難,手術難度大、風險高,故主張應先行保守治療,待10~14 d患者病情穩定后再行延期手術,本研究顯示Hunt-HessⅣ~Ⅴ患者早期組MRS良好率高于中晚期組,但差異無統計學意義,早、中、晚期的腦血管痙攣發生率、腦積水發生率之間也無顯著差異,因此,對于Hunt-HessⅣ~Ⅴ患者,我們尚需擴大樣本量進行結果判定。
關注動脈瘤再破裂出血是手術時機選擇時需要考慮的重要因素〔11〕,SAH后的手術時機與術前再出血的可能性顯著相關,有研究認為,首次出血后24 h內再出血的風險是2%~4%,14 d 內則升高至20%,而再破裂后患者病死率高達70%以上〔12,13〕,因此,防止術前動脈瘤再破裂是患者治療成功的關鍵。本組研究結果顯示,Hunt-HessⅠ~Ⅲ級及Hunt-Hess Ⅳ~Ⅴ級患者兩均呈現晚期組再出血率及死亡率高于早中期組的特征,但患者生存率無統計學意義,故尚不能明確早期手術是否能改善患者死亡發生,但是早期手術可創造了手術治療機會,間接避免術前再出血的發生。
腦積水和腦血管痙攣是顱腦動脈瘤手術的主要并發癥,也是動脈瘤破裂致殘和致死的重要原因〔14〕,本組研究結果中雖未顯示早期手術可有效減少腦積水和腦血管痙攣的發生,可能與術中常規行腰大池引流和術后應用尼莫地平維持有關,但早期清除腦內血腫可釋放血性腦脊液,防止腦室系統和蛛網膜顆粒的阻塞、減少血液分解產物對蛛網膜顆粒的毒性作用,從而降低術后交通性腦積水的發生率〔15~17〕。
由于此次研究中Ⅳ~V級病例較少,雖分層探討但研究結果并未表現出明確的統計學意義,因此,進行多中心研究擴大樣本量或通過Meta分析明確研究結果將是我們后期的研究工作。我們推薦依據患者病情及醫院的具體情況制定個體化的手術方案,對于已有顱內高壓、腦疝或腦疝風險患者以及有動脈瘤破裂傾向者應早期手術,對于Hunt-Hess Ⅳ~Ⅴ級患者也可考慮積極早期手術治療,而不拘于固定的治療方案和糾結與手術時機。
1 陸新宇,李巧玉,陸培松.動脈瘤破裂致蛛網膜下腔出血患者死亡原因分析〔J〕.中華神經醫學雜志,2012;11(1):68-70.
2 郭金滿,胡火軍,王雄偉.顯微外科夾閉手術與血管內介入治療顱內動脈瘤的療效比較〔J〕.中國老年學雜志,2012;32(8):1600-1.
3 方景海,于 明,張曉林.老年顱內動脈瘤破裂的特點及早期血管內栓塞治療的療效〔J〕.中國老年學雜志,2012;32(22):5036-7.
4 郎立峰,楊樹成,魏國榮,等.Ⅳ~Ⅴ級顱內動脈瘤破裂急性期手術治療體會〔J〕.中華神經外科雜志,2013;29(8):847-8.
5 Wachter D,Kreitschmann-Andermahr I,Gilsbach JM,etal.Early surgery of multiple versus single aneurysms after subarachnoid hemorrhage:an increased risk for cerebral vasospasm〔J〕.J Neurosurg,2011;114(4):935-41.
6 曾 博,魯祥和,李則群,等.Hunt-Hess Ⅳ~Ⅴ級顱內動脈瘤血管內治療策略的初步探討〔J〕.中華外科雜志,2011;49(2):187-8.
7 Risselada R,Lingsma H,Molyneux A,etal.Prediction of two month modified Rankin Scale with an ordinal prediction model in patients with aneurysmal subarachnoid haemorrhage〔J〕.BMC Med Res Methodol,2010;10(1):86.
8 Phillips TJ,Dowling RJ,Yan B,etal.Does treatment of ruptured intracranial aneurysms within 24 hours improve clinical outcome〔J〕.Stroke,2011;42(7):1936-45.
9 Hart Y,Sneade M,Birks J,etal.Epilepsy after subarachnoid hemorrhage:the frequency of seizures after clip occlusion or coil embolization of a ruptured cerebral aneurysm〔J〕.J Neurosurg,2011;115(6):1159-68.
10 馬榮耀,朱 帥,李 柯.顱內動脈瘤破裂栓塞治療后癥狀性腦血管痙攣的發生及影響因素分析〔J〕.中華神經醫學雜志,2011;10(9):945-7.
11 Shi WY,Li YD,Li MH,etal.Endovascular treatment of recurrent intracranial aneurysms with re-coiling or covered stents〔J〕.J Neurol Neurosurg Psychiat,2010;81(1):74-9.
12 吳 群,吳 盛,凌晨晗,等.顱內破裂動脈瘤手術治療449例分析〔J〕.中華神經外科雜志,2012;28(5):448-51.
13 張照龍,聶景浩,黃清海,等.顱內動脈瘤破裂風險評估研究進展〔J〕.中華神經外科疾病研究雜志,2012;11(5):476-8.
14 Lin TK,Hsieh TC,Tsai HC,etal.Factors associated with poor outcome in patients with major intraoperative rupture of intracranial aneurysm〔J〕.Acta Neurologica Taiwanica,2013;22(3):106-11.
15 Mahaney KB,Todd MM,Bayman EO,etal.Acute postoperative neurological deterioration associated with surgery for ruptured intracranial aneurysm:incidence,predictors and outcomes:clinical article〔J〕.J Neurosurg,2012;116(6):1267-78.
16 Umredkar A,Gupta SK,Khandelwal N,etal.Intracerebral infarcts following clipping of intracranial aneurysms:incidence,clinical correlation and outcome〔J〕.Br J Neurosurg,2010;24(2):156-62.
17 吳 群,吳 盛,凌晨晗,等.顱內動脈瘤破裂急性期與非急性期手術184例分析〔J〕.中華急診醫學雜志,2010;19(8):858-61.
〔2015-02-09修回〕
(編輯 苑云杰)
潘東峰(1977-),男,副主任醫師,主要從事危重癥急救研究。
R651.1
A
1005-9202(2016)19-4851-04;
10.3969/j.issn.1005-9202.2016.19.082

