消化道出血對急性重癥腦梗死患者近期預后的影響
王春麗
山東單縣中心醫院消化內科二病區 單縣 274300
?
消化道出血對急性重癥腦梗死患者近期預后的影響
王春麗
山東單縣中心醫院消化內科二病區 單縣 274300
目的 觀察消化道出血對急性重癥腦梗死患者近期預后的影響。方法 63例合并消化道出血的急性重癥腦梗死患者為觀察組,另選擇同時期60例未合并消化道出血的急性重癥腦梗死患者為對照組,比較2組預后。結果 觀察組神經功能缺損評分(NIHSS評分)、意識障礙程度(GCS評分)以及病死率均明顯劣于對照組(P<0.05);觀察組消化道出血24 h內NIHSS評分、GCS評分、病死率均明顯劣于出血24 h后(P<0.05)。結論 急性重癥腦梗死患者合并消化道出血的近期預后較差,出血24 h內神經功能損害嚴重,病死率高,早期積極預防消化道出血利于改善患者預后。
急性重癥腦梗死;消化道出血;預后;神經功能缺損;意識障礙
消化道出血是急性重癥腦梗死患者臨床較為常見的嚴重并發癥,使病情更加兇險。研究顯示[1],急性重癥腦梗死患者合并消化道出血時,會加重患者的腦功能損害,加速其他臟器功能衰竭,提示患者預后不良。另有文獻[2]認為,合并消化道出血也是導致急性重癥腦梗死患者死亡的重要誘因之一。本研究回顧性分析63例合并消化道出血的急性重癥腦梗死患者的臨床資料,并將其與同期未合并消化道出血的急性重癥腦梗死患者的臨床資料進行對比。現報告如下。
1 資料和方法
1.1 納入標準 (1)符合《各類腦血管疾病診斷要點(1996)》[3]關于急性重癥腦梗死的診斷標準,均經頭顱CT或MR檢查證實;(2)合并消化道出血者明確診斷,臨床表現包括黑便,大便隱血呈強陽性,血常規檢查血紅蛋白水平下降超過2.0 g/L,出血量200~1 200 mL。
1.2 排除標準 (1)腦出血和腦疝患者;(2)消化道癌癥、肛裂、腸息肉等引起的出血患者;(3)口、鼻、咽及呼吸道病變出血患者。
1.3 一般資料 選擇2014-06—2015-06于我院住院治療的63例合并消化道出血的急性重癥腦梗死患者為觀察組(n=63),男42例,女21例;年齡40~73(61.7±5.8)歲。另選擇同期收治的60例未合并消化道出血的急性重癥腦梗死患者為對照組(n=60),男41例,女19例;年齡42~72(62.2±6.4)歲。2組年齡比例、年齡差異無統計學意義(P>0.05),具有可比性。
1.4 觀察內容 觀察2組神經功能缺損情況、意識障礙程度、病死率以及觀察組各消化道出血時間段的臨床預后情況。神經功能缺損情況采用美國國立衛生研究院卒中量表(NIHSS)[4]評價,分值越高表示神經功能缺損情況越嚴重;意識障礙程度采用格拉斯哥昏迷指數(GCS)[5]評價,分值越高,提示意識狀態越好,>14分為正常,13~14分輕度昏迷,9~12分為中度昏迷,3~8分為中度昏迷,<3分多提示腦死亡或預后極差。
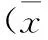
2 結果
2.1 觀察指標 觀察組NIHSS評分、病死率均明顯高于對照組,差異有統計學意義(P<0.05),GCS評分明顯低于對照組,差異有統計學意義(P<0.05)。見表1。
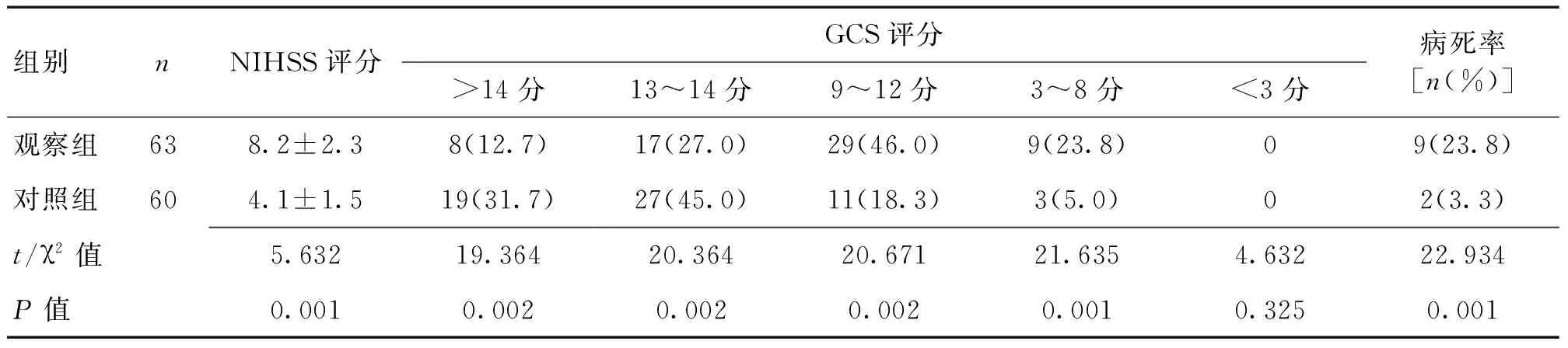
表1 2組各項觀察指標比較
2.2 觀察組不同出血時間預后情況 觀察組消化道出血24 h內NIHSS評分、GCS評分、病死率均明顯劣于出血24 h后(P<0.05)。見表2。
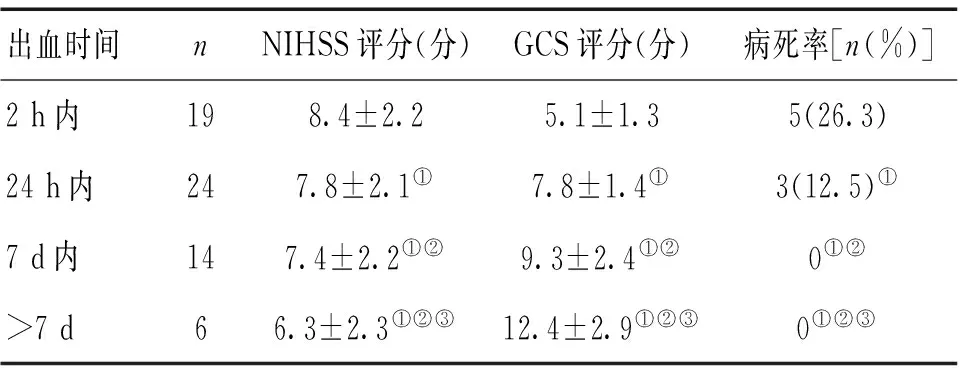
表2 觀察組不同出血時間患者NIHSS評分、GCS評分、病死率比較
注:與2 h內對應指標比較,①P<0.05;與24 h內對應指標比較,②P<0.05;與7 d內對應指標比較,③P<0.05
3 討論
急性重癥腦梗死患者臨床多見應激性上消化道出血,由于該并發癥的出現提示患者預后較差,所以,為改善急性重癥腦梗死患者預后,有必要采取積極措施積極防治應激性胃腸黏膜損害。急性重癥腦梗死并發消化道出血的發病機制尚無權威報道[6]。綜合多種文獻和報道來看,一般認為其主要發病機制:病變使得丘腦下部、丘腦、邊緣系統及下行自主神經纖維受累,腦垂體受損后,會刺激促腎上腺皮質激素加速釋放,進而改變交感神經張力,使血液中兒茶酚胺濃度大幅度提升,胃蛋白酶和胃酸濃度繼而提升,刺激胃黏膜血管收縮,使其嚴重缺血,最終損傷胃黏膜屏障[7];同時,因病變受累損傷的丘腦下部會增強迷走神經活動強度,釋放出大量的乙酰膽堿,破壞胃黏膜的碳酸氫鹽屏障功能,進而誘發應激性消化道出血[8]。另外,有觀點認為[9],當病變使得腦干受累時,會嚴重影響內臟血管的正常收縮,使胃黏膜損傷更加嚴重,進而誘發出血。
本研究中,合并消化道出血的急性重癥腦梗死患者NIHSS評分明顯高于未合并消化道出血者(P<0.05),表明觀察組患者的神經功能缺損程度更嚴重,也說明病變對丘腦下部、丘腦、邊緣系統及下行自主神經纖維的侵害更嚴重,越容易出現應激性消化道出血,進一步加重患者病情。同時,本研究還發現,合并消化道出血的急性重癥腦梗死患者GCS評分明顯低于未合并消化道出血者(P<0.05),說明觀察組患者普遍存在不同程度的意識障礙;GCS評分越低表示腦梗死病情越重,說明越是重癥患者發生上消化道出血的可能性越大。我們認為,急性重癥腦梗死能夠引發嚴重而持久的應激,導致自主神經調節功能紊亂,交感神經及迷走神經興奮,加劇了胃黏膜的缺血、缺氧,出現糜爛與出血。因此,消化道出血對急性重癥腦梗死患者近期預后有不利影響。另外,本研究發現,消化道出血會使急性重癥腦梗死患者的病情更加兇險,預后極差。因此,對急性重癥腦梗死患者進行早期積極預防消化道出血非常必要。
綜上所述,一旦急性重癥腦梗死患者出現消化道出血,要高度警惕。首先,要積極治療原發病,改善腦水腫,糾正休克,維持水、電解質及酸堿平衡,減輕機體的應激狀態[10]。對于高齡患者需早期預防。另外,可通過早期留置胃管持續胃腸減壓的方式預防上消化道出血[11];胃腸內營養支持也可促進胃腸蠕動,增強腸道消化、吸收能力,維持胃酸及胃蛋白酶的平衡,利于防治上消化道出血[12]。總之,急性重癥腦梗死患者合并消化道出血的近期預后較差,出血24 h內神經功能損害嚴重,病死率高,早期積極預防消化道出血及出血后及時救治利于改善患者預后。
[1] 楊華,楊森,王虎,等.急性腦梗死合并上消化道出血臨床分析[J].中國實用神經疾病雜志,2012,15(22):59-60.
[2] 林彩云.急性腦梗死合并上消化道出血相關因素分析[J].中外醫學研究,2012,10(4):109-110.
[3] 中華神經科學會,中華神經外科學會.各類腦血管疾病診斷要點[J].中華神經科雜志,1996,29(6):379-380.
[4] 中華神經科學會,中華神經外科學會.腦卒中患者臨床神經功能缺損程度評分標準及臨床療效評分標準[J].中華神經科雜志,1996,29(6):381.
[5] 饒明俐.中國腦血管疾病防治指南[M].北京:人民衛生出版社,2007:388.
[6] 中華醫學會神經病學分會腦血管病學組急性缺血性腦卒中診治指南撰寫組.中國急性缺血性腦卒中診治指南2010[J].中華神經科雜志,2010,43(2):146-153.
[7] 焦曉莉.腦梗死并上消化道出血的臨床特點分析[J].寧夏醫學雜志,2013,35(2):159-160.
[8] 馮東澤.上消化道大出血并發腦梗死18例臨床分析[J].中國實用醫藥,2012,7(20):58-59.
[9] 衛梅.急性腦梗死并發上消化道出血的臨床特點及診治[J].中國實用神經疾病雜志,2012,15(7):37-38.
[10] 金月娥.急性腦梗死合并上消化道出血的危險因素及預后分析[J].心血管病防治知識 2014,13(6):37-39.
[11] 王國印,聞寧,郭紅艷.老年急性腦梗死各種并發癥的探討[J].中西醫結合心腦血管病雜志,2013,11(5):625-626.
[12] 楊華,楊森,王虎,等.急性腦梗死合并上消化道出血的危險因素及預后分析[J].臨床醫學,2013,33(7):10-12.
(收稿2015-09-23)
Influence of gastrointestinal hemorrhage on the recent prognosis of patients with acute severe cerebral infarction
WangChunli
DepartmentofGastroenterology,theCentralHospitalofShanxian,Shanxian274300,China
Objective To observe the influence of gastrointestinal hemorrhage on the recent prognosis of patients with acute severe cerebral infarction.Methods Sixty-three cases with acute severe cerebral infarction combined with gastrointestinal hemorrhage were selected as the observation group,and 60 cases with acute severe cerebral infarction without the combination of gastrointestinal hemorrhage were selected as the control group.The difference of prognosis of two groups was compared.Results NIHSS score,GCS score and clinical mortality of the observation group was evidently worse than that of the control group(P<0.05).NIHSS score,GCS score and clinical mortality for gastrointestinal hemorrhage in 24h of the observation group was evidently worse than that for gastrointestinal hemorrhage after 24h(P<0.05).Conclusion The recent prognosis of patients with acute severe cerebral infarction combined with gastrointestinal hemorrhage is worse,the neurological impairment for bleeding in 24h is bad,and the mortality is high.Early prevention from gastrointestinal hemorrhage is good for improving the prognosis of patients.
Acute severe cerebral infarction;Gastrointestinal hemorrhage;Prognosis;Neurological impairment;Disturbance of consciousness
R743.33
A
1673-5110(2016)19-0018-03

