前后路單一手術及聯合手術治療下頸椎骨折脫位所致脊髓損傷的療效及圍術期指標比較
宿顯良 李曉國 趙騰飛 趙務生
河南省職工醫院 鄭州 450000
?
前后路單一手術及聯合手術治療下頸椎骨折脫位所致脊髓損傷的療效及圍術期指標比較
宿顯良 李曉國 趙騰飛 趙務生
河南省職工醫院 鄭州 450000
目的 分析前后路單一手術及聯合手術治療下頸椎骨折脫位所致脊髓損傷的療效及圍術期指標變化。方法 選擇2011-10—2015-02我院就診的60例下頸椎骨折脫位所致脊髓損傷患者為研究對象。其中15例行聯合入路手術,24例行前路手術,21例行后路手術。觀察3組術后臨床療效、圍術期相關指標及術后并發癥。結果 前后路及聯合入路改善率分別為(38.76±12.24)%、(38.67±11.05)%及(37.84±10.32)%,差異無統計學意義(P>0.05)。前路組手術時間、術中出血量及住院時間顯著低于后路組和聯合組,差異有統計學意義(P<0.05)。聯合組術后并發癥發生率顯著高于其他2組,差異有統計學意義(P<0.05)。結論 3種手術方式治療下頸椎骨折脫位所致骨髓損傷各有優勢,臨床應根據患者具體病情,準確掌握其適應證,規范操作。
脊髓損傷;下頸椎骨折脫位;前后路入路;聯合入路
脊髓損傷常導致損傷節段以下嚴重的局部功能障礙,影響患者正常生活和工作,下頸椎活動度大,而椎體相對較小,當受到外力作用時,下頸椎易發生骨折或脫位,壓迫脊髓而導致脊髓損傷。手術對解除脊髓壓迫、恢復脊髓穩定性意義重大,但目前臨床對該病手術入路方式的選擇尚缺乏統一標準[1-2]。近年來,我院對比了前后路及聯合入路3種手術方式治療下頸椎骨折脫位后脊髓損傷的療效,現報告如下,供臨床參考。
1 資料與方法
1.1 一般資料 選擇2011-10—2015-02我院就診的60例下頸椎骨折脫位致脊髓損傷患者為研究對象,隨機分為3組。聯合組15例,男8例,女7例;年齡22~70(51.4±12.8)歲;致傷原因:高處墜落7例,重物砸傷5例,交通事故3例。前路組男女各12例;年齡20~69(52.0±13.1)歲;致傷原因:高處墜落14例,重物砸傷和交通事故各5例。后路組男12例,女9例;年齡22~68(50.8±12.4)歲;致傷原因:高處墜落9例,重物砸傷8例,交通事故4例。排除合并心、肺、肝、腎等重要臟器嚴重急慢性疾病和精神障礙患者,所有患者均了解此次研究內容且簽署知情同意書。2組性別、年齡及致傷原因等基本資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 前路組:患者取俯臥位,采用靜吸復合全身麻醉,在右鎖骨上3~5 cm處作手術切口,采用頸動脈鞘內側前入路,切開皮膚、皮下組織及闊筋膜,找到胸鎖乳突肌,沿血管鞘和內臟鞘進入椎體前方,分離頸動脈鞘,切開椎前筋膜,剝離頸長肌,行骨折椎體次全切,復位脫位節段,透視下檢查滿意后,植入大小恰當的可吸收鈦網,用鋼板固定,設置引流管,逐層縫合切口。
1.2.2 后路組:采用靜吸復合全身麻醉,患者取俯臥位,將頭放于特定頭架上,給予持續顱骨牽引,使頭部處于中線位,給予充分減壓后切除關節囊,撬撥復位關節突,在透視鏡下觀察復位滿意后,用Klekamp和Magerl法用鋼板和側塊螺釘依次固定,設置引流管,關閉切口。
1.2.3 聯合組:患者取俯臥位,行氣管插管全身麻醉,以骨折脫位節段為中心作后正中切口,暴露脫位關節上下椎體,復位脫位關節。再做頸椎前路常規入路,清除下頸椎骨折塊,根據椎體受損情況進行植骨修補術,在透視鏡下觀察修補滿意后設置引流管,關閉切口。
3組術后均給予營養神經和抗感染治療,根據術后情況在術后1~3 d內拔除引流管,在醫師指導下進行功能鍛煉。
1.3 觀察指標 觀察3組治療效果,以JOA神經功能修復評分量表評價3種手術方式治療效果。JOA評分改善率=(術后JOA評分-術前JOA評分)/(17-術前評分)×100%。該量表包括上下肢運動功能、軀體感覺功能及膀胱功能。滿分17分,評分越高,恢復情況越好。觀察3組手術術中出血量、手術時間、住院時間及住院費用等一般情況,以及術后并發癥。
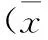
2 結果
2.1 3組治療效果比較 3組術后JOA評分較治療前顯著升高,差異有統計學意義(P<0.05)。3組JOA改善率比較,差異無統計學意義(P>0.05)。見表1。
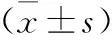
表1 3組治療效果比較
注:與本組術前比較,①P<0.05;與聯合組比較,②P>0.05;與前路組比較,③P>0.05
2.2 3組手術一般情況比較 前路組手術時間、術中出血量、住院時間及住院費用顯著低于后路組和聯合組,差異有統計學意義(P<0.05)。見表2。

表2 3組手術一般情況比較±s)
注:與前路組比較,①P<0.05
2.3 3組術后并發癥比較 后路組并發癥發生率顯著低于前路組和聯合組,差異有統計學意義(χ2=6.31,P<0.05)。見表3。

表3 3組術后并發癥比較 (n)
3 討論
3.1 下頸椎骨折伴脊髓損傷概述 下頸椎骨折發生后,原有正常的骨性結構和軟組織遭到破壞,正常椎間高度和生理曲度不同程度喪失,骨折塊和椎間盤突向椎管,壓迫脊髓,使脊髓受損,與之相應的神經功能障礙。因此,糾正異常頸椎序列并保持其穩定性是手術治療的主要目的[3]。
3.2 手術時機和手術方式 目前,普遍認為早期手術可取得較好預后效果,盡早手術有利于及時清除骨折塊,獲得良好減壓效果和解剖復位[4],對解除脊髓壓迫和保持頸椎穩定性具有積極作用。但臨床也有報道認為,早期術后的缺血性再灌注和醫源性刺激并不利于術后神經功能的恢復,反而可能加重脊髓損傷[5]。另外,臨床對早期手術時間窗的認識也存在爭議,劉勇等[6]建議傷后3 d內是手術的最佳時機,也有報道稱傷后12 h內解除脊髓壓迫對改善神經功能,降低致殘率作用顯著[7]。回顧研究過程,我們認為經及時搶救后的患者應在24 h內接受手術,有利于防止血腫粘連,改善脊髓血液供應,也可使患者盡早進行功能鍛煉,恢復神經功能。
本研究顯示,3組術后JOA評分較術前顯著提高,而3組間改善率比較,差異無統計學意義(P>0.05),提示3種入路方式均可獲得良好的手術療效。因此,在具體手術方式的選擇時,應根據患者頸椎具體損傷情況、范圍和類型等因素綜合分析,選擇恰當的手術方式。
頸椎前路帶鎖鋼板在前路手術中的應用大大提高了穩定性,同時其穩定的支撐作用有利于恢復頸椎椎間高度和正常的生理曲度,有利于提高植骨融合率,減少術后并發癥。因而,其適應證非常廣泛。此外,本研究顯示,前路手術操作簡便,手術時間短、術中出血量少,與東家茂等[8]研究結果一致。這有利于術后患者康復和盡早開展功能鍛煉,縮短住院時間,降低住院費用。后路手術可徹底清除突入椎管的椎板骨折碎塊及斷裂的黃韌帶,對于難以復位的關節突絞索、多節段頸椎損傷或狹窄及陳舊性損害患者尤為適宜[9],與前路手術相比具有顯著優勢。對于斷裂型頸椎節段患者,頸椎穩定性遭到嚴重破壞,此時應考慮使用聯合入路組,傳統聯合入路法需行二期手術方可達到治療目的。此次研究我們采用前后路聯合應用的方法,在充分減壓后,即行植骨手術,既有利于及時改善脊髓血供,恢復神經功能,也避免了二次手術對患者造成的創傷,還可使患者盡早進行功能鍛煉,恢復肢體功能,改善預后。
3.3 術后并發癥 本研究顯示,聯合入路組術后并發癥發生率顯著高于其他2組,與聯合手術組手術時間長,延長了機體組織暴露時間,增加了感染機會有關。另外,聯合手術方式較為復雜,術中對食管和周圍血管組織的過分牽拉可能增加了術后并發癥風險。但本研究中未發生鋼板斷裂、植骨塊移位、大血管破裂、嚴重肺部感染及壓瘡等嚴重并發癥,與李慎松等[10]研究結果相符。因此,我們認為術前根據患者骨折脫位和脊髓損傷類型選擇恰當的手術入路方式、術中規范的操作及術后有效護理和防治措施可避免嚴重并發癥發生,保障療效。
綜上,前后路及聯合手術方式各有優勢,臨床應準確把握其適應證,規范操作,降低術后并發癥發生率。
[1] 賀寶榮,許正偉,郝定均,等.下頸椎骨折脫位并脊髓損傷的前路手術治療[J].中國脊柱脊髓雜志,2013,23(7):606-609.
[2] 劉勇,卲川強,陳長春,等.不同術式治療下頸椎骨折脫位伴脊髓損傷[J].實用骨科雜志,2015,7(6):481-485.
[3] 藍旭,許建中,羅飛,等.不同入路手術治療下頸椎骨折脫位[J].中華創傷雜志,2013,29(4):302-306.
[4] 劉加元,李業成,劉守正,等.聯合入路手術治療下頸椎骨折脫位伴關節突絞鎖[J].山東醫藥,2013,53(43):44-45.
[5] 王雷,柳超,田紀偉,等.下頸椎骨折脫位的治療術式選擇[J].中國脊柱脊髓雜志,2013,23(7):610-616.
[6] 劉勇,張國華,蘭天亮,等.治療下頸椎骨折脫位伴脊髓損傷的三種手術方式[J].中國矯形外科雜志,2015,23(16):1 461-1 464.
[7] 郭琰,周方,田耘,等.下頸椎骨折脫位術式選擇及療效分析[J].中華創傷雜志,2015,31(3):232-235.
[8] 東家茂,邢文華,賀永雄,等.單純一期前路手術撬撥復位治療下頸椎骨折脫位:80例報告[J].脊柱外科雜志,2015,13(2):126-128.
[9] 馬先華,付曉旭,張如國,等.頸椎前后聯合減壓內固定治療下頸椎骨折脫位并嚴重脊髓損傷[J].中國骨與關節損傷雜志,2015,30(5):510-512.
[10] 李慎松,梁軍.下頸椎骨折脫位的手術治療[J].頸腰痛雜志,2013,34(2):118-120.
(收稿2015-10-08)
R683.2
A
1673-5110(2016)19-0061-03

