肝內膽汁淤積癥孕婦肝功能生化指標變化及其對胎兒的影響
符志學 吳麗婷 符明昌
?
肝內膽汁淤積癥孕婦肝功能生化指標變化及其對胎兒的影響
符志學 吳麗婷 符明昌
目的 探討肝內膽汁淤積癥(ICP)孕婦肝功能生化指標變化及其對胎兒的影響。方法 選取2013年1月至2015年12月我院就診的ICP患者60例和同期在我院就診的60例正常妊娠者,分別作為觀察組和對照組。分別對兩組妊娠者的血清轉氨酶(ALT,AST)、γ-谷氨酰轉肽酶(GGT)和血清總膽汁酸(TBA)的水平進行檢測。對患者TBA水平與其新生兒宮內羊水糞染情況和宮內窘迫的發生情況進行比較。結果 觀察組TBA值明顯高于對照組,兩組間差異有統計學意義(P<0.01);與觀察組相比較,對照組AST、GGT和ALT明顯降低,兩組間差異有統計學意義(P<0.01)。當觀察組妊娠者TBA水平升高時,發生宮內羊水糞染和胎兒宮內窘迫的概率均升高(P<0.05)。觀察組妊娠者的肝功能各項生化指標異常情況為TBA共59例(98.3%)、ALT共52例(86.7%)、AST共50例(83.3%)、GGT共38例(63.3%)。結論 對圍生期孕婦進行肝功能常規生化檢查和血清TBA檢測非常重要。這些檢測能夠及時篩查出ICP患者,改善新生兒和患者的預后,特別是當對患者TBA和肝功能進行聯合檢測時可以更好地了解患者的病情發展情況。
肝內膽汁淤積癥;妊娠期;胎兒;肝功能
妊娠期肝內膽汁淤積癥(ICP)是一種以全身各部位皮膚瘙癢、黃疸和總膽汁酸(TBA)水平等升高為主要臨床表現的疾病。ICP對圍生胎兒的影響較為明顯,可導致新生兒窒息、胎兒宮內壓迫、早產和死胎等[1-3]。這些不良結局都會使圍生兒死亡率和病死率上升。故為降低圍生兒的病死率和死亡率,以及改善圍生兒預后,對ICP早發現、早診斷及早治療有極其重要的臨床意義。大量新研究表明,ICP與孕婦免疫功能的失調、生活環境和身體激素的代償失調相關。如今,實驗室的診斷指標是診斷ICP患者的重要手段;而肝內TBA水平改變是這些實驗指標中最為重要的[4]。本研究旨在通過對圍生期孕婦血清TBA值和肝功能的測量來探討生化檢測指標在診斷ICP患者中的重要臨床意義。
資料和方法
一、一般資料
選取2013年1月至2015年12月我院就診的ICP患者60例和同期我院就診的60例正常妊娠者,分別作為觀察組和對照組。ICP孕婦年齡21~41歲,平均年齡(26.5±2.5)歲;健康孕婦年齡22~41歲,平均年齡(26.8±2.2)歲。兩組孕婦均無妊娠期高血壓等妊娠期并發癥和多胎。兩組孕婦一般資料進行統計學比較,差異無統計學意義(P>0.05),即具有可比性。
二、診斷標準和方法
(一)診斷標準 根據我國中華醫學會婦產科產科組所編制的確診指南為ICP診斷標準:①中晚期表現為皮膚瘙癢,部分患者可有輕度的黃疸。②患者無明顯的消化系統疾病癥狀,全身身體狀況良好。③患者空腹血清TBA值≥10 μmol/L。④孕婦分娩后皮膚瘙癢和黃疸情況消失,而且肝功能迅速恢復正常。⑤患者血清ALT、AST不同程度升高,可伴有肝功能指標異常。⑥可有直接膽紅素等血清膽紅素增高的表現。其中③、④條件缺一不可[5-6]。
(二)標本采集和檢測方法 于清晨采集患者空腹靜脈血5 mL,在2000 r/min轉速下,將上述靜脈血進行長達 10 min的離心以分離血清。分離出的血清用于測定患者ALT、AST、TBA和GGT的水平。檢測儀器選用邁瑞2000生化儀,羊水糞染的檢測可通過產前羊膜鏡、B型超聲等方法進行測定。本研究檢測所用的試劑盒均由深圳邁瑞生物醫療電子股份有限公司生產[7-9]。
三、分組
將觀察組根據測得的血清TBA值分為I a,I b,I c 3組,正常的TBA值為0~10 μmol/L。I a組共16例:TBA<20 μmol/L;I b組共32例:20 μmol/L≤TBA≤40 μmol/L;I c組共12例:TBA>40 μmol/L。
四、統計學方法
選用SPSS 19.0統計軟件對數據進行分析,計量資料兩組間比較采用t檢驗,并用均數±標準差表示;計數資料兩組間比較采用卡方檢驗,并用率表示。當P<0.05為差異有統計學意義。
結 果
一、兩組肝功能的生化指標比較
與觀察組相比較,對照組AST、GGT、TBA和ALT明顯降低,兩組間差異有統計學意義(P<0.01)見表1。
二、觀察組研究對象的肝功能各項生化指標異常情況
TBA共59例異常(占98.3%)、ALT共52例異常(占86.7%)、AST共50例異常(占83.3%)、GGT共38例異常(占63.3%)。上述結果顯示,觀察組TBA和ALT異常率占比例最高。
三、TBA數值和胎兒宮內窘迫及羊水糞染的關系
當觀察組TBA升高時,發生羊水糞染和胎兒宮內窘迫的概率均升高。此外Ic 組發生胎兒宮內窘迫的概率和Ia組發生概率差異有統計學意義(P<0.05)。見表2。
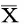
表1 兩組肝功能的生化指標比較(±s)

表2 ICP患者不同TBA數值和胎兒宮內窘迫及羊水糞染的關系/%
注:Ic組和Ia組比較,χ2=4.885,P<0.05
討 論
近年,ICP在世界各地均有發生,但地域和種族差異較為明顯,且ICP的復發在臨床比較常見。ICP是一種以全身各部位皮膚瘙癢、黃疸和TBA水平等升高為主要臨床表現的疾病。由于ICP對圍生胎兒的影響較為明顯,可導致新生兒窒息、胎兒宮內受壓迫、早產和死胎等危及新生兒健康生長發育的不良后果,臨床醫師對此甚是關注[10-13]。目前科研人員對ICP的病因機制還未研究透徹,隨著生物醫學的不斷發展和研究的深入,大量新研究顯示,ICP出現與孕婦免疫功能的失調、生活環境和身體激素的代償失調相關聯[14]。而患者體內高膽汁酸水平是導致胎兒宮內窘迫缺氧、羊水糞染、圍生兒預后不好的重要原因之一。有學者研究了濃度不同的膽汁酸對孕婦游離胎盤中絨毛靜脈的作用,發現濃度較高的膽汁酸能明顯引起胎盤絨毛表面的血管收縮,使胎盤絨毛表面的血管發生痙攣從而使胎盤的血管阻力增加,導致胎盤絨毛血管的血流量減少及胎兒與母體之間氣體交換的減少,最終使得胎兒在宮內發生窘迫缺氧。當胎兒的缺氧狀態逐漸加劇,其因肛門括約肌松弛導致糞便排出在宮內,從而出現羊水糞染的情況[15]。除此,高濃度膽汁酸還可引起機體釋放一定量具有收縮血管作用的前列腺素,誘發子宮收縮使胎兒在宮內生長受限,發生圍生兒早產、宮內窘迫缺氧甚至窒息等嚴重并發癥。如今臨床上,ICP患者血清膽汁酸水平改變是臨床診斷的重要實驗室手段,而TBA水平檢測是較為常見的[16]。本研究發現,與觀察組相比,對照組AST、GGT和ALT明顯降低,且兩組間差異有統計學意義(P<0.01),進一步表明高濃度的膽汁酸具有明顯的細胞毒性作用,與上述學者的研究結果一致。此外,在觀察組中,TBA陽性率高達98.3%。由此可見,在ICP的檢測項目中,TBA檢測是一種較為特異的指標,故在常規 ICP篩查中可作為常規檢查項目。不僅如此,本研究還發現胎兒宮內窘迫缺氧及羊水糞染的發生率和患者體內TBA值的升高相關。當觀察組研究對象TBA值升高時,發生宮內羊水糞染和胎兒宮內窘迫的概率均升高(P<0.05)。因此,患者體內TBA值的升高給圍生兒的健康發育造成了很大的危害。
綜上所述,對圍生期孕婦進行肝功能常規生化檢查和血清TBA檢測非常重要。這些檢測都有助于及時篩查出ICP患者,改善新生兒和患者的預后,特別是當對患者TBA和肝功能進行聯合檢測時可以更好地了解患者的病情發展情況,及時控制ICP患者的病情發展,避免出現預后不良的狀況。
[ 1 ] 盧俊玲,匡景霞,程小林,等.妊娠期肝內膽汁淤積癥產前監測指標與圍產兒預后關系的研究.中華流行病學雜志,2014,35:1281-1283.
[ 2 ] 李明,吳晶,邢愛耘,等.人類白細胞抗原F在妊娠期肝內膽汁淤積癥患者胎盤中的表達及意義.實用婦產科雜志,2015,31:545-549.
[ 3 ] Krois W,Feil P,Huber WD, et al. Minimal-invasive Cholecystocolostomy as Surgical Bridging Procedure in Patients with Progressive FamilialIntrahepatic Cholestasis(PFIC). Klin Padiatr, 2016, 228: 91-93.
[ 4 ] 李嘉蔚,牛建民,周平,等.妊娠期肝內膽汁淤積癥患者糖脂代謝特點及其圍產結局的觀察.中國計劃生育學雜志,2015,23:815-818,821.
[ 5 ] 李永紅,閆芳.多烯磷脂酰膽堿注射液治療妊娠期肝內膽汁淤積癥的療效觀察.實用婦產科雜志,2014,30: 469-471.
[ 6 ] 中華醫學會婦產科學分會產科學組.妊娠期肝內膽汁淤積癥診療指南(第1版).中華婦產科雜志,2011,46: 391-395.
[ 7 ] Brilland B, Sayegh J, Croue A, et al. Recovery from LCDD-associated severe liver cholestasis: a case report and literature review. J Gastrointestin Liver Dis, 2016, 25: 99-103.
[ 8 ] Iwaniec-Karlikowska E, Augustyn M, Grys I. Klatskin tumor - a case report. Pol Merkur Lekarski, 2016, 40: 107-109.
[ 9 ] 梅又文,胡麗娜.重度妊娠期肝內膽汁淤積癥合并死胎7例分析.實用婦產科雜志,2014,30: 858-859.
[10] Jin WY, Lin SL, Hou RL, et al. Associations between maternal lipid profile and pregnancy complications and perinatal outcomes: a population-based study from China.BMC Pregnancy Childbirth, 2016, 16: 60.
[11] 張婧,俞蕙. TJP2基因缺陷所致進行性家族性肝內膽汁淤積癥的研究. 中華肝臟病雜志,2016,24: 78-80.
[12] Squires JE. 50 years ago in the journal of pediatrics: primary liver cell carcinoma associated with biliary cirrhosis due to congenital bile duct atresia. J Pediatr, 2015, 167: 63.
[13] 蔡婷婷,孫玉華,賈曉峰,等.妊娠期肝內膽汁淤積癥對圍生兒結局的影響.中國計劃生育學雜志,2014,22: 701-702.
[14] Ozkan S, Ceylan Y, Ozkan OV, et al. Review of a challenging clinical issue: Intrahepatic cholestasis of pregnancy. World J Gastroenterol, 2015, 21: 7134-7141.
[15] 陶志云,陳先俠,張英,等.輔助生殖技術助孕與自然受孕雙胎妊娠并發妊娠期肝內膽汁淤積癥的臨床分析. 安徽醫科大學學報, 2015,50: 1344-1346.
[16] Page G, Dehaene I, Page AS. Induction for intrahepatic cholestasis of pregnancy: why we'll never know.Am J Obstet Gynecol, 2015, 213: 593-594.
(本文編輯:易玲)
572600 海南 海南省東方市人民醫院檢驗科(符志學);海南省人民醫院檢驗科(吳麗婷);海南省三亞市第三人民醫院檢驗科(符明昌)
2016-04-30)

