單中心腹膜透析多重耐藥菌腹膜炎的臨床分析
石峰 董蘭 孫建潔
(中石油中心醫院腎內科,河北 廊坊 065000)
?
單中心腹膜透析多重耐藥菌腹膜炎的臨床分析
石峰 董蘭 孫建潔
(中石油中心醫院腎內科,河北 廊坊 065000)
目的 分析多重耐藥菌腹膜炎的原因、臨床特點及治療。方法 回顧39例多重耐藥菌腹膜炎患者的臨床資料,并與對照組44例患者比較其臨床特點、原因及轉歸。結果 83例腹膜透析相關性腹膜炎中多重耐藥菌腹膜炎39例患者4年內退出透析較對照組明顯增高,分別為87.5% VS 12.5%(P<0.001);主要致病菌為表皮葡萄球菌為33%,較對照組18%明顯增高(χ2=11.8,P<0.001)。結論 腹膜透析相關腹膜炎是患者退出透析的主要原因,多重耐藥菌感染預后差,選擇恰當的治療方案,同時規范化管理患者,加強患者培訓是主要且有效的手段。
腹膜透析; 多重耐藥; 腹膜炎
腹膜透析相關性腹膜炎是腹膜透析主要并發癥,有研究[1]報道約16%的死亡率與腹透相關腹膜炎相關。其可導致腹膜超濾衰竭 。多重耐藥菌造成的腹透相關腹膜炎預后差,分析原因,找到癥結并采取最佳治療方案是改善預后的關鍵。本文回顧分析了本中心腹膜透析患者2012年1月至2015年12月的臨床資料,現報告如下。
1 資料與方法
1.1 一般資料 收集2012年1月至2015年12月間在我中心接受規律治療所發生的83例腹膜透析相關性腹膜炎患者的臨床資料,病原菌培養陽性率為83.87%,達到ISPD指南陰性率<20%的規定[1]。多重耐藥菌腹膜炎39例(多重耐藥菌組),女9例,男30例;對照組為剩余腹膜炎患者44例,其中女10例,男34例。所有患者均植入Tenckhoff導管,進行維持性腹膜透析,腹膜透析前,患者及輔助透析者均接受我中心嚴格培訓,考核合格后自行操作。兩組患者在年齡、性別、透析齡等方面差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準 根據腹膜透析相關腹膜炎診斷標準[2]:腹膜透析患者具備以下3項中的2項或以上可診斷腹膜炎:(1)腹痛、腹水渾濁,伴或不伴發熱。(2)透出液中白細胞計數>100×106L-1,中性粒細胞比例>50%。(3)透出液中培養有病原微生物生長。腹水培養用血培養瓶留取。
1.3 治療方案 所有患者均使用雙聯系統每天進行規律持續或日間不臥床腹膜透析,透析液葡萄糖濃度為1.5%、2.5%。在無菌操作下抽取透出液,送檢腹水常規及細菌培養,留取標本后開始經驗抗菌治療。采用一代頭孢加三代頭孢,各1 g,每日1次,腹腔內用藥,留腹6 h以上。病原學回報后如果治療效果敏感繼續原治療,如果效果不佳換用敏感藥物,一般治療2周,金黃色葡萄球菌、綠膿桿菌等特殊細菌及難治效果不佳的治療3~4周,必要時采取拔管再置管或退出腹膜透析改血透,發現真菌立即拔管。同時患者需要在開始治療后第1,3,5,7天復查腹水常規等。
1.4 患者轉歸 (1)完全緩解無復發。(2)拔管再置管。(3)拔管改血液透析。(4)發生腹膜炎相關性死亡(定義:患者因活動性腹膜炎死亡,或因腹膜炎住院而死亡,或腹膜炎發生2周內死亡[2])。
1.5 統計學方法 采用SPSS19.0統計軟件,偏態分布計量資料表示為中位數,計數資料表示為百分數,偏態分布計量資料采用秩和檢驗,率比較采用χ2檢驗,正態分布的計量資料比較采用t檢驗,以P<0.05為差異有統計學意義。
2 結 果
2.1 病原菌分布情況 多重耐藥組的病原菌構成主要為表皮葡萄球菌44.19%,較對照組19.1%明顯增高,差異有統計學意義(P<0.001),其次為大腸埃希菌23.63%,與對照組22.94%無明顯差異(P>0.05),其他致病菌例數較少沒有做統計學處理。耐藥菌分布可見革蘭陽性菌主要對青霉素占93.02%,苯唑西林和紅霉素耐藥率為69.77%;革蘭陰性菌主要對氨芐西林耐藥,耐藥率78.95%,頭胞呋辛酯和頭胞唑啉耐藥率63.16%,見表1。
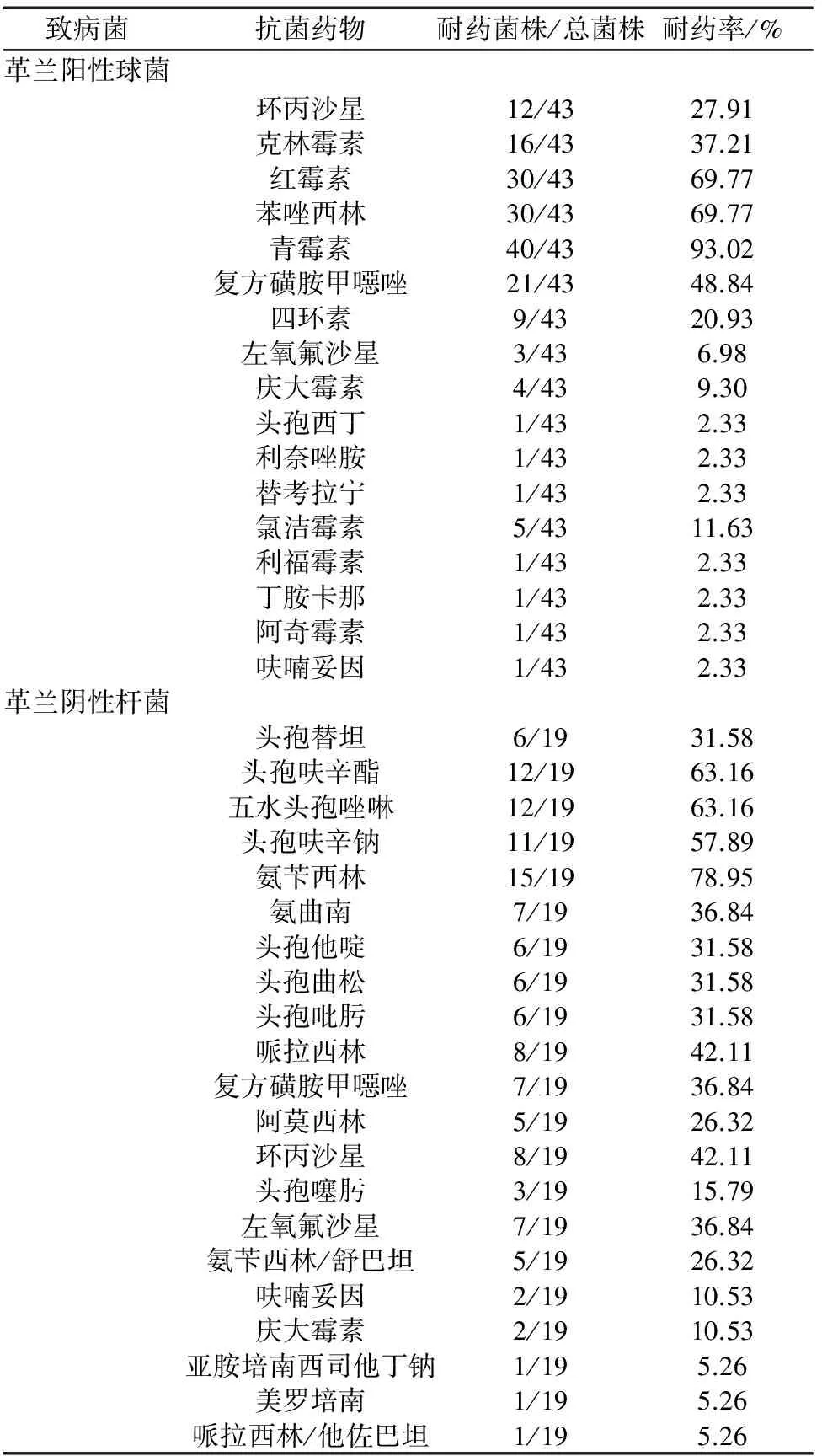
表1 致病菌對應耐藥藥物及耐藥率
2.3 腹膜炎發生轉歸 革蘭陽性球菌27例,其中1次感染2年無復發17例患者,治療效果敏感有5例患者為重現性腹膜炎,拔管改血透3例患者中兩例為復發性腹膜炎,重現性腹膜炎1例,拔管同時再置管2年無復發3例患者均為復發性腹膜炎,金葡菌感染死亡1例患者;革蘭陰性桿菌12例,其中1次感染2年無復發6例患者,3例患者最后一次真菌感染拔管,其中1例患者3個月后重新置管未再出現腹膜炎至今,2例患者改血透為難治性腹膜炎。多重耐藥菌腹膜炎4年內退出腹膜透析7例患者與對照組1例比較,分別占87.5% VS 12.5%,退出率明顯高于對照組(P<0.001)。革蘭陽性球菌27例患者與操作不規范有關22例患者;革蘭陰性桿菌12例有3例由于腹瀉導致,2例便秘導致,1例膽囊炎后出現腹膜炎,6例操作不規范。
3 討 論
腹膜透析相關腹膜炎仍然是規律腹膜透析療法的主要并發癥,近年來各中心整體腹膜透析相關腹膜炎的發生率在下降趨勢,但多重耐藥菌腹膜炎越來越成為腹膜透析醫生非常棘手的難題之一,我中心因多重耐藥菌腹膜炎退出腹膜透析占總退出人數的87.5%,與對照組比較差異有統計學意義,預后差,成為各種退出腹膜透析的主要原因之一。
我中心特點:(1)革蘭陽性菌是主要感染因素。革蘭陰性菌腹膜炎臨床表現較重,預后差;(2)人群特征:偏老年患者;(3)患者不良習慣及半年后患者操作不規范仍是本中心最根本的癥結所在。我中心采用持續質量管理(CQI)管理工具, 2014年初開始進行PDCA循環質量管理,找出發生腹膜炎的要素:操作污染和腸源性腹膜炎,采取增加培訓頻率:發生腹膜炎后再培訓,半年換管時進行再培訓并考試操作,增加腸源性腹膜炎預防內容的培訓等。
我中心腹膜炎細菌構成中革蘭陰性菌有所升高,但仍以革蘭陽性球菌為主,革蘭陽性菌主要以表皮葡萄球菌為主,與其他中心結果相同[4-6],是多重耐藥菌腹膜炎主要致病菌,與對照組比較差異有統計學意義。革蘭陰性菌主要以大腸埃希菌為主,與對照組比較差異無顯著性。
治療方面針對不同多重耐藥菌感染采取恰當的治療是防止腹膜炎反復發作,提高生活質量的前提。革蘭陽性菌感染最常見表皮葡萄球菌主要原因操作污染,是復發和重現性腹膜炎發生的主要原因,明確診斷后及時拔管再置管治療是保護腹膜,防止復發的重要手段,我中心3例進行拔管再置管后均未再復發,但多數患者不接受,主要與醫生培訓及教育傾向,患者接受程度有關,2010年國際腹膜透析協會關于腹膜透析相關腹膜炎明確指出:表皮葡萄球菌腹膜炎的復發提示導管的腹內段有生物膜形成,更換腹透管是最好的治療方法;對于難治性腹膜炎針對藥敏結果用藥非常關鍵,這要求提高細菌培養陽性率,我中心培訓患者在發生腹透液渾濁后第一時間來院就診,用注射器抽出腹透液打入血培養瓶中,提高細菌培養陽性率是治療的前提和保障;我中心3例真菌感染均革蘭陰性菌感染后出現,治療均采取拔管,其中一例患者3個月后再置管繼續采取腹膜透析至今未再發生腹膜炎。
多重耐藥菌腹膜炎是惡性退出腹膜透析的最主要因素之一,提高細菌培養陽性率;使用敏感藥物治療;應用持續質量管理工具對中心進行科學化管理,及時解決是一個腹膜透析中心在管理方面的基礎,生物膜形成后及時拔管再置管是保護腹膜減少透析退出的非常有效的措施。
[1] 段麗萍,董捷.復發和重現性腹膜透析相關腹膜炎的臨床特點及轉歸[J].中華血液凈化,2015,14(2):65-69.
[2] 陳香美.腹膜透析標準操作規程[M].北京:人民軍醫出版社,2010:81-85.
[3] Li PK,Szeto CC,Piraino B,et al.Peritoneal dialysis-related infections recommendations:2010 update[J] .Perit Dial Int,2010,30(4):393-423.
[4] Rocha A,Rodrigues A,Teixeira L,et al.Temporal trends in peritonitis rates, microbiology and outcomes:the major clinical complication of peritoneal dialysis[J].Blood Purif,2012,33(4):284-291.
[5] 詹周兵,石永兵,沈華英,等.236例次腹膜透析相關性腹膜炎的致病菌分布及耐藥性分析[J] .中華腎臟病雜志,2014,30(3):195-200.
[6] 袁立英,羅德紅.腹膜透析相關性腹膜炎84例臨床分析[J].貴州醫藥,2013,37(8):708-709 .
R656.4
B
1000-744X(2016)09-0953-03
2016-04-30)

