宮腔鏡電切術治療不同分型較大黏膜下子宮肌瘤臨床效果觀察
唐葉茂
廣東珠海市第二人民醫院體檢科 珠海 519020
宮腔鏡電切術治療不同分型較大黏膜下子宮肌瘤臨床效果觀察
唐葉茂
廣東珠海市第二人民醫院體檢科 珠海 519020
目的 觀察分析宮腔鏡電切術治療不同分型較大黏膜下子宮肌瘤的臨床效果。方法 選取2012-02—2014-04間就診的120例較大黏膜下子宮肌瘤患者,根據子宮肌瘤類型分為0型(16例)、I型(36例)、II型(68例)。觀察統計不同類型子宮肌瘤實施宮腔鏡電切術的治療效果。結果 II型肌瘤患者術前血紅蛋白水平、膨宮液用量與0型和I型肌瘤患者比較,差異均有統計學意義(P<0.05)。三種類型肌瘤患者手術時間、術中出血量、術后血紅蛋白水平等情況比較,差異無統計學意義(P>0.05)。患者均獲隨訪1 a,三種類型肌瘤患者月經過多控制成功率、不良反應發生率比較,差異均無統計學意義(P>0.05)。結論 宮腔鏡電切術治療不同類型較大黏膜下子宮肌瘤,不良反應發生率低,術后恢復好。
宮腔鏡電切術;黏膜下子宮肌瘤;臨床效果
子宮肌瘤是一種常見的女性良性腫瘤,好發于30~50歲女性,易引發不規則子宮出血、盆腔感染等,嚴重影響患者生活質量。2012-02—2014-04間,我們通過宮腔鏡電切術治療120例不同分型較大黏膜下宮腔肌瘤患者。現對患者的臨床資料進行回顧性分析,為臨床選擇合適的治療方法提供參考,報道如下。
1 資料與方法
1.1 一般資料 選取2012-02—2014-04間我院收治的120例較大黏膜下子宮肌瘤患者。入選標準:(1)子宮肌瘤直徑5~8 cm。(2)子宮體積<8~10孕周。(3)有月經過多等臨床癥狀。排除標準:(1)伴有生殖道感染。(2)子宮瘢痕嚴重及其他子宮疾病不適行宮腔鏡電切術。(3)伴有其他重要臟器功能障礙不能耐受手術。根據荷蘭Haarlem國際宮腔鏡培訓學校制定的黏膜下子宮肌瘤分型標準[1],將120例患者分為0型(有蒂,但未向肌層擴展),I型(無蒂,向肌層擴展程度<50%)、II型(無蒂,向肌層擴展程度≥50%)。0型16例,年齡25~47歲,平均37.2歲。未產婦2例,經產婦14例。I型36例,年齡25~49歲,平均37.5歲。未產婦6例,經產婦30例。II型68例,年齡25~53歲,平均38.1歲。未產婦13例,經產婦55例。三種類型患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法 完善各項術前檢查,對貧血患者經治療后血紅蛋白量提高并穩定至>80 g/L水平,待患者月經干凈3~7 d后對患者進行宮頸軟化。適量5%葡萄糖液進行膨宮處理(膨宮的壓力設定在100~150 mmHg)。硬膜外麻醉,取膀胱截石位。常規消毒后將子宮口擴張至Hegar10~11號。B超監護下根據子宮肌瘤具體情況將電切鏡緩慢置入宮頸管,緩慢進入宮腔。應用5%葡萄糖液邊沖洗邊置放電切鏡以保證術者視野清晰。根據患者不同的黏膜下肌瘤類型進行肌瘤切除操作。對0型肌瘤患者先找蒂,然后從蒂根部完整切除。若蒂粗短,用環形電極片先將瘤體分次片狀切割,縮小瘤體,最后利用卵圓鉗夾出瘤體。I型、II型患者術中觀察瘤體的最突出部位,以針狀電極劃開瘤體表面的肌肉組織,露出一窗口后注射縮宮素(也可機械加壓)促使肌瘤朝宮腔內突出,之后則沿用0型肌瘤的切除方法進行手術操作即可。術后組織送病理活檢,宮腔內行醫用生物蛋白腔內推注,防止宮腔粘連,術后使用縮宮素縮宮和抗生素預防感染。
1.3 觀察指標 (1)手術情況:手術時間、術中出血量、彭宮液用量、術前血紅蛋白水平、術后血紅蛋白量。統計隨訪期間患者月經過多控制成功率、患者滿意度及不良反應發生率。其中月經量過多控制成功標準:患者術后隨訪1 a內每個月的月經周期失血量恢復至30~50 mL(且較治療前明顯減少)。不良反應則為包括患者隨訪1 a內發熱、子宮穿孔、低鈉血癥、宮腔感染等。
2 結果
2.1 三種類型肌瘤患者手術情況差異 II型肌瘤患者術前血紅蛋白水平、膨宮液用量與0型和I型肌瘤患者比較,差異均有統計學意義(P<0.05)。 三種類型肌瘤患者手術時間、術中出血量、術后血紅蛋白水平等情況比較,差異無統計學意義(P>0.05),見表1。

表1 三種類型肌瘤患者手術情況差異
2.2 三種類型肌瘤患者治療結果 患者均獲隨訪1 a,三種類型肌瘤患者月經過多控制成功率、不良反應發生率比較,差異均無統計學意義(P>0.05),見表2。
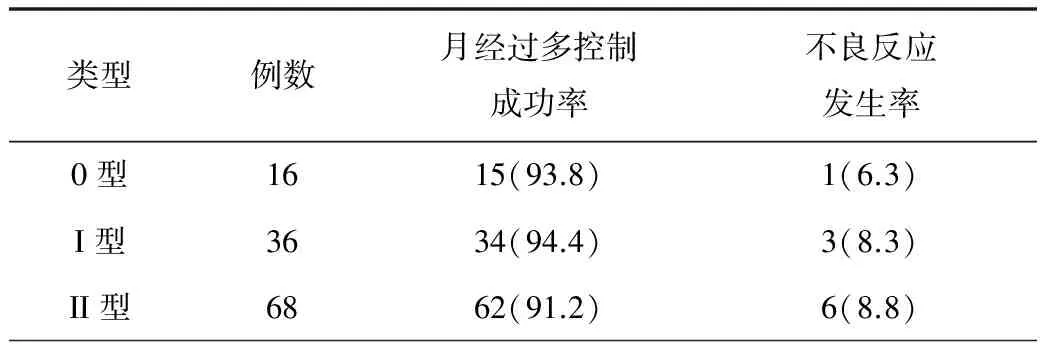
表2 三種類型肌瘤患者治療結果差異[n(%)]
3 討論
宮腔鏡電切術是一種微創手術,相較于傳統的開腹或陰式肌瘤剔除術不僅手術創傷更小,術后恢復較快,且臨床治療效果更佳。在保留患者子宮的基礎上能減少和避免手術瘢痕的形成和術后盆腔粘連的發生率[2]。文獻報道[3],黏膜下子宮肌瘤的體積大小對宮腔鏡電切術的選擇有一定限制,Di Spiezio Sado A[4]等提出宮腔鏡電切術治療體積較大的黏膜下子宮肌瘤,操作難度大,并發癥風險高,對于腫瘤直徑>5 cm且子宮內膜受肌瘤影響面積>50%的黏膜下子宮肌瘤采用宮腔鏡電切術治療應慎重選擇。但對于0型、I型安全性高。我們治療直徑5~8 cm的II型黏膜下子宮肌瘤時,手術操作過程相對困難,但通過術前、術中結合B超對患者腫瘤體積、位置、形態進行綜合分析,合理評估,適當增加彭宮液用量的情況下,可較好完成宮腔鏡電切術。手術情況及術后恢復等指標與前兩型相比無顯著差異。說明在完善術前檢查,全面評估病情的基礎上,宮腔鏡電切術治療II型較大黏膜下子宮肌瘤,同樣具有較高安全性和有效性。
[1] 謝幸,茍文麗.婦產科學[M].8版.北京:人民衛生出版社,2013:310-313.
[2] 陳鳳珍. B超監護下采用宮腔鏡治療粘膜下子宮肌瘤的臨床療效和安全性[J].當代醫學,2013,19(29):1 072-1 074.
[3] 陳彩琴.宮腔鏡手術治療各種類型的黏膜下子宮肌瘤臨床效果觀察[J].當代醫學,2015,21(3):23-24.
[4] Di Spiezio Sardo A.,Mazzon I,Bramante S,Bettocchi S,Bifulco G,Guida M.appi C.Hysteroscopic myomectomy:a comprehensive review of surgical techniques[J].Hum Reprod Update,2008,14(2):101-119.
(收稿 2016-09-08)
R737.33
B
1077-8991(2017)01-0029-02

