疏肝解郁法治療產后褥汗臨床觀察
顏昭君
摘要:目的 采用疏肝解郁法治療產后褥汗臨床療程觀察。方法 60例產后多汗患者隨機分為治療組和對照組各30例,在常規治療基礎上治療組聯合中藥治療,治療2 w后評估病情,觀察兩組治療療效。結果 治療組總有效率90.00%,對照組總有效率53.33%,兩組比較有極顯著性差異(P<0.01),治療組癥狀積分改善明顯優于對照組。結論 疏肝解郁法治療產后褥汗臨床療效顯著,值得臨床推廣。
關鍵詞:疏肝解郁;產后;褥汗
產后褥汗是女性在分娩后較為常見的一種癥狀,本是一種生理現象,產后1 w內皮膚排泄功能旺盛,汗液大量排出,尤其以夜間睡眠和初醒時更多,產后1 w左右自行好轉[1]。特別是分娩后頭幾天,為產后褥汗高發時期,在活動和睡眠中均可出現,遇到氣溫變化可能更加明顯,甚至會出現大汗淋漓的情況,導致衣服、被褥等濕透而影響產婦日常生活。產后出汗多,主要是皮膚排泄功能旺盛,將妊娠期間積聚在體內的水分通過皮膚大部分被排出體外,這是產后身體恢復,進行自身調節的生理現象,不屬病態,但仍有部分在產后持久多汗,病久會導致女性血隨津亡,最終導致氣虛虧虛,對產后身體恢復造成不良后果。產后褥汗雖不會造成器質性損害,但長期褥汗會給予產婦在生活上及情緒上造成影響。若長時間褥汗不控制,可能引起產婦繼發感染,引起產婦情緒波動,導致產后乳汁分泌減少,從而影響嬰兒母乳喂養等情況。因此,產后褥汗仍不可小視,必須積極治療。對于產后多汗治療,大多以補氣養血斂汗為主,對產后多汗控制有積極作用。我們在臨床治療中采用疏肝解郁法治療產后褥汗,取得十分滿意的療效,且癥狀改善時間明顯縮短,現報道如下。
1 資料與方法
1.1一般資料 選取我院2012~2014年產科住院患者60例,用隨機數字表法分為治療組和對照組各30例。治療組年齡 21~30歲,平均孕周(38.24±1.14)w,新生兒體重(3416.5±224.2)g;對照組年齡 20~33歲,平均孕周(39.36±1.04)w,新生兒體重(3486.2±224.2)g,兩組在年齡、孕周等方面無差異。
1.2病例選擇
1.2.1納入標準 ①所有患者均符合國家中醫藥管理局《中醫病癥診斷療效標準》[2]產后褥汗診斷標準:產褥期出現汗出過多者;產后汗出不止,動輒益甚;產后入睡,周身涔涔汗出,可濕衣褲,醒后漸止,甚者一夜醒來換衣衫1~2次。②單胎分娩存活嬰兒。③年齡在20~40歲之間。④無甲狀腺功能亢進,產后發熱等基礎疾病。⑤同意并接受臨床觀察。
1.2.2排除標準 ①并發嚴重產后并發癥;②產后發熱;③精神疾病患者;④不同意接受臨床觀察患者。
1.3方法 兩組均采用產科常規護理,囑產婦適當加強營養支持,鼓勵產婦多食易消化食物,避免進食辛辣、刺激食物。同時注意保持衣物干燥,及時更換汗濕衣物。保持居住環境適當的通風,避免室內溫度過高。囑產婦家屬配合,給予產婦適當的心理安慰,避免產婦心情抑郁。在此基礎上對照組給予玉屏風顆粒口服,3次/d,1包/次。治療組選用自擬方藥,柴胡10 g、郁金10 g、白芍15 g、白術10 g、茯苓15 g、何首烏10 g、黃芪60 g、龍骨15 g、牡蠣15 g、當歸15 g、五味子15 g。由本院制劑室采用自動化煎藥機煎煮。加入1000 ml,濃煎取汁450 ml,3次/d,150 ml/次。用藥期間忌食辛辣刺激食物。
1.4觀察指標 治療2 w后對治療前后癥狀進行療效評估,療效評估根據中藥新藥臨床研究指導原則,采用尼莫地平法[3]。療效指數(n)=(治療前積分-治療后積分)/治療前積分×100%。痊愈:臨床癥狀消失,或積分改善率≥95%者;顯效:臨床癥狀大部分消失,或70%≤積分改善率<95%者;好轉:臨床癥狀明顯好轉,或30%≤積分改善率<70%者;無效;臨床癥狀無改善或加重,或積分改善率<30%者。參照《中醫病證診斷療效標準》制定汗證中醫癥狀體征量化評分標準,分5級:正常:0分;輕度:3分;中度:6分;較重度:9分;重度:12分。觀察評價治療前后癥狀積分變化。
1.5統計學方法 所有數據均采用SPSS11.0軟件分析,計量資料采用t檢驗,計數資料采用χ2檢驗。以P<0.05為有顯著性差異,P<0.01為有極顯著性差異。
2 結果
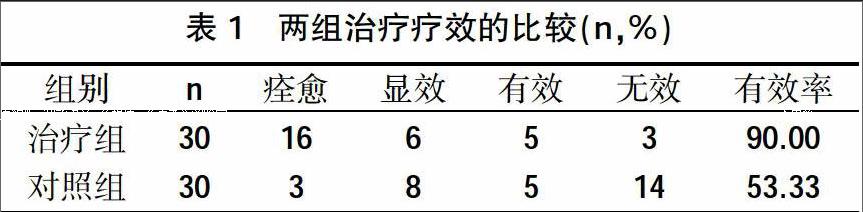
2.1兩組治療療效比較 兩組治療后較治療前均有改善,其中治療組有效率90.00%,對照組有效率53.33%,兩組比較治療組療效明顯高于對照組(P<0.01),有統計學意義,見表1。
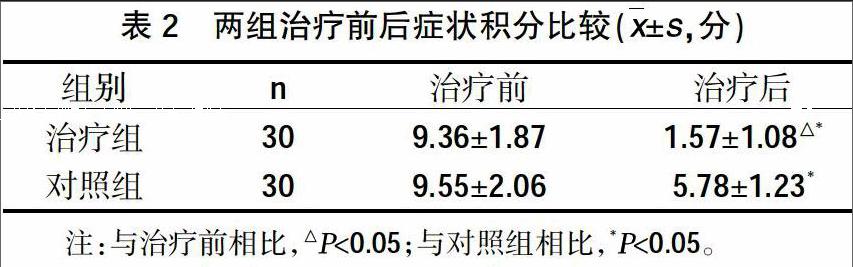
2.2兩組治療前后癥狀積分比較 兩組治療前癥狀積分無統計學差異,治療組治療后積分明顯改善(P<0.05),有統計學意義;治療后兩組相比,積分改善明顯(P<0.05),有統計學意義,見表2。
3 討論
產后褥汗的發生主要與產后體內激素水平的變化、皮膚排泄功能的旺盛以及水、電解質的排泄等因素有關。產后由于體內激素的變化,特別是雌性激素在體內的含量隨孕期的延長逐漸增加,可以導致體內水鈉潴留。分娩后體內雌激素水平很快下降,身體其他各系統及內分泌功能也都逐漸恢復到非孕狀態,體內多余的水、電解質也隨之被排出體外。其排泄的主要途徑是腎臟和皮膚,因此導致產后褥汗。產后褥汗屬汗癥范疇,中醫學對汗證認識較早,早在《內經》即對汗的生理及病理有相當認識,指出汗液為血液所化生,為心所主。《三因極一病癥方論·自汗證治》對自汗、盜汗做了鑒別:“無問昏醒,浸浸汗出者,名曰自汗;或睡著汗出,即名盜汗,或云寢汗”。應著重針對病因進行治療。《景岳全書·汗證》對汗證做了進一步論述:“自汗盜汗,亦各有陰陽之證,不得謂自汗必屬陽虛,盜汗必屬陰虛也”。由于自汗、盜汗均以腠理不固,津液外泄為共同病變,所以,治療汗證首先宣通肺衛,開泄腠理,使邪有出路,然后依據辨證論治,酌情加減提高療效。產后褥汗雖屬汗癥,但因其為特殊群體,因此產后褥汗發病有其特定的病因及病機。婦人產后或因產時耗氣傷陰,肝血不足,肝失條達至營血不足[4];或因產后抑郁,情緒失調,憂思過度至肝郁氣滯,肝郁脾虛而至營血不足[5]。營血不足,心陰受損,汗為心之液,心神失守,故而汗液開泄失和則汗自出。因此,治療產后褥汗不能單一補氣養血,需先以疏肝解郁,養血柔肝,健脾安神方可。方中柴胡、郁金疏肝解郁,使肝氣可以調達,為君藥;白芍酸苦,微寒,養血斂陰,柔肝緩急,為臣藥;白術、茯苓健脾祛濕,使運化有權,氣血同源。諸藥同用使肝郁得疏,血虛得養,脾弱得復而使營血充足,則汗自止,同時佐以龍骨,牡蠣斂汗固精,安神定志;重用黃芪以補氣固本生津,當歸養血活血,養陰柔肝,配以酸澀之五味子一收一散,養血斂汗,使斂汗之功更顯著。
參考文獻:
[1]謝幸,茍文麗,主編.婦產科學[M].第8版.北京:人民衛生出版社,2013.
[2]國家中醫藥管理局.中醫病癥診斷療效標準[M].南京:南京大學出版社,1994.
[3]中華人民共和國衛生部.中藥新藥臨床研究指導原則(第二輯)[M].北京:中醫藥科技出版社,2002.
[4]鄭月萍.黃芪桂枝五物湯加減治療產后多汗癥35例臨床經驗[J].中國社區醫師:醫學專業,2011,13(24):174.
[5]王輝,王垂杰.國醫大師李玉奇學術思想篇——多汗癥臨床證治[J].新中醫,2012(9):148-149.

