精準肝切除治療肝癌的臨床分析
高永勝, 張 軍, 祁玉波
(江蘇省建湖縣人民醫院 肝膽外科, 江蘇 建湖, 224700)
精準肝切除治療肝癌的臨床分析
高永勝, 張 軍, 祁玉波
(江蘇省建湖縣人民醫院 肝膽外科, 江蘇 建湖, 224700)
精準肝切除; 肝癌; 療效
精準肝切除是通過術前各種影像學檢查,借助圖像軟件處理,結合患者術前相關指標,共同對患者肝臟功能進行了解,對肝臟周圍的血管及組織進行精細化、合理化評估,并確定擬切除的范圍[1-4]。目前針對肝癌的治療,尤其是原發性肝癌,手術治療仍是首選。本研究探討精準肝切除治療肝癌患者的療效,現報告如下。
1 資料與方法
1.1 一般資料
選取2006年10月—2016年11月本院住院治療的原發性肝癌患者60例,隨機分為2組各30例。對照組采取傳統開腹常規肝切除治療,觀察組采取精準肝切除治療。對照組中男16例,女14例,年齡在27~71歲,平均年齡為(50.9±10.4)歲; 平均腫瘤直徑為(2.3±1.2) cm, 平均病程為(7.7±2.1)月; Child-Pugh分級中Child A級22例, Child B級8例,合并肝硬化有15例。觀察組中男17例,女13例,年齡在28~72歲,平均年齡為(51.5±10.8)歲; 平均腫瘤直徑為(2.4±1.4) cm, 平均病程為(7.5±2.5)月; Child-Pugh分級中Child A級20例, Child B級10例,合并肝硬化有14例。2組患者在性別、年齡、病程、肝功能分級、腫瘤直徑及其他情況等方面均無顯著差異(P>0.05),具有可比性。入選標準[5]:① 術前經影像學及相關輔助檢查及術后病理均證實為原發性肝癌。② 術前影像學檢查及術中均確認腫瘤位于左半肝內,未侵及肝門部和右半肝。③ 術前影像學檢查及術中均確認腫瘤直徑不超過5 cm。④ 肝功能Child-Pugh分級為A級或B級。⑤ 年齡均超過18歲。⑥ 本研究經過本院醫學倫理委員會的批準。⑦ 能主動積極配合醫護治療,自愿簽署知情同意書。排除標準[6]: ① 難以耐受手術者。② 合并有其他嚴重并發癥,如肺結核、肺癌等。③ 伴有嚴重心肺、肝腎功能不全者。④ 合并有門靜脈癌栓轉移、肝門淋巴結轉移、遠處部位轉移者。⑤ 合并有精神、意識障礙者。⑥ 中途退出治療、住院期間死亡、轉院、更改術式者。
1.2 方法
2組患者均采用全麻,取仰臥位或側臥位,常規消毒鋪巾。對照組采用傳統開腹常規肝切除術,切口為正中反“L”切口,手術流程及操作均與觀察組基本相似。觀察組采用精準肝切除術。術前借助各種輔助檢查,如CT、超聲等檢查結合患者癥狀、體征,共同準確明確病灶部位,及病灶周圍血管、比鄰臟器組織等,并確定擬切除的范圍,以滿足精準肝切除的要求。操作時忌擠壓、切割腫瘤,完整切除腫瘤的同時應確保足夠切緣,切除的病灶用標本袋取出,以免發生腫瘤擴散、種植轉移等情況。術中游離肝臟后,可將第一肝門和第二肝門的血管進行預先處理,以幫助術中控制入肝及出肝血流,減少術中出血量,減少出血對術野的干擾,病灶部位切除的手術方式包括左肝外葉切除術、左半肝切除術等。所有患者術后均于肝斷面放置引流管,心電監護,使用抗生素,營養支持,定期復查肝腎功能、電解質,密切觀察術后病情變化。
1.3 觀察指標
比較2組患者術中情況(手術時間、術中出血量、輸血率)、術后情況(肛門排氣時間、腹腔引流量、術后住院時間、切緣癌殘留率)、術后并發癥(腹腔積液、膽漏、出血、感染、肝功能衰竭)、肝功能(AST、ALT、ALB、TBIL)及預后(術后1年生存率及復發率)等情況。
2組患者分別于術前1 d及術后第7天各抽血1次,測定肝功能水平,主要包括天冬氨酸轉氨酶(AST)、丙氨酸轉氨酶(ALT)、白蛋白(ALB)、總膽紅素(TBIL)。測定方法為生化速率法,儀器為日立707自動生化分析儀。
1.4 統計學分析
采用統計學軟件SPSS 14.0建立數據庫,進行統計分析處理。計量資料采用均數±標準差表示,計數資料采用例數(n)表示。組間比較采用獨立樣本t檢驗,計數資料采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結 果
2組手術時間、術中出血量、輸血率比較,差異有統計學意義(P<0.05), 見表1。觀察組肛門排氣時間、腹腔引流量、術后住院時間、切緣癌殘留率分別為(73.8±5.7) h、(649.5±120.7) mL、(8.7±1.5) d、3.3%, 顯著優于對照組的(84.6±5.6) h、(789.9±148.6) mL、(11.9±1.7) d、13.3%(P<0.05)。2組患者術前肝功能(ALT、AST、ALB、TBIL)無顯著差異(P>0.05), 術后較術前均顯著改善(P<0.05), 且觀察組患者術后肝功能指標較對照組患者改善更為顯著(P<0.05), 見表2。觀察組發生腹腔積液1例,膽漏1例,出血0例,感染1例,肝功能衰竭0例,并發癥發生率為10.0%: 對照組發生腹腔積液3例,膽漏2例,出血2例,感染3例,肝功能衰竭2例,并發癥發生率為40.0%。觀察組并發癥發生率顯著低于對照組(P<0.05)。觀察組患者術后第1年有4例死亡,有5例復發,生存率為86.7%; 對照組術后第1年有6例死亡,有12例復發,生存率為80.0%, 2組比較無顯著差異(P>0.05)。
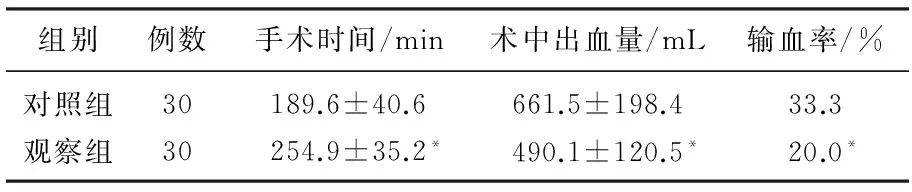
表1 2組患者術中情況的比較
與對照組比較, *P<0.05。

表2 2組患者肝功能的比較
與術前比較, *P<0.05; 與對照組比較, #P<0.05。
3 討 論
原發性肝癌是指肝細胞或肝內膽管上皮發生癌變,發病因素較為復雜,肝炎、肝硬化是其主要誘因,近年來發病率及死亡率都有升高趨勢,目前仍以手術作為首選治療方式[6]。以往多采取傳統的開腹肝切除,該操作具有操作空間大、手感好、能夠控制并處理術中突發性大出血等意外情況,但手術創傷大、術后恢復進展緩慢、并發癥較多,嚴重影響了患者預后生活質量[8-9]。精準肝切除術在切除病灶的同時,能夠最大限度地保留正常肝臟組織的功能,患者恢復更快,預后更好。
本研究結果顯示,觀察組手術時間較對照組顯著更長(P<0.05),在術中出血、輸血率比較中,觀察組顯著優于對照組患者(P<0.05)。觀察組肛門排氣時間、腹腔引流量、術后住院時間、切緣癌殘留率分別為(73.8±5.7) h、(649.5±120.7) mL、(8.7±1.5) d、3.3%, 顯著優于對照組的(84.6±5.6) h、(789.9±148.6) mL、(11.9±1.7) d、13.3%(P<0.05)。2組患者術后肝功能較術前均顯著改善(P<0.05), 其中觀察組改善更為顯著(P<0.05)。觀察組術后并發癥發生率顯著低于對照組(P<0.05)。觀察組術后第1年生存率與對照組比較無顯著差異(P>0.05)。表明精準肝切除較常規開腹肝切除在治療原發性肝癌中更加安全、有效,恢復更快,預后生活質量更好。
精準肝切除優點有: ① 術前準備充足,制定精密的手術規劃,根據病灶的范圍,擬定切除的范圍和手術方式,準確評估肝功能及代償功能,結合相關影像學檢查中的脈管結構,準確設定肝臟實質離斷的平面及術中可能出現的并發癥,并制定出對應的預防措施[10]。② 手術操作精細,根據術中第一肝門、第二肝門、第三肝門顯露情況,避免重要血管的損傷,術中精確處理肝臟離斷面的脈管結構,提高手術的精確性及安全性[11]。③ 精準肝切除操作以出血少、對肝臟和全身臟器損傷小為目的,能夠有效地控制肝臟創面的出血及空氣栓塞,避免發生殘肝缺血再灌注損傷,維持自生血液循環的穩定性[12]。
盡管精準肝切除優點較多,但并非所有肝癌患者都適合,精準肝切除也存在其適應證: ① 患者肝功能尚可,肝功能分級應處于Child-Pugh分級A級或B級,殘留肝臟功能可代償[13]。② 腫瘤較為局限,直徑不超過10 cm, 沒有明顯壓迫第一和第二肝門,未侵犯值毗鄰臟器[14]。③ 多發性腫瘤,但腫瘤病灶相對局限,且能保證切緣陰性,可選擇此手術[15]。④ 影像學檢查難以定性,避免診斷性穿刺引起的穿刺針道轉移情況的發生,可行此手術[16]。
[1] 林健群, 洪建文, 楊熙, 等. 精準肝切除在肝膽管結石病中的臨床應用分析[J]. 腹腔鏡外科雜志, 2016, 21(02): 112-115.
[2] 韋楊年, 黃海, 莫世發, 等. 精準肝切除在肝膽管結石病的臨床應用[J]. 中國普外基礎與臨床雜志, 2011, 28(01): 67-72.
[3] 張生軍, 劉敏麗, 常琦, 等. 精準肝切除術與傳統肝切除術治療肝內膽管結石的效果比較[J]. 臨床肝膽病雜志, 2015, 31(10): 1648-1651.
[4] 蔣星星, 曾志峰. 精準肝切除和非規則性肝切除在肝膽管結石病中的比較[J]. 江西醫藥, 2015, 50(08): 777-779.
[5] 徐獻忠, 丁建忠, 孫勝利, 等. 精準肝切除在原發性肝癌中的臨床應用研究[J]. 中國醫學創新, 2016, 13(17): 117-120.
[6] 王海濤, 王錦波. 精準肝切除的理念和臨床技術特點及發展[J]. 實用醫藥雜志, 2015, 32(05): 406-408.
[7] 黃海, 秦錫虎, 柳詠. 精準肝切除治療原發性肝癌的臨床療效[J]. 江蘇醫藥, 2014, 40(01): 42-44.
[8] 莢衛東, 喬曉斐. 加速康復外科理念在精準肝切除治療肝細胞癌中的應用策略[J]. 中國實用外科雜志, 2016, 36(06): 692-694, 698.
[9] 莢衛東. 精準肝切除治療肝細胞癌關鍵技術[J]. 中國普通外科雜志, 2014, 23(01): 1-5.
[10] 張志華, 郭曉東, 趙新, 等. 精準肝切除術治療原發性肝癌的臨床效果分析[J]. 現代生物醫學進展, 2014, 14(19): 3714-3717.
[11] 陳曉鵬, 張衛東. 腹腔鏡精準肝切除治療肝內膽管結石病[J]. 肝膽外科雜志, 2016, 24(02): 87-89.
[12] 王松平, 李建生, 馬金良, 等. 三維重建技術在精準肝切除中的臨床應用[J]. 世界華人消化雜志, 2014, 22(15): 2169-2174.
[13] 梁英健, 劉連新. 肝癌解剖性切除技術要點[J]. 中國實用外科雜志, 2014, 34(08): 790-792.
[14] 莢衛東. 精準肝切除治療肝細胞癌關鍵技術[J]. 中國普通外科雜志, 2014, 23(1): 1-5.
[15] 孫遜, 許戈良. 3D虛擬手術規劃系統在精準肝臟外科中的應用[J]. 安徽醫科大學學報, 2014, 49(05): 698-700.
[16] 武金才, 李灼日, 周開倫, 等. 完全腹腔鏡肝切除術在肝腫瘤治療中的應用和評價[J]. 肝膽胰外科雜志, 2014, 26(03): 192-194.
2017-02-18
江蘇省鹽城市衛計委立項科研課題(YK2010102)
祁玉波
R 735.7
A
1672-2353(2017)15-120-03
10.7619/jcmp.201715036

