不同翻身間隔時間對ICU難免壓瘡發生率的影響
,
不同翻身間隔時間對ICU難免壓瘡發生率的影響
李桂紅,唐娟
[目的]探討不同翻身間隔時間對重癥監護病房(ICU)難免壓瘡發生率的影響。[方法]采用便利取樣法,將2014年4月—2015年10月在我院ICU住院且符合研究條件的病人200例按隨機數字表法分為對照組和觀察組,每組100例。對照組采用2 h翻身1次,觀察組每階段延長30 min,逐步延長翻身間隔時間至4 h。比較兩組病人住院第1天、第2天、第3天、第4天、第5天兩側肩胛部及骶尾部皮溫、體壓平均值及各期壓瘡發生率。[結果]翻身間隔時間延長至3.0 h時兩組體壓值比較差異無統計學意義(P>0.05)。對照組發生壓瘡8例(8%),觀察組發生壓瘡7例(7%),兩組壓瘡發生率比較差異無統計學意義(P>0.05)。[結論]ICU難免壓瘡高危病人使用氣墊床后,翻身間隔時間可逐步延長至3.0 h而不會增加壓瘡發生率,既可減少病人不舒適感和操作風險,又減輕了護士工作量。
重癥監護病房;翻身;間隔時間;壓瘡;骶尾部皮溫;體壓平均值
壓瘡是由于外力(壓力、剪切力、摩擦力)作用導致局部皮膚及皮下組織損傷而形成的一種臨床常見并發癥,尤其好發于老年、傷殘和危重癥人群[1]。據統計,ICU診治的病人中并發壓瘡的發生率最低4%,最高可達51%[2]。難免壓瘡指有些疾病需要限制翻身或因病人一些自身條件(如嚴重水腫、惡病質、強迫體位等),現有護理手段難以預防壓瘡的發生。Braden評分≤12分者可判定為難免壓瘡高危病人。ICU病人大多數屬于難免壓瘡高危病人,如何護理該類病人,預防壓瘡的發生已成為ICU護理工作的難點。2014年4月—2015年10月我院ICU采用逐步延長難免壓瘡高危病人的翻身間隔時間,觀察、測量受壓部位的皮溫、體壓平均值并進行統計分析,以期找出最佳的翻身間隔時間,為臨床護理提供依據。現報道如下。
1 對象與方法
1.1 研究對象 采用便利取樣法,選取2014年4月—2015年10月在我院ICU住院病人200例。納入標準:①符合美國國家壓瘡協會壓瘡評估標準[3];②入院時Braden評分≤12分;③入院時間≥10 d;④無其他皮膚疾病者;⑤自愿參加本研究者。排除標準:①入住前已發壓瘡或有壓瘡前期癥狀者;②肩胛部、骶尾部皮膚有破損者。入選200例病人中男141例,女59例,年齡18歲~93歲(72.0歲±2.1歲),入住ICU時間10 d~67 d(12.3 d±1.5 d),重型顱腦損傷59例,慢性阻塞性肺疾病急性發作56例,重癥肺炎38例,心肌梗死10例,腦梗死7例,多發傷21例,農藥中毒9例。按隨機數字表法分為對照組和觀察組,每組100例。兩組病人年齡、性別、病情、住院天數比較,差異無統計學意義(P>0.05),具有可比性。本研究獲得本院倫理委員會批準。
1.2 方法
1.2.1 干預方法 兩組病人均睡氣墊床,充氣適宜,床單元清潔、干燥、無碎屑,翻身時2人或3人為一組,動作輕柔,避免拖、拉、拽等動作,床頭懸掛翻身記錄卡。①對照組干預方法:每2 h翻身1次,采用左側臥位→平臥位→右側臥位順序交替翻身,每次翻身時觀察受壓部位皮膚完整性及皮膚顏色,并記錄。入院后第1天至第10天12:00和18:00時用紅外線測溫儀及體壓測定器測量病人骶尾部和兩側肩胛部皮溫及體壓值,做好記錄,為防止測量誤差,每個部位每個時間點連續測量3次,取其平均值。②觀察組干預方法:在2.0 h翻身1次基礎上逐步延長翻身間隔時間,入院第1天2.0 h翻身1次,第2天2.5 h翻身1次,第3天3.0 h翻身1次,第4天3.5 h翻身1次,第5天4.0 h翻身1次,第6天開始保持每4.0 h翻身1次,翻身順序及觀察、記錄內容同對照組。在逐步延長翻身間隔時間的過程中如發現病人受壓部位皮膚有輕度發紅及壓瘡前期癥狀時應將翻身時間縮短到上一輪翻身間隔時間,而后再觀察1 d,記錄皮膚狀況及壓瘡情況,同時試驗停止。兩組病人除翻身間隔時間不同外,其余干預方法相同。
1.2.2 評價指標 ①受壓部位皮溫:使用非接觸式紅外線測溫儀測量受壓部位皮溫,測量前病人靜臥15 min,測量距離1 cm~5 cm。②受壓部位體壓:使用體壓測定器測量受壓部位體壓值,測量前病人靜臥15 min,將測壓器感應端置入需測壓部位皮膚與床面之間,除去被服,開始測壓。③壓瘡發生情況:每次翻身時護士均需對病人進行全身皮膚情況檢查,觀察皮膚完整性(有無破損、破損面積、深度等)以及顏色,如發生壓瘡,按美國國家壓瘡協會壓瘡評估標準[3]進行分期。
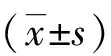
2 結果
2.1 不同時點兩組病人受壓部位皮溫、體壓值比較(見表1)

表1 兩組病人受壓部位皮溫、體壓平均值比較
2.2 兩組病人壓瘡發生率比較 對照組發生Ⅰ期壓瘡4例,Ⅱ期壓瘡4例,共8例;觀察組發生Ⅰ期壓瘡5例,Ⅱ期壓瘡2例,共7例;無Ⅲ期、Ⅳ期壓瘡發生。見表2。

表2 兩組病人壓瘡發生率比較 例(%)
3 討論
3.1 ICU危重病人特點 ICU病人病情重、病情變化快,約束或活動受限,多伴有意識障礙及大小便失禁、營養代謝、水電解質紊亂、全身缺氧、鎮靜、鎮痛、血管活性藥物等的應用,均是形成壓瘡的高危因素,極易引起皮膚損傷和壓瘡的發生[4]。壓瘡發生不僅增加病人的痛苦、延長病程,還會增加醫療護理負擔,增加醫療費用,所以預防壓瘡發生是ICU護理工作重點和難點。
3.2 壓瘡發生危險因素 除了壓力外,影響壓瘡發生的因素眾多。如年齡、營養狀況、活動受限、病情、皮膚潮濕情況等。ICU病人由于病情原因,多數屬于難免壓瘡高危病人,故在壓瘡的預防和護理上除勤翻身外還需兼顧營養支持,正確應用血管活性藥物和鎮靜劑,保持床單元整潔、干燥等。
3.3 逐步延長翻身間隔時間對壓瘡發生的影響 本研究通過讓病人睡氣墊床,每階段延長30 min,逐步延長翻身間隔時間至4 h,研究結果提示:隨著翻身間隔時間的逐漸延長,兩組病人受壓部位體壓平均值在平臥2.0h、2.5h、3.0h時比較差異無統計學意義(P>0.05),這可能與受壓部位由于反復壓力刺激,在一定程度上使毛細血管的增生和開放,從而增加了皮膚毛細血管承受壓力的能力;另一方面由于反復刺激,皮膚角質層增厚,使皮膚對壓力的刺激未做出明顯反應有關[5]。但當延長至3.5 h、4.0 h時,則發現受壓部位體壓平均值增高,兩組比較差異有統計學意義(P<0.05),可能與翻身間隔時間延長至3.5 h時皮膚受壓能力超過臨界壓力有關,說明可將翻身間隔時間逐漸延長至3.0 h,但要嚴密觀察皮膚情況。兩組病人壓瘡發生率比較差異無統計學意義(P>0.05)。
3.4 逐步延長翻身間隔時間對護理工作量的影響 在臨床護理工作中很多醫院將2.0 h翻身1次作為預防壓瘡的常規護理措施,ICU病人病情危重,身上留置管道較多,頻繁的翻身不僅影響病人的睡眠,還可能增加病情變化及管道脫落風險。有研究者針對2.0 h翻身與4.0 h翻身方案所花時間做過計算:按每個病人每次翻身平均需要3.5 min計算,若將2.0 h翻身1次改為4.0 h翻身1次,1例病人1 d可以少耗費21 min[6]在翻身這一項護理操作上,這樣既減少了由于頻繁翻身給病人帶來的不適和意外,又減輕了護理工作量,節省了人力及時間,值得臨床推廣應用。
[1] 王芳,韓美玲,張淑琴,等.壓瘡高危患者應用氣墊床翻身間隔時間的研究[J].護理學雜志,2012,27(11):52-53.
[2] 雷霞.ICU危重病人壓瘡的預防和護理進展[J].當代護士,2011(5):10-13.
[3] Cuddigan J,Frantz Ra.Pressure ulcer research:pressure ulcer treatment.A monograph from the national pressure ulcer advisory panel[J].Adv Wound Cave,1998,11(6):294-300.
[4] 朱樹云.重癥患者不同翻身間隔預防壓瘡效果的研究[J].基層醫學論壇,2014,18(25):3374-3375.
[5] 高業霞.亞低溫治療顱腦損傷延長翻身間隔時間與壓瘡關系的研究[J].護理研究,2008,22(8A):2024-2025.
[6] Xakellis GC,Frants R,Lewis A.Cost of pres sure ulcer prevention in longter care[J].J Am Geriatr Soc,1995,43:496-501.
InfluenceofdifferentturnoverintervalsonincidenceofICUinevitablepressureulcers
LiGuihong,TangJuan
(The People’s Hospital of Yizhou,Guangxi 546300 China)
R472
B
10.3969/j.issn.1009-6493.2017.32.027
1009-6493(2017)32-4141-03
廣西壯族自治區衛生廳自籌經費科研課題,編號:Z2014564;河池市科學技術局科技攻關與新產品試制科研項目,編號:河科攻1430-19。
李桂紅,主管護師,本科,單位:546300,宜州市人民醫院;唐娟單位:546300,宜州市人民醫院。
信息李桂紅,唐娟.不同翻身間隔時間對ICU難免壓瘡發生率的影響[J].護理研究,2017,31(32):4141-4143.
2016-10-28;
2017-08-20)
(本文編輯 范秋霞)

