腹腔鏡手術治療上消化道潰瘍穿孔患者的臨床效果觀察
張澤
【摘要】 目的:研究分析腹腔鏡手術治療上消化道潰瘍穿孔患者的臨床效果。方法:選取2014年7月-2015年9月筆者所在醫院60例上消化道潰瘍穿孔患者,分成兩組。對照組30例采用傳統開腹手術治療;觀察組30例應用腹腔鏡輔助下消化道潰瘍穿孔修補手術治療。對兩組患者治療后的情況進行對比分析。結果:兩組在手術時間、術中出血量及術后疼痛程度上對比,觀察組明顯比對照組低,差異有統計學意義(P<0.05);兩組在并發癥發生率上對比,觀察組也明顯比對照組低,差異有統計學意義(P<0.05)。結論:在腹腔鏡輔助下進行消化道潰瘍穿孔修補手術治療上消化道潰瘍穿孔創傷小,手術時間短,患者康復速度快,術后并發癥少,更加安全可靠。
【關鍵詞】 腹腔鏡手術; 消化道潰瘍穿孔; 修補手術; 臨床應用效果
doi:10.14033/j.cnki.cfmr.2017.19.065 文獻標識碼 B 文章編號 1674-6805(2017)19-0126-03
消化性潰瘍是臨床中較為常見的消化內科疾病,主要是指患者胃黏膜出現病變及炎癥,多發生于患者十二指腸球部與胃部等分泌胃酸的消化道黏膜處[1]。由于潰瘍不斷加深,穿透胃部或者十二指腸壁,發生穿孔,在臨床中屬于常見病和多發病[2]。本研究就腹腔鏡手術治療上消化性潰瘍穿孔的臨床療效進行分析,現報道如下。
1 資料與方法
1.1 一般資料
選取2014年7月-2015年9月在筆者所在醫院診治的消化道潰瘍穿孔患者60例,將其分為對照組與觀察組。對照組患者30例,年齡23~75歲,平均(44.33±1.45)歲,采用傳統開腹穿孔修補手術治療。觀察組患者30例,年齡25~74歲,平均(42.34±1.17)歲,應用腹腔鏡輔助下消化道潰瘍穿孔修補手術治療。排除精神疾病患者、手術禁忌者、感染性休克患者、大出血患者及幽門梗阻患者。所有患者均符合相關診斷標準,確診為消化道潰瘍穿孔,患者均自愿參與本次研究并簽署知情同意書。兩組性別、年齡等一般資料差異無統計學意義(P>0.05),有可比性。
1.2 方法
對照組患者采用傳統開腹消化道潰瘍穿孔修補手術治療,具體如下:(1)術前進行常規禁食禁水、腸胃減壓等處理,給予患者全麻并取仰臥位;(2)取右上腹經腹直肌作10 cm左右的切口依次切開腹壁各層進入腹腔;(3)吸凈腹腔內的液體并找到穿孔位置;(4)給予穿孔周圍組織活檢后縱向向全程縫合3針,縫合打結后使用大網膜覆蓋穿孔并固定;(5)使用生理鹽水沖洗腹腔并放置引流管。觀察組患者應用腹腔鏡輔助下消化道潰瘍穿孔修補手術治療,具體如下:(1)手術前,要求患者禁食水,使患者腸胃保持空虛的狀態。(2)給予患者腸胃減壓,留置導尿管。(3)采用氣管插管,給予患者靜脈全身麻醉。(4)手術過程中,在患者腹部進行穿刺,建立二氧化碳人工氣腹。(5)采用專業的吸引器將患者腸胃內部的積液吸干凈,通過腹腔鏡檢查明確腸胃潰瘍穿孔部位及穿孔的大小尺寸,以及相應的潰瘍水腫的程度。(6)在腹腔鏡的輔助下沿著穿孔的邊緣進行橫向的修補和縫合,并將傷口用網膜進行覆蓋和固定。(7)采用醫藥生理鹽水沖洗患者腸胃,再用吸引器將沖洗液吸出。重復幾次,直到吸出的液體澄清為止。(8)放置引流管,縫合切口。(9)術后給予患者抗感染藥物治療。
1.3 觀察指標
對兩組手術時間、術中出血量、術后疼痛等級評分及術后并發癥的發生情況進行統計對比。術后疼痛程度采用VAS評分標準進行評分,無痛為0分,輕度疼痛為1~3分,中度疼痛為4~6分,重度疼痛為7~9分,劇烈疼痛為10分。術后并發癥主要有:切口感染、肺部感染、腹部感染及腸梗阻。
1.4 統計學處理
本研究數據采用SPSS 19.0軟件進行統計處理,計量資料以(x±s)表示,采用t檢驗,計數資料以率(%)表示,采用字2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組手術情況比較
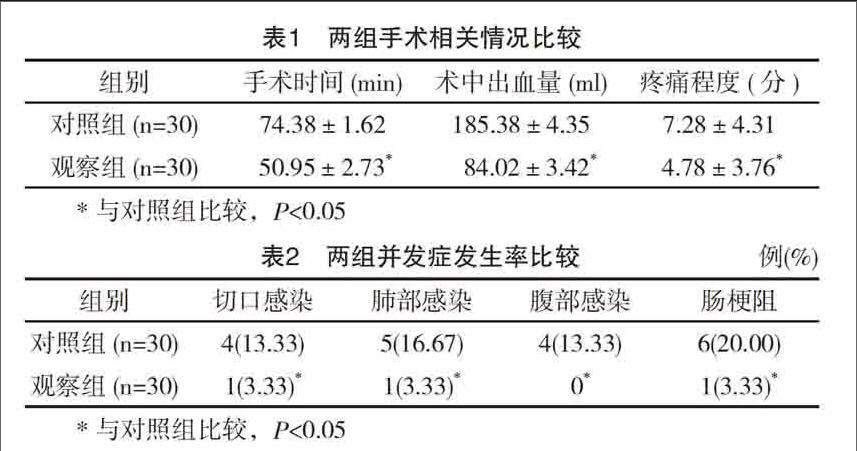
觀察組患者手術時間、術中出血量及術后疼痛程度評分均明顯低于對照組,差異均有統計學意義(P<0.05),見表1。
2.3 兩組并發癥發生情況比較
觀察組患者并發癥發生率明顯低于對照組,差異有統計學意義(P<0.05),見表2。
3 討論
消化性潰瘍穿孔是臨床上比較常見和多發的消化系統疾病,在患者具有分泌胃酸功能的胃部和十二指腸黏膜中較為多發[3]。消化性潰瘍穿孔病情比較急促,病情發作具有明顯的周期性。患者一旦發病,臨床主要表現為中上腹部陣發性、周期性的疼痛,疼痛較為明顯和劇烈,并且持續時間較長[4]。與此同時,絕大多數消化性潰瘍穿孔患者還會伴有燒心、反酸、惡心、嘔吐及噯氣等癥狀,如果患者得不到及時有效的治療,病情會慢慢惡化,發展至細菌性腹膜炎、腸麻痹等嚴重病癥,甚至會導致患者出現中毒性休克,嚴重威脅患者生命安全,臨床有效治療消化性潰瘍穿孔具有重要的意義[5-6]。
目前臨床中,傳統常規的治療方式是通過開腹消化道潰瘍穿孔修補術治療,其具有操作簡單、術野清晰等優點,療效確切,已廣泛應用于臨床[7-8]。但由于開腹手術會對患者造成較大的創傷,手術時間也較長,出血量大,使術后并發癥發生率增多,越來越不能夠滿足患者需求。腹腔鏡手術是早前發展起來的一種微創手術,也是手術發展的一個必然的趨勢,與傳統手術相比,其更受患者歡迎,尤其是現在人們對美觀性要求高,其術后瘢痕小的特點更容易讓人接受,腹腔鏡輔助下消化道潰瘍穿孔修補手術是一種新型的治療技術手段,手術中僅僅在腹壁作3~4個長度為0.5~1.5 cm的小孔,使用特殊醫療設備進行操作,具有創傷小、手術時間短、康復快及并發癥少等優點,患者痛苦程度較低,滿意度更高[9-10],且在術中視野清晰,對腹腔的清洗更為徹底,引流亦充分,有效避免了術后腹腔粘連、膿腫等并發癥發生,治療效果十分顯著,值得臨床中應用和推廣[11-12]。endprint
本研究結果顯示,觀察組患者的手術時間、術中出血量及術后的疼痛程度均少于對照組(P<0.05),說明腹腔鏡輔助下消化道潰瘍穿孔修補手術治療方式創口小,操作簡單,可以明顯縮短手術時間,減少術中出血量,降低患者痛苦程度,臨床應用效果顯著;觀察組患者術后并發癥情況明顯低于對照組(P<0.05),說明腹腔鏡輔助下消化道潰瘍穿孔修補手術術后感染并發癥低,更加安全可靠。本研究結果與其他相關研究結果一致,這也充分證明了本研究結果的可靠性。
綜上所述,上消化道潰瘍穿孔患者給予腹腔鏡輔助下消化道潰瘍穿孔修補手術治療可以有效縮短手術時間、減少手術過程中的出血量和疼痛程度,降低術后并發癥的發生率,更加安全可靠,值得臨床應用和推廣。
參考文獻
[1]朱瑋.對上消化道潰瘍穿孔患者進行保守治療的效果研究[J].當代醫藥論叢,2015,13(7):275-276.
[2]麥昌文,陳代忠,劉抒懷.腹腔鏡與開腹上消化道潰瘍穿孔修補術的療效研究[J].中國醫藥科學,2015,5(6):141-143.
[3]范永勝,吳春梅.腹腔鏡上消化道潰瘍穿孔修補術58例臨床療效觀察[J].中國實用醫藥,2014,9(29):127-128.
[4] Ates M,Sevil S,Bakircioglu E,et al.Laparoscopic repair of peptic ulcer perforation without omental patch versus conventional open repair.[J].Journal of Laparoendoscopic and Advanced Surgical Techniques,Part A,2007,17(5):615-619.
[5]白美英,劉麗霞,司世同,等.早期腸內營養對上消化道潰瘍穿孔患者術后營養狀態及臨床預后的影響[J].中國普外基礎與臨床雜志,2015,22(10):1230-1234.
[6]張治基,竺水銀.開腹和腹腔鏡修補治療上消化道良性潰瘍穿孔老年患者臨床對比研究[J].浙江創傷外科,2015,20(5):986-987.
[7] Alvarado A H A,Moreno P M.Multimedia article:management of duodenal ulcer perforation with combined laparoscopic and endoscopic methods[J].Surgical Endoscopy,2004,18(9):1394-1399.
[8]王巖,孫松.腹腔鏡手術方法及保守方法治療消化道穿孔的比較研究[J].中國中西醫結合消化雜志,2015,23(9):626-628,633.
[9]薛玉龍,韓杰,汪傳一.開腹與腹腔鏡上消化道潰瘍穿孔修補術療效比較[J].河南醫學研究,2016,25(12):2219-2220.
[10]嚴希寬,溫新如,范利.腹腔鏡與開腹手術治療上消化道穿孔的臨床效果觀察[J].基層醫學論壇,2016,20(31):4394-4396.
[11]師玉海,李一杰.腹腔鏡上消化道潰瘍穿孔修補術的近期療效觀察[J].實用臨床醫藥雜志,2012,16(15):62-64.
[12]李鵬,楊維楨.上消化道穿孔腹腔鏡修補術的臨床療效觀察[J].河北醫學,2013,19(7):1031-1034.
(收稿日期:2017-03-18)endprint

