宮腔鏡下電切術與宮腔鏡下刮宮術診治異常子宮出血的臨床效果觀察
黃素清,周小娜
(廣東省河源市和平縣婦幼保健院 婦產科,廣東 河源 517200)
宮腔鏡下電切術與宮腔鏡下刮宮術診治異常子宮出血的臨床效果觀察
黃素清,周小娜
(廣東省河源市和平縣婦幼保健院 婦產科,廣東 河源 517200)
目的觀察宮腔鏡下電切術與宮腔鏡下刮宮術診治異常子宮出血的臨床效果。方法入選2014年4月‐2017 年4月的異常子宮出血患者60例,隨機分成對照組與觀察組,各30例。對照組應用宮腔鏡下刮宮術診治,觀察組采用宮腔鏡下電切術診治,比較兩組手術時間、病因檢出率、并發癥發生率和治療效果。結果觀察組與對照組手術時間、病因檢出率和并發癥發生率比較,差異無統計學意義(P >0.05)。觀察組治療總有效率為93.3%,明顯高于對照組的治療總有效率73.3%,差異有統計學的意義(P <0.05)。結論宮腔鏡下電切術和刮宮術均可診斷異常子宮出血原因,電切術在治療中的效果更好,在臨床中推薦應用。
宮腔鏡;電切術;刮宮術;異常子宮出血;臨床效果
異常子宮出血是臨床常見的婦科疾病,患者出現月經周期、經期長度及經期出血量等異常時均為異常子宮出血。異常子宮出血的病因較多,包括腫瘤、子宮內膜疾病等,病情進展后會對子宮造成不可逆的損傷,影響患者的生育等正常的生理功能,因此,在臨床中需要及時的診斷,并進行針對性的治療,防止病情的進展,危及患者生命[1-2]。在診治中以宮腔鏡輔助下的刮宮術和電切術十分常用,不同診治方法的臨床效果存在一定的差異,對兩種診治方法的臨床效果進行分析有利于異常子宮出血的診治方法的有效選擇[3]。本研究比較了宮腔鏡下電切術與宮腔鏡下刮宮術診治異常子宮出血的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
選擇2014年4月‐2017年4月的異常子宮出血患者60例,患者表現為月經周期不規律、經期長度異常及經期量異常等,經超聲等檢查診斷為異常子宮出血。排除肝腎功能異常、子宮和卵巢病變及凝血異常的患者。選入的患者均簽署治療知情同意書,并隨機分成對照組與觀察組,各30例。對照組中患者年齡為23~51歲,平均(36.8±2.8) 歲,病程3個月~1年,平均(8.4±0.2)個月,觀察組中患者年齡為21~52歲,平均(37.2±3.1) 歲,病程為2個月~13個月,平均(8.6±0.1)個月。兩組資料之間比較,差異無統計學的意義(P >0.05),具有可比性。
1.2 方法
兩組患者均接受常規術前檢查,對照組應用宮腔鏡下刮宮術進行診治,在手術之前于陰道后穹隆給藥米索前列醇片(北京紫竹藥業有限公司,國藥準字H20000668)400 μg,行蛛網膜下腔麻醉和連續硬脊膜外阻滯麻醉聯合麻醉,令患者于截石位,對外陰和陰道進行常規消毒鋪巾,應用宮頸鉗將宮頸前唇夾住,應用探針對子宮腔內深度和方向先進行探查,然后擴張子宮口,用5%的甘露醇(華潤雙鶴藥業股份有限公司,國藥準字H11020861)將宮腔膨脹,排空鏡鞘和光學鏡之間的空氣,并慢慢將宮腔鏡置入到宮腔內,注入膨宮液,調節壓力為13 kPa,宮腔內充盈性良好,視野清晰后,將宮腔鏡進行轉動,檢查子宮底、宮腔和輸卵管等的異常,對異常子宮出血的病因進行診斷,同時對子宮內息肉進行刮宮治療,清除子宮內異物,進行負壓引流。觀察組采用宮腔鏡下電切術進行診治,術前準備和麻醉同對照組,宮腔鏡的置入方式同對照組,在宮腔鏡的輔助檢查下,對子宮內膜厚度進行判斷,應用電切術對宮腔內息肉、肌瘤和異常的內膜進行切除,調節切除的功率為80 W,電凝的功率為50 W,并將宮腔內切除干凈。兩組患者在診治后,對手術時間、病因檢出率、并發癥發生率和治療效果進行比較分析。
1.3 評價標準
評價指標選擇手術時間、病因檢出率、并發癥發生率和治療效果。患者病變組織消失,月經恢復正常為顯效,患者病變組織有明顯的減少,月經周期縮短,經量少為有效。患者異常出血沒有改善為無效。治療效果用治療總有效率評價,治療總有效率為顯效和有效的比例之和。異常子宮出血的病因包括子宮內膜增生,子宮內膜息肉和子宮良性肌瘤等,病因被檢出的比例為病因檢出率。并發癥包括感染、子宮正常組織的損傷及陰道損傷等,并發癥的發生比例為并發癥發生率[4]。
1.4 統計學方法
應用統計學軟件SPSS 18.0對計量和計數的結果進行相應的統計學分析。計量資料以均數±標準差(±s)表示,組間計量資料比較采用t檢驗;計數資料以百分比(%)表示,組間計數資料比較采取χ2檢驗。P <0.0為差異有統計學意義。
2 結果
2.1 手術時間、病因檢出率和并發癥情況
兩組患者的手術時間、病因檢出率和并發癥情況見表1,結果可見,觀察組與對照組的手術時間、病因檢出率和并發癥發生率間比較,差異無統計學意義(P >0.05)。檢出的病因包括子宮內膜增生、子宮內膜息肉和子宮良性肌瘤。
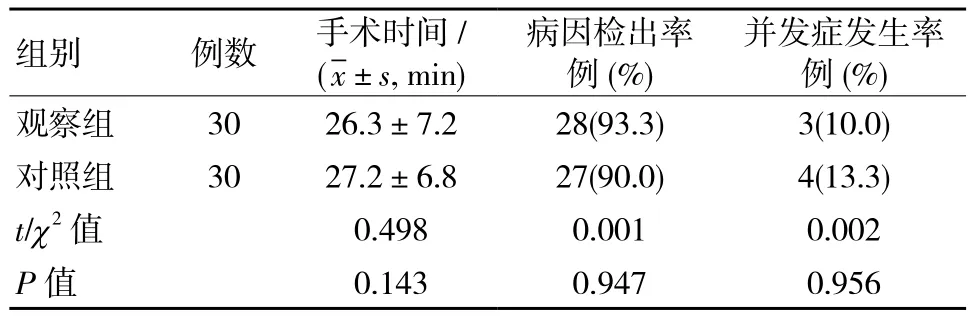
表1 兩組手術時間、病因檢出率和并發癥情況
2.2 兩組臨床療效情況
兩組治療的臨床療效見表2,結果可見,觀察組治療總有效率為93.3%,明顯高于對照組治療總有效率的73.3%,差異有統計學意義(P <0.05)。
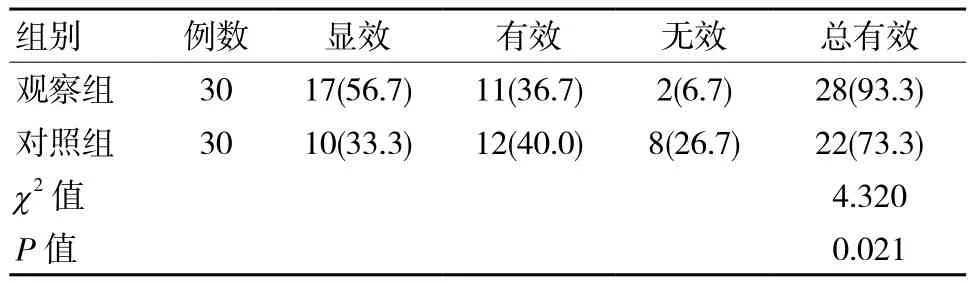
表2 兩組臨床療效比較 例(%)
3 討論
異常子宮出血在婦科疾病中的發病率較高,以月經周期、經量、規律性和經期長度出現異常為主要表現的疾病,病因包括子宮內膜異常增生、內膜息肉及良性腫瘤等,患者長期的異常子宮出血容易誘發感染等并發癥,同時原發病沒有及時診治容易出現病情進展,危及患者生命[5]。因此,在異常子宮出血發病后需要進行及時有效的診斷與治療,臨床中以常規的刮宮術的診斷和治療較為常用,但是因為缺少對宮腔內的觀察導致手術中出現一定的漏診、治療不徹底等,宮腔鏡是一種光學儀器,可以在宮腔手術中對宮腔內病變進行觀察、診斷和治療,屬于微創手術,對患者的創傷性小,同時在宮腔鏡下輔助觀察,可以幫助擴大手術視野,在異常子宮出血的診斷與治療中,可采用宮腔鏡下刮宮術和宮腔鏡下電切術治療,兩種手術方式均以宮腔鏡進行輔助觀察,對患者子宮腔內的情況作出準確的判斷,刮宮術是對患者子宮內的異常組織、良性腫瘤進行刮宮治療,在清除病灶的同時會對機體正常組織存在一定的損害,在刮宮中對深入宮底、宮角部位的清除并不徹底,治療后病灶可能沒有在根部進行清除,復發的幾率比較大[6-9]。而電切術治療是應用電流熱效應,將子宮內膜上的病灶組織進行徹底的清除,在清除病灶的同時對正常組織的損傷程度很小,在治療子宮異常出血中的效果十分顯著,同時又不會損傷子宮正常的生理功能,電切的治療方式能夠深入到子宮底部和宮角位置進行深度的清除,使子宮內的異常病變組織得到徹底有效的清除,極大地降低了患者因為病灶清除不干凈造成的術后復發的情況,能夠有效地治療異常子宮出血,使月經周期延長,減少經量,在臨床治療中效果比較顯著[10]。
本研究中分別應用宮腔鏡下電切術和宮腔鏡下刮宮術診治異常子宮出血患者,結果,宮腔鏡下電切術和刮宮術在診治中的手術時間、病因檢出率和術后并發癥發生率間比較,差異無統計學意義(P >0.05)。但是,宮腔鏡下電切術治療總有效率明顯高于刮宮術,差異有統計學意義(P <0.05)。可見,兩種手術方式在異常子宮出血的診治中的手術時間、疾病病因的檢出率和并發癥的發生率間沒有明顯的差別,兩種診斷與治療的方法均可以安全有效地應用于異常子宮出血的臨床診斷與治療中,但是在治療的臨床療效中顯示宮腔鏡下電切術治療效果更好,可以有效改善患者的臨床癥狀,提高預后效果。
綜上所述,宮腔鏡下電切術和刮宮術均可診斷異常子宮出血原因、手術時間和術后并發癥情況沒有明顯的差別,但是電切術在治療中的效果更好,患者在術后出現復發的情況較少,對正常組織的損傷小,宮腔鏡下電切術對異常子宮出血的診治值得在臨床中推薦應用。
[1]趙彩霞.圍絕經期異常子宮出血中惡性病變診斷進展[J/CD].世界最新醫學信息文摘(電子版),2016,16(28):36.
[2]胡燕軍,朱依敏,黃荷鳳.異常子宮出血藥物治療進展[J].國際生殖健康/計劃生育雜志,2013,32(5):344-348,360.
[3]劉瓊花.異常子宮出血采取宮腔鏡下電切術與宮腔鏡下刮宮術治療的效果對比[J].中國婦幼保健,2015,30(4):634-636.
[4]孟煒,祖菲亞,丁巖.B超結合宮腔鏡在無癥狀絕經后婦女子宮內膜病變中的診斷價值[J].中國老年學雜志,2012,32(19):4327-4328.
[5]韓紅敬,劉媛琴,關菁,等.子宮動脈栓塞聯合宮腔鏡治療刮宮產瘢痕妊娠42例臨床分析[J].中國婦產科臨床雜志,2012,13(6):405-408.
[6]李惠清.宮腔鏡下子宮內膜電切聯合刮宮術治療多發性子宮內膜息肉的效果觀察[J].中國計劃生育和婦產科,2012,4(3):68-70.
[7]張志萍.宮腔鏡下電切術與宮腔鏡下刮宮術治療異常子宮出血療效分析[J].吉林醫學,2015,36(3):480-481.
[8]張繼東,夏恩蘭.宮腔鏡電切聯合刮宮術治療子宮內膜息肉的臨床應用[J].中國內鏡雜志,2010,15(9):949-951.
[9]Turner TB,Habib AS,Broadwater G,et al.Postoperative pain scores and narcotic use in robotic-assisted versus laparoscopic hysterectomy for endometrial cancer staging[J].J Minim Invasive Gynecol,2015,22(6):1004-1010.
[10]譚琦.異常子宮出血采用宮腔鏡治療的效果評價[J].中國醫藥指南,2012,10(33):563-564.
R711.51
B
10.19338/j.issn.1672-2019.2017.09.039
2017-06-09
(張立芳 編輯)

