首次住院雙相障礙153例預后3年隨訪研究
對于雙相障礙(Bipolar Disorder,BD)的治療目前已獲得共識,應當早期識別、及時治療,全病程治療不僅能改善患者急性患病期的痛苦,還能改善患者遠期預后。首次發病的雙相障礙,如果有陽性家族史,這些患者應當在急性治療結束后,繼續鞏固治療預防復發,并加強患者和家屬教育,提高治療依從性。與精神分裂癥不同,雙相障礙患者的發病間歇期緩解如常人,幾乎不影響正常的生活、工作和學習。然而雙相障礙的高誤診率[1]、高復發率[2]以及缺乏早期及時的系統治療一直是精神科臨床面臨的極大挑戰。首次經過系統治療的雙相障礙患者后期的預后如何,能不能堅持服藥,能堅持服藥多長時間,一年內處在疾病發作期的時間有多長,規律服藥和疾病復發之間有沒有關聯,對這一系列的問題,知之更少。影響雙相障礙患者社會功能最重要的指標是疾病的發作期,因此本研究把雙相障礙患者3年內的總發病時間、發病次數和總服藥時間作為主要觀察指標,探討雙相障礙患者經過首次系統治療后的預后情況。
1 對象與方法
1.1 對象 2014年4月1日~2015年4月1日在山東省精神衛生中心首次住院的雙相障礙患者。入組標準:年齡16~76歲;符合國際疾病分類第10版(ICD-10)中雙相障礙的診斷標準;住院時間≥30 d,且三級醫師查房明確診斷者;達好轉或痊愈出院。排除標準:合并嚴重軀體疾病;共病其他精神障礙;既往曾在正規精神專科醫院住院或門診系統治療。
1.2 方法
1.2.1 收集資料 從山東省精神衛生中心HIS系統中逐一篩查2014年4月1日~2015年4月1日首次住院的雙相障礙患者。按照入組標準和排除標準逐一篩查登記符合標準的患者信息,主要包括姓名、性別、年齡、婚姻狀況、文化程度、聯系電話等一般資料和家族史、診斷、是否合并酒精濫用等疾病資料。共篩查病例3 508例,入組163例,男84例,女79例。
1.2.2 電話隨訪 對163例患者逐一進行電話隨訪,主要隨訪內容為:患者第1次出院后至第3年末時間內總的服藥時間(以月為單位),總的發病時間(以月為單位),發病次數。其中6例登記電話為停機或空號,4例電話接通,但患者家屬不配合隨訪或不能獲取必要的隨訪信息。共篩查成功153例,男75例,女78例。
1.2.3 統計學方法 采用SPSS 19.0建立數據庫,并雙人獨立錄入,最后復查核對。用SPSS 19.0進行獨立樣本t檢驗、單因素方差分析、雙變量相關分析,P<0.05為差異有統計學意義。
2 結果
2.1 3年內總發病時間、發病次數、服藥時間及復發率 153例首次住院系統治療的雙相障礙患者在第一次出院后3年內平均總發病時間為(0.84±1.94)個月,平均發病次數(0.46±0.97)次,平均總服藥時間為(19.58±12.67)個月。3年內有41例復發(26.8%),其中男12例(16.0%),女29例(37.2%)。
2.2 總發病時間與一般資料之間的關系 女性雙相障礙患者3年內總發病時間高于男性(P<0.05)。不同文化程度、婚姻狀況、年齡、經濟狀況的雙相障礙患者3年內總發病時間比較,差異無統計學意義(P>0.05)。見表1。
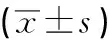
表1 3年內總發病時間與一般資料的關系
2.3 總發病時間與疾病資料之間的關系 不同家族史、酒精依賴、沖動傷人、自傷自殺、診斷分型雙相障礙患者3年內總發病時間比較,差異無統計學意義(P>0.05)。見表2。
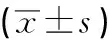
表2 總發病時間與疾病資料之間的關系
2.4 總發病時間與總服藥時間的相關性 首次系統治療的雙相障礙患者3年內總發病時間[(0.84±1.94)個月]與總服藥時間[(19.58±12.67)個月]之間無相關性(r=-0.12,P>0.05)。
3 討論
雙相障礙也稱雙相情感障礙,一般是指臨床上既有躁狂或輕躁狂發作,又有抑郁發作的一類心境障礙。雙相障礙一般呈發作性病程,病程多形演變,發作性、循環往復性、混合遷延性、潮起潮落式,規律難以琢磨。躁狂期間整日忙忙碌碌,做事虎頭蛇尾,情緒不穩,易激惹,愛管閑事,吹噓夸大,嚴重者狂躁不安,摔砸東西,甚至沖動、傷人。抑郁期間,覺生活沒有希望,興趣感下降或缺乏,行為活動明顯減少,不能工作、學習,食欲下降,甚至拒食拒水、自傷、自殺;還有以上兩種情況兼而有之,即混合性發作期。無論哪種疾病發作期都給患者、家庭、社會帶來了嚴重的疾病負擔[3]。雙相障礙是一種重性精神障礙,致殘率較高。具有病程遷延不愈、容易復發、發病年齡早、自殺風險高、容易共病等特點[4,5]。目前實際臨床工作中,雙相障礙容易漏診、誤診,造成治療不當,勢必會延誤患者的治療[6]。
本研究通過對在山東省精神衛生中心住院的153例經過首次系統治療的雙相障礙患者3年的隨訪調查,發現3年內平均總發病時間為(0.84±1.94)個月,平均發病次數為(0.46±0.97)次,平均服藥持續期為(19.58±12.67)個月。3年內有41例復發(26.8%),其中男12例(16.0%),女29例(37.2%)。Kessing LV等[7]對雙相障礙患者躁狂或混合發作后復發風險的系統綜述發現,成人雙相障礙患者31.0%~42.0%在1年內恢復后復發,59.0%在2年后復發,58.0%在4年后復發。Dols A等[8]研究發現正在接受心理治療和藥物治療的雙相障礙患者,3年的復發率仍高達37.5%。國內有關雙相障礙的研究復發率差異較大,一般雙相障礙的1年復發率為21.7%~53.3%,2 年復發率為40.0%~48.5%,3年復發率為68.0%[9]。本研究中復發率低于上述結果,可能的原因如下:本研究中研究對象限定為首次住院治療的雙相障礙患者,這部分患者多為首次發病或2次發病的患者,排除了大部分的反復發作的雙相障礙患者;其次本研究中的研究對象限定為經過系統住院治療的雙相障礙患者,基本排除了門診治療中斷、治療不系統、觀察病情不到位等可能增加雙相障礙患者復發風險的因素。
本研究顯示女性雙相障礙患者3年內平均總發病時間高于男性(P<0.05)。而不同文化程度、婚姻狀況、年齡、經濟狀況的雙相障礙患者3年內平均總發病時間比較,差異無統計學意義(P>0.05)。這或許與女性雙相障礙患者抑郁期發病率高于男性,而抑郁期病程高于躁狂期病程有關[10]。這提示女性可能是雙相障礙患者預后不良的因素之一。有研究表明,有自殺未遂行為的雙相障礙患者發病次數和住院次數會更多[11]。本研究中自傷、自殺、沖動傷人、家族史合并酒依賴、診斷類型等因素與雙相障礙患者3年內疾病持續期之間無明顯的聯系(P>0.05)。可能與本研究中研究對象只涉及首次經過系統治療的雙相障礙患者,樣本量偏小等因素有關。
目前雙相障礙的新版治療指南強調全病程治療理念:急性治療期:控制癥狀、縮短病程為目的,一般6~8周;鞏固治療期:防止癥狀復燃、促使社會功能的恢復為主,治療時間抑郁發作4~6個月,躁狂或混合性發作2~3個月;維持治療期:防止復發,維持良好的社會功能,提高患者生活質量為目的,治療時間,目前尚無定論,多次發作者,可考慮在病情穩定達到既往發作2~3個循環的間歇期或2~3年[12]。本研究中首次經過系統治療的雙相障礙患者3年內服藥持續期與總發病時間之間沒有相關性(P>0.05),而劉會國等[13]采用病例對照的研究方法,對96例雙相障礙患者的多因素分析顯示,應用心境穩定劑、應用抗精神病藥、長期使用穩定劑為雙相障礙復發的保護因素,而長期使用苯二氮類、睡眠障礙、延誤首次治療則為復發的危險因素。原因可能有以下幾點:首先雙相障礙疾病本身的復雜性決定了目前諸多研究結論的不一致性,汪作為等[14]認為,目前雙相障礙的基礎與臨床研究尚處在初步探索階段,疾病的原理與真相都不得而知,病因及發病機制也都是假說,要想搞清楚這個疾病還有很長的路要走,而臨床的治療就更加混亂不堪、難言規范[15],國內研究指出,雙相障礙躁狂相、抑郁相和維持期治療與指南中不一致率分別為 11.1%、50.2%和 35.6%[16~18];其次遺傳因素可能對雙相障礙的復發起決定性作用,方貽儒等[19]認為,目前研究顯示盡管環境因素對雙相情感障礙的發病有一定影響,但遺傳因素可能對雙相情感障礙的發病起決定作用。雙相障礙遺傳度高達85.0%,而由于諸多因素的限制,目前有關雙相障礙的遺傳研究,很多結果都不具有重復性,結論的可靠性也就值得商討[14];再次本研究樣本量偏小,也可能影響結果的準確性。
本研究的不足之處在于研究樣本局限,考慮日常臨床工作任務繁重、人力資源成本、研究可行性等因素,未能設計多中心的隨訪研究。本研究的創新之處在于首次把隨訪3年內雙相障礙的發病總時間、規律服藥持續總時間(本研究中分別以“總發病時間”,“服藥持續期”簡稱之)作為主要觀察指標,能直接反映患者社會功能的損害時限,間接反映疾病負擔。下一步有望擴大樣本量和隨訪時間,涉及多中心、納入全部雙相障礙患者,納入更多疾病資料,如服藥種類及情況、出院時患者自知力的恢復等做更系統的分析研究,進一步探討雙相障礙患者的預后及影響因素,為雙相障礙的臨床治療提供證據支持。

