綜合護理在老年下肢骨折患者護理中的應用價值分析
張婷婷,郭建平
(北華大學附屬醫院骨外二科,吉林吉林 132011)
臨床骨科多發性創傷性疾病類型中,下肢骨折占較高比例。特別是老年人,因有骨質疏松合并,故有更高的發生下肢骨折的概率。但因此群體患者多伴有基礎疾病,加之術后長期臥床,極易誘導深靜脈血栓等多種并發癥發生,對護理質量有更高要求[1]。綜合護理從患者臨床實際情況出發,旨在為其提供全面、周到的護理照護,以縮短患者康復進程,保障臨床安全[2]。該次研究以2016年1月—2018年1月為時間范圍,針對所選老年下肢骨折病例,重視綜合護理干預的實施,取得了理想成效,現總結結果如下。
1 資料與方法
1.1 一般資料
選取老年下肢骨折患者60例,均為該院骨科收治。隨機分組觀察組30例,男23例,女7例,年齡61~80歲,平均年齡(65.9±2.4)歲;股骨頸骨折 12 例,脛腓骨骨折7例,股骨干骨折8例,其他3例。對照組30例,男 19例,女 11例,年齡 60~79歲,平均年齡(65.7±2.2)歲;股骨頸骨折11例,脛腓骨骨折9例,股骨頸骨折8例,其他2例。患者均自愿對該次實驗知情同意書自愿簽署,排除其他骨折疾病、機體重要臟器合并嚴重功能不全者,組間自然信息可比,差異無統計學意義(P>0.05)。
1.2 方法
對照組應用臨床骨科常規護理模式,包括術前健康宣教、對癥照護等。觀察組應用綜合護理干預方案,包括如下內容。
1.2.1 術前評估 對下肢骨折具體部位、出血量、疼痛及損傷程度等予以細致評估,就骨折遠端毛細血管充盈情況、皮膚溫度、顏色等密切觀察。耐心對病史詢問,就心理需求、性格特征、家庭情況等進行掌握,以為個性、多元化護理方案的制定提供參考依據。對患者知曉下肢骨折醫護知識情況加以了解,評測其主動康復意識及能力,以方便適時鼓勵和安慰,提高主觀能動性。
1.2.2 個體化宣教 依據術前評估結果,就個性化教育方案予以制定,內容包括下肢骨折特征、病理狀況、手術方式、家屬協助護理要點、快速康復方案、護理措施等。通過個性化、靈活的方式,如病友康復會、一對一宣教、健康手冊、集體授課等,以使患者及家屬知曉相關知識,增強遵醫依從。
1.2.3 病情干預 (1)骨折干預:在手術開始前,對骨折部位予以有效制動,防止出現移位現象。(2)治療干預:遵醫行輸液治療,對體溫變化情況密切觀察,以防肢體出現畸型愈拿情況。(3)功能鍛煉:充分利用快速康復理念,實施早期功能鍛煉,如擴胸運動、下肢肌肉收縮運動、關節主動和被動運動等,經口頭示范和指導,以增強鍛煉效果。待大腿、肛周皮膚知覺恢復后,行膀胱功能訓練,導尿管需盡早拔除。
1.2.4 心理干預 了解老年患者心理特征,人際交往情況、興趣愛好等,個體化予以疏導,以使不良情況緩解。可通過聽音樂、聊天等形式,以使注意力分散,緩解機體不適,使心理狀況有效改善。
1.2.5 疼痛干預 若僅為輕度疼痛,通常可不做特殊處理,可通過轉移注意力等方式予以緩解。若為中度疼痛,可采取抬高肢體、熱敷、按摩等方式,以發揮緩解疼痛作用,依據需要,取鎮痛藥物應用;若為重度疼痛,除用藥外,可與其他輔助鎮痛措施結合實施[3-4]。
1.2.6 生活干預 就科學飲食、充分攝入營養的重要性向患者講解,如可使機體抵抗力增強,對早期康復加以促進等。飲食以含優質蛋白、高鈣、粗纖維食物為主,在增強營養的同時,預防便秘。完善生活設施配備,如電視、微波爐、冰箱等。衛生間設有扶手,以方便站起。
1.2.7 并發癥護理 壓瘡、血栓、感染為老年患者在術后臥床期間的常見并發癥,需協助對體位予以適時變換[5-6]。每日做好骶尾部、足跟等皮膚軟組織受壓情況檢查,對于年齡較大、身體條件較差者,可取氣墊床應用。定期對下肢周徑測量,并對患者雙下肢皮膚溫度、顏色觀察,以防下肢靜脈血栓形成[7[。
1.3 觀察指標
(1)對比兩組手術康復情況,即術后離床活動時間、導尿管留置時間、平均住院天數;(2)對比兩組運動功能干預前后改善情況,即應用運動功能評估量表(Fugl-Mcyer)予以評估,總分34分,所獲分值越高,功能恢復情況越佳;(3)對比兩組生活能力在干預前后改善情況,即應用ADL量表予以評估,總分100分,所獲分值越高,恢復情況越佳;(4)對比兩組深靜脈血栓形成率。
1.4 統計方法
涉及數據采用SPSS 17.0統計學軟件評估,計量資料康復情況、運動功能評分、生活能力評分采用(±s)表示,行t檢驗,計數資料深靜脈血栓形成率采用百分率表示,行χ2檢驗,P<0.05差異有統計學意義。
2 結果
2.1 手術康復情況
觀察組術后離床活動時間、導尿管留置時間、平均住院天數均少于對照組,差異有統計學意義(P<0.05)。 見表1。
表1 兩組手術康復情況對比(±s)

表1 兩組手術康復情況對比(±s)
注:*與對照組比較(P<0.05)。
組別離床活動時間(d)導尿管留置時間(h) 平均住院天數(d)觀察組(n=3 0)對照組(n=3 0)(3.4±1.2)*4.6±1.3(1 6.3±4.5)*1 9.9±4.2(8.7±1.6)*1 1.8±2.8
2.2 運動功能評分
兩組干預前,Fugl-Mcyer量表評分差異無統計學意義(P>0.05),干預后均高于干預前,且觀察組評分水平高于對照組,差異有統計學意義(P<0.05)。見表2。
表2 運動功能評分對比[(±s),分]
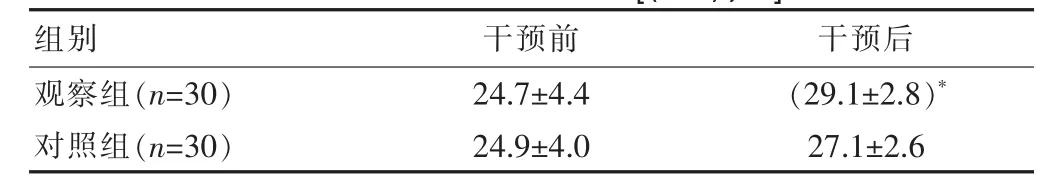
表2 運動功能評分對比[(±s),分]
注:*與對照組比較P<0.05。
組別干預前 干預后觀察組(n=3 0)對照組(n=3 0)2 4.7±4.4 2 4.9±4.0(2 9.1±2.8)*2 7.1±2.6
2.3 日常生活活動能力評分
兩組干預前,ADL量表評分差異無統計學意義(P>0.05),干預后均高于干預前,且觀察組評分水平高于對照組,差異有統計學意義(P<0.05)。見表3。
表3 日常生活活動能力評分對比[(±s),分]

表3 日常生活活動能力評分對比[(±s),分]
注:*與對照組比較P<0.05。
組別干預前 干預后觀察組(n=3 0)對照組(n=3 0)6 0.1±5.4 6 0.5±4.9(8 2.8±5.7)*7 7.4±6.4
2.4 下肢深靜脈血栓形成
觀察組下肢深靜脈血栓形成1例,占3.3%;對照組6例,占20.0%,對比差異有統計學意義(P<0.05)。
3 討論
針對老年下肢骨折患者,重視綜合護理干預的實施,在改善預后方面意義顯著。首先,在術前對患者病情狀況全面評估及掌握,并了解其認知狀況,便于護理方案更為個體化制定;個性化宣教,與患者實際需求符合,可使其主動康復意識得以強化,培養快速康復理念;病情干預,通過功能康復訓練等,可加速骨折愈合;疼痛干預,可明顯減輕疼痛引發的不適;心理干預,可保持良好心境;生活干預,可改善機體營養狀況;并發癥干預,可進一步保障患者臨床安全,降低下肢深靜脈血栓形成等不良事件風險[8]。結合該次研究結果示,觀察組術后離床活動時間、導尿管留置時間、平均住院天數均少于對照組,差異有統計學意義(P<0.05)。兩組干預前,Fugl-Mcyer量表評分差異無統計學意義(P>0.05),干預后均高于干預前,且觀察組評分水平高于對照組,差異有統計學意義(P<0.05)。兩組干預前,ADL量表評分差異無統計學意義 (P>0.05),干預后均高于干預前,且觀察組評分水平高于對照組,差異有統計學意義(P<0.05)。觀察組下肢深靜脈血栓形成1例,占3.3%;對照組6例,占20.0%,對比差異有統計學意義(P<0.05)。
綜上所述,針對臨床收治的老年下肢骨折患者,重視綜合護理干預的實施,可縮短康復時間,促進下肢運動工能恢復,提高日常生活活動能力,保障臨床安全。

