兒童重癥肺炎支原體肺炎臨床特征及耐藥基因突變研究
陸 燕,吳 鳴,章愛蓮,駱秋龍,王 瓊
(嘉興市第二醫(yī)院,浙江 嘉興 314000)
肺炎支原體(Mycoplasma Pneumoniae,MP)是引起兒童時期肺炎常見的病原體之一[1]。隨著大環(huán)內(nèi)酯類藥物的廣泛應(yīng)用,對大環(huán)內(nèi)酯類藥物耐藥基因突變MP所致兒童肺炎的臨床表現(xiàn)及其治療等問題越來越引起關(guān)注。本研究對我院重癥肺炎支原體肺炎(Severe Mycoplasma Pneumoniae Pneumonia,SMPP)患兒及非SMPP患兒的MP耐藥基因突變狀況進行檢測并分析其臨床特征,以提高對MP耐藥基因突變以及兒童SMPP的認(rèn)識,現(xiàn)報道如下。
1 對象與方法
1.1 研究對象
2016年1月至2017年2月在我院兒科住院診斷為肺炎支原體肺炎(Mycoplasma Pneumoniae Pneumonia,MPP)的患兒103例,排除原有先天性心臟病、免疫功能缺陷、遺傳代謝性疾病、先天性肺支氣管疾病、營養(yǎng)不良及年齡<1月者,按臨床表現(xiàn)分為SMPP組31例與非SMPP組72例。
1.2 診斷標(biāo)準(zhǔn)
1.2.1 MPP診斷標(biāo)準(zhǔn)[2]:(1)臨床上有肺炎的表現(xiàn)和(或)影像學(xué)改變;(2)血清單次MP抗體滴度≥1:160,或恢復(fù)期和急性期MP抗體滴度呈4倍或4倍以上增高或減低。
1.2.2 SMPP診斷標(biāo)準(zhǔn)[3]:符合下列標(biāo)準(zhǔn)中前3條中的任意2 條和(或)后2條中任意1 條。在確診MPP基礎(chǔ)上出現(xiàn):(1)明顯氣促或心動過速、三凹征及發(fā)紺等;(2)應(yīng)用大環(huán)內(nèi)酯類藥物1周以上無效, 或持續(xù)發(fā)熱時間超過10 天;(3)胸部影像學(xué)表現(xiàn)為大片狀致密影,占據(jù)一個肺段或肺葉以上范圍;(4)出現(xiàn)胸腔積液、肺不張或肺膿腫等肺內(nèi)并發(fā)癥;(5)出現(xiàn)嚴(yán)重低氧血癥或合并其他系統(tǒng)嚴(yán)重?fù)p害。
1.3 研究方法
患兒入院后用無菌棉簽拭抹咽后壁和兩側(cè)扁桃體部位,采樣后將拭子放入采樣管中密封。由杭州美聯(lián)生物科技有限公司采用實時熒光定量PCR的方法檢測標(biāo)本中MP對大環(huán)內(nèi)酯類藥物常見耐藥基因突變位點(A2063G和A2064G)的點突變,根據(jù)MP23S rRNAV區(qū)2063、2064位點兩側(cè)設(shè)計PCR引物,按標(biāo)準(zhǔn)操作規(guī)程進行擴增,并對擴增產(chǎn)物進行電泳并測序,試劑盒來源為江蘇默樂生物科技有限公司,檢測儀器為ABI7500實時熒光定量PCR儀,測序結(jié)果分析運用DNAMAN軟件,檢測到A2063G和A2064G的點突變即為耐藥基因檢測陽性。同時檢測患兒血常規(guī)、C反應(yīng)蛋白、血生化、MP抗體、痰培養(yǎng)、免疫球蛋白E、胸片等。
1.4 統(tǒng)計學(xué)處理
數(shù)據(jù)分析采用SPSS17.0統(tǒng)計學(xué)軟件,P<0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1 2組患兒臨床特征比較
MPP 患兒按診斷標(biāo)準(zhǔn)分為SMPP組31例與非SMPP組72例,SMPP組年齡較大,發(fā)熱時間及住院天數(shù)長,CRP更高,胸腔積液、肺不張發(fā)生率高,肺外并發(fā)癥更多見;2組患兒經(jīng)治療均好轉(zhuǎn)或治愈出院,但SMPP組更多患兒需使用激素或丙種球蛋白治療,差異有統(tǒng)計學(xué)意義(P<0.05)。見表1。
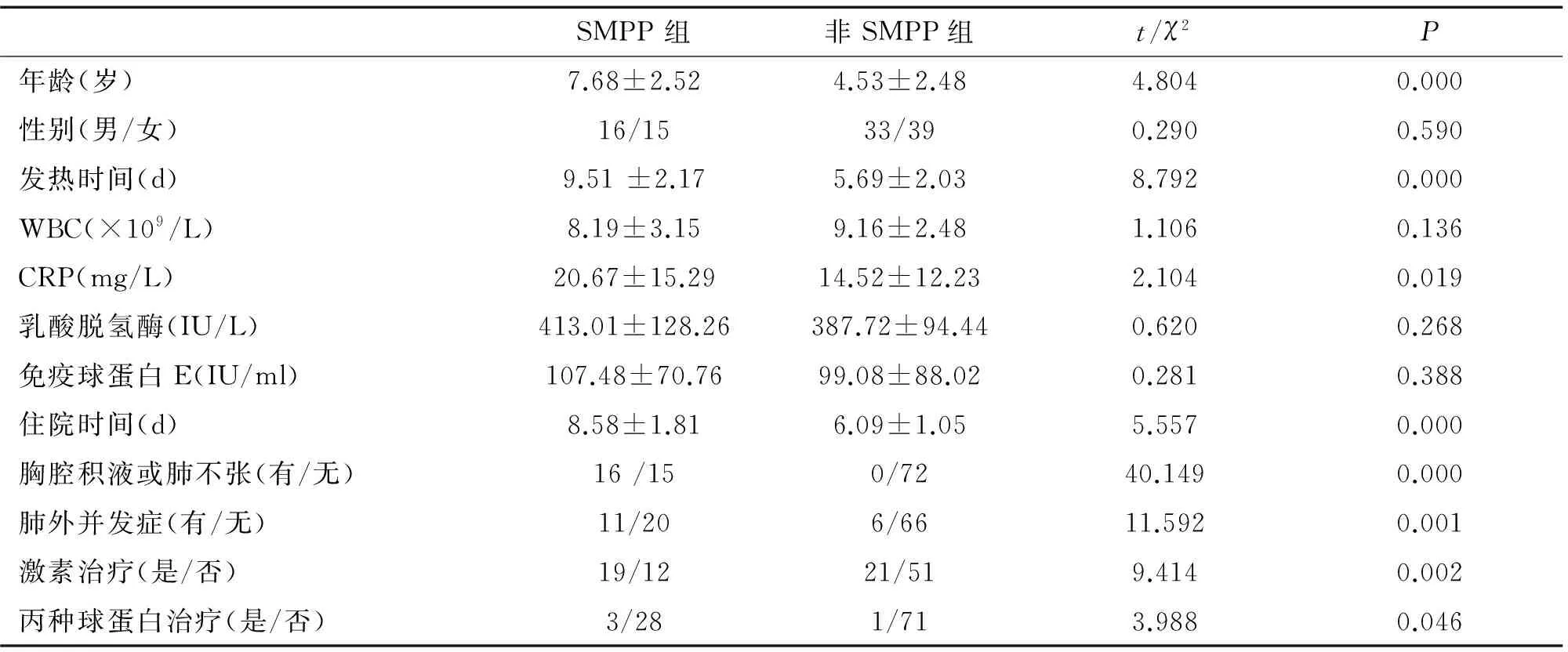
表1 SMPP組與非SMPP組臨床特征比較
2.2 2組患兒耐藥基因檢測結(jié)果
103例患兒咽拭子標(biāo)本耐藥基因陽性49例,陽性率47.57%,其中SMPP組22例,陽性率為70.97%,非SMPP組27例,陽性率為37.50%,2組患兒咽拭子樣本耐藥基因的陽性率經(jīng)卡方檢驗,χ2=9.732,P=0.002,差異有統(tǒng)計學(xué)意義,表明SMPP組陽性率高于非SMPP組。
3 討論
SMPP病情較普通MPP進展迅速,可短時間進展為胸腔積液、肺不張等,部分可導(dǎo)致壞死性肺炎及閉塞性支氣管炎,甚至引發(fā)呼吸衰竭及全身炎癥反應(yīng)綜合征,SMPP肺外并發(fā)癥也較常見,可累及任一器官和組織如血液系統(tǒng)、皮膚、胃腸道、關(guān)節(jié)、心血管系統(tǒng)、中樞神經(jīng)系統(tǒng)等[4]。本研究中SMPP組及非SMPP組臨床特征相比較,發(fā)熱時間及住院天數(shù)長,胸腔積液、肺不張發(fā)生率高,肺外并發(fā)癥更多見,與文獻報道相符合,SMPP組C反應(yīng)蛋白水平明顯升高,提示組織炎癥性損害明顯。SMPP年長兒多見,常表現(xiàn)為發(fā)熱時間長、咳嗽劇烈、呼吸困難等,胸部影像學(xué)呈進行性加重,表現(xiàn)為肺部病灶范圍擴大、胸腔積液、肺不張,甚至表現(xiàn)為壞死性肺炎和肺膿腫。本研究也顯示SMPP組與非SMPP組相比患兒年齡較大,可能是由于年長兒的免疫功能相對較完善,故發(fā)生MPP時免疫介導(dǎo)的肺損傷更嚴(yán)重。
MP對大環(huán)內(nèi)酯類藥物耐藥基因突變的報道逐漸增多,目前對于大環(huán)內(nèi)酯類抗生素耐藥機制的研究主要集中在核糖體50S亞基的23SrRNA V區(qū)中心環(huán)的點突變,其中最為常見的點突變是A2063G,其次為A2064G。以往肺炎支原體耐藥的檢測采用基因測序法和MIC測定,但均存在工作量大和費時等問題,無法在臨床工作中大量開展。實時熒光定量PCR聯(lián)合了PCR和熒光探針技術(shù),擴增和檢測同時進行,敏感性及特異性高,逐漸成為臨床實驗室診斷MP感染的主要方法之一[5]。我們的研究采用實時熒光定量PCR檢測肺炎支原體對大環(huán)內(nèi)酯類藥物常見耐藥基因突變位點,檢測不受病程及患兒免疫功能的影響,適合于疾病早期或年幼、免疫功能低下患兒的檢查。本組研究表明,SMPP組耐藥基因陽性率高于非SMPP組,提示肺炎支原體對大環(huán)內(nèi)酯類藥物耐藥基因突變是SMPP的危險因素,對耐藥基因突變進行檢測有助于提高臨床醫(yī)生對SMPP的認(rèn)識,為臨床合理用藥、完善SMPP患兒的診治提供科學(xué)依據(jù),值得在臨床推廣應(yīng)用。
[1]Jain S,Williams DJ,Arnold SR,et a1.Community-acquired pneumoniarequiring hospitalization among U.S.children[J].N Engl J Med,2015,372(9):835—845.
[2]中華醫(yī)學(xué)會兒科學(xué)分會呼吸學(xué)組,《中華實用兒科臨床雜志》編輯委員會.兒童肺炎支原體肺炎診治專家共識(2015年版) [J].中華實用兒科臨床雜志,2015,30(17):1304-1308.
[3]俞珍惜,劉秀云,江載芳,等. 兒童重癥肺炎支原體肺炎急性期的相關(guān)因素分析[J]. 實用兒科臨床雜志,2011,26(4) :246-249.
[4]Vervloet LA,Marguet C,Canmargos PA.Infection by Mycoplasma pneumoniae and its importance as an etiological agent in childhood community-acquired pneumonias [J].Braz J Infect Dis,2007,11(5):507-515.
[5]Wolff BJ,Thacker WI,Schwartz SB.et a1.Detection ofmacrolide resistance in Mycoplasma pneumoniae by real-timePCR and high-resolution melt analysis[J].AntimicrobAgentsChemother,2008,52(10):3542—3549.

