不同手術方式治療直腸癌對患者術后免疫功能及感染癥狀的改善作用評價
(成都市溫江區人民醫院普外科 四川 成都610000)
梁啟飛 尹小彬 陳劍鋒 王波(通訊作者)
直腸癌是目前臨床上發病率較高的腸道惡性腫瘤疾病,而造成患者發病的因素包括蛋白質、動物脂肪攝入過多,食物纖維攝入較少等,早期直腸癌的發病癥狀不明顯,因此發現過晚,治療不及時等,都會導致患者死亡。所以,選擇科學有效的治療措施,對于改善患者生存質量有重要意義。部分臨床研究認為,手術治療方式的選擇不僅會影響患者術后感染發生率,還會影響患者免疫功能的改善[2]。為明確不同手術治療對患者的免疫功能及感染癥狀的影響,本研究選取78例直腸癌患者,給予不同手術治療,觀察患者術后各項觀察指標的變化,探討適合在臨床上推廣的有效治療方案。
1.資料和方法
1.1 臨床資料
選取2015年1月—2017年1月入院進行手術治療的78例直腸癌患者,隨機將其分為A、B組(n=39)。A組:男23例,女16例,年齡53~76(64.7±4.3)歲;低分化腺癌7例,中分化腺癌20例,高分化腺癌12例;B組:男25例,女14例,年齡55~77(65.1±4.2)歲;低分化腺癌6例,中分化腺癌20例,高分化腺癌13例。研究納入對象均經臨床確診為直腸癌,且所有患者都符合相關的醫學倫理要求,并簽有知情同意書。排除患有精神疾病、存在嚴重的身體臟器功能障礙疾病的患者。
1.2 方法
A組采用傳統開腹手術治療,全麻后取截石位。在患者腹部正中行手術切口,逐層打開患者腹腔,明確直腸周圍病變部位與腫瘤浸潤狀況,是否存在淋巴轉移。對各結締組織、腸系膜進行鈍性分離和切除,沖洗消毒后再縫合手術切口。B組采用腹腔鏡下直腸癌根治術,取膀胱截石位,采用氣管插管全麻處理。在患者腹直肌兩側外緣行弧形切口,植入操作器械,使用超聲刀切斷左側結腸腹膜,斷離腸系膜動、靜脈,逐層分離直腸系膜臟、壁層,游離直腸后,根據肛門與腫瘤的間距,確定直腸遠端預切緣。采用滅菌蒸餾水清潔遠側腸道,使用腹腔內線切割吻合器離斷腸腔,擴大髂棘穿刺孔,置入保護套,在乙狀結腸區域距腫瘤10cm左右處離斷腸管,利用保護套取出瘤體,徹底清除腫瘤周圍區域的淋巴結。收緊荷包,再建人工氣腹后,進行結腸—肛管吻合,并在吻合切口處引流置管。
1.3 觀察指標
觀察并記錄兩組患者治療前后的IgA、IgG、IgM、IL-6、TNF-α、CRP水平。
1.4 統計學分析
采用SPSS22.0處理數據,計數與計量數據用(n,%)和(±s)表示,分別用χ2和t檢驗,P<0.05為差異有統計學意義。
2.結果
2.1 兩組患者治療前后免疫功能指標對比
兩組患者治療前各項免疫球蛋白水平比較無明顯差異(P>0.05),術后兩組的免疫球蛋白水平均低于治療前,且A組明顯低于B組,差異有統計學意義(P<0.05),如表1。
表1 兩組患者治療前后的免疫功能指標比較(n,±s)

表1 兩組患者治療前后的免疫功能指標比較(n,±s)
IgA(U/ml) 術前153.5±26.2154.7±28.5>0.05術后132.1±28.3153.8±28.9<0.05 IgG(U/ml) 術前134.6±22.6135.1±23.4>0.05術后116.1±24.5129.4±24.8<0.05 IgM(U/ml) 術前174.6±26.5175.3±25.5>0.05術后133.4±27.2161.9±25.3<0.05
2.2 兩組患者手術前后炎癥因子水平比較
兩組術前的炎癥因子水平對比差異不明顯(P>0.05),術后1天及1周的炎癥因子水平都明顯高于術前,B組除TNF-α水平高于A組外,其他炎癥因子水平均明顯低于A組,差異有統計學意義(P<0.05),如表2。
表2 兩組患者手術前后的炎癥因子水平對比(n,±s)
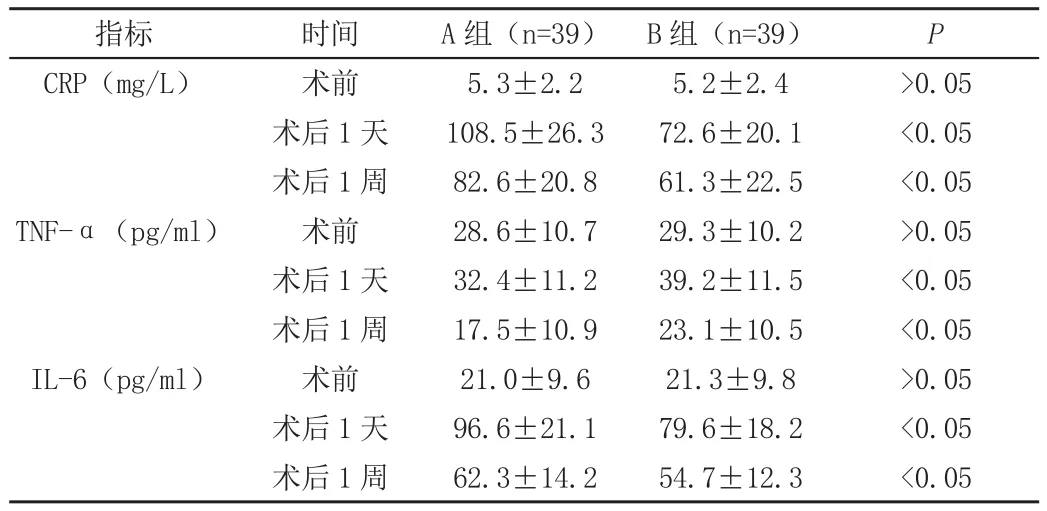
表2 兩組患者手術前后的炎癥因子水平對比(n,±s)
CRP(mg/L) 術前5.3±2.25.2±2.4>0.05術后1天108.5±26.372.6±20.1<0.05術后1周82.6±20.861.3±22.5<0.05 TNF-α(pg/ml) 術前28.6±10.729.3±10.2>0.05術后1天32.4±11.239.2±11.5<0.05術后1周17.5±10.923.1±10.5<0.05 IL-6(pg/ml) 術前21.0±9.621.3±9.8>0.05術后1天96.6±21.179.6±18.2<0.05術后1周62.3±14.254.7±12.3<0.05
3.討論
直腸癌作為腸胃惡性腫瘤疾病中常見高發病,不僅會影響患者的日常生活質量,還會危及患者的生命健康。目前,常用的治療方式為手術治療,而外科手術又極易損傷患者的身體,導致患者出現各種應激反應,引起免疫抑制,不利于患者術后身體恢復[3]。腹腔鏡手術作為廣泛應用于臨床治療的微創手術,將其用于治療直腸癌,不僅創傷小,出血量少,且不易造成術后感染,逐漸取代了傳統的開腹手術[4]。
本研究以直腸癌患者為研究對象,通過給予患者不同的手術治療,結果顯示B組術后的免疫球蛋白水平明顯高于A組,說明腹腔鏡手術對患者的免疫球蛋白影響較小,對其免疫功能造成的損傷較輕,有利于促進患者術后的恢復。另外,此次研究結果顯示術后1天及1周,B組患者除TNF-α水平比A組高,其余炎性因子水平均明顯低于A組,主要原因為患者的炎癥因子(IL-6、TNF-α、CRP)水平在一段時間內的上升,可起到抵抗感染的作用,但持續性升高,會損傷患者的身體臟器,加大患者感染率[5]。
綜上,直腸癌患者采用腹腔鏡手術治療,能減輕患者應激反應,減少炎癥因子的分泌,降低患者術后感染率,利于患者術后免疫功能的恢復。
】
[1]曾志良.腹腔鏡直腸癌手術與傳統開腹直腸癌手術的臨床療效對比分析[J].當代醫學,2013,19(22):25-26.
[2]周冰.不同手術方式對直腸癌患者術后感染病原菌種類及免疫功能的影響[J].河南醫學研究,2016,25(11):1983-1984.
[3]李松偉.腹腔鏡與傳統開腹手術對結直腸癌患者術后免疫功能及生理反應的影響[J].河南外科學雜志,2017,23(01):27-28.
[4]江志遠,鐘武,高楓,曹云飛.腹腔鏡與傳統開腹手術治療老年直腸癌患者的臨床療效對比[J].腹腔鏡外科雜志,2014,19(12):905-908.
[5]劉晶晶,劉瑩瑩,段樂樂,陳樹,胡翰佳.不同手術方式對直腸癌患者感染與免疫功能的影響分析[J].中華醫院感染學雜志,2016,26(11):2556-2558.

