根除幽門螺旋桿菌治療對功能性消化不良的影響
王珂,崔云
(1.河南省職工醫院消化內科,河南 鄭州 450022;2.上海交通大學醫學院附屬仁濟醫院消化內科,上海 200001)
功能性消化不良(FD)以持續或反復發作的餐后腹部不適、早飽、上腹痛、上腹部燒灼感等癥狀為主要表現,排除可解釋這些癥狀的器質性、全身性及代謝性疾病,病程超過6個月,且近3個月癥狀持續存在[1]。在我國幽門螺旋桿菌(Hp)感染的患病率為40%~60%,而在Hp感染患者中FD的患病率高達65%[2]。如果Hp相關性胃炎是引起不適的原因,那么根除Hp治療胃炎能改善FD患者的癥狀使患者獲益。本研究旨觀察河南地區患者在根除Hp治療后對FD臨床癥狀的影響。
1 資料與方法
1.1 一般資料
選取2013年9月-2015年9月在我院就診的經胃鏡檢查有FD癥狀的患者160例,均符合羅馬Ⅲ[2]診斷標準。納入標準:起源于胃十二指腸的癥狀,包括餐后腹脹、早飽、上腹痛、上腹部燒灼感中的1項或多項;至少6個月出現癥狀,且近3月病情活動,沒有可解釋上述癥狀的功能性疾病;治療前通過呼氣檢驗Hp陽性的患者。排除標準:患有嚴重心腦疾病的患者,未成年人和孕婦,近2周內服用過H2受體拮抗劑、質子泵抑制劑或促胃動力藥,近1月服用過抗菌藥。按隨機數字表法分為試驗組和對照組,各80例。所有研究對象均簽署知情同意書。
1.2 方法
1.2.1 Hp檢測方法 胃鏡檢查:禁食12 h后行胃鏡檢查排除胃部器質性病變,并取胃黏膜活組織進行Hp檢查。13C-UBT檢測:空腹或禁食2 h以上,使用13C-UBT對收集到的氣體進行檢驗,A值≥4.0為Hp陽性。兩者均陽性確診為Hp感染。
1.2.2 治療方法 試驗組采用四聯療法抗Hp治療:奧美拉唑40 mg,bid;克拉霉素分散片500 mg,bid,阿莫西林膠囊1 g,bid;枸櫞酸鉍鉀膠囊110 mg,tid;對照組給予奧美拉唑40 mg,qd。療程均為10 d,均根據情況給予促胃動力藥。
1.3 療效判斷
根據患者的癥狀,在治療前及治療停藥后1個月、6個月、12個月進行癥狀評分,采用5級評分法,將患者4個主要癥狀:上腹痛、上腹燒灼感、餐后飽脹和早飽,按嚴重程度評分,即無癥狀計0分;癥狀輕,尚可忍受計1分;中度,影響正常生活計2分;偏重,介于中重度之間計3分;嚴重,無法日常生活計4分。
癥狀改善率(%)=(治療前癥狀積分--治療后癥狀積分)/治療前癥狀積分×100%。
治愈、顯效和無效的癥狀改善率分別為≥75%,≥50%和<50%。
治療總有效率=(治愈例數+顯效例數)/總例數×100%。
所有患者于治療結束后1個月、6個月、12個月進行隨訪。
1.4 統計學方法
采用SPSS 13.0統計軟件分析數據,計量資料以“±s”表示,采用t檢驗,計數資料以百分數(%)表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 隨訪情況
截至隨訪結束,共失訪20例,最后入選試驗組患者68例,男23例,女45例;入選對照組72例,男28例,女44例。所有入選患者年齡、性別、是否吸煙、癥狀的嚴重程度、患病時間以及癥狀類型的比較,均無統計學差異(P>0.05)。
2.2 兩組Hp根除率比較
治療結束后1個月、6個月、12個月進行13C-UBT檢測,試驗組Hp根除率高于與對照組,兩組比較有統計學差異(P<0.05)。見表1。
2
.3 兩組治療前后癥狀積分情況比較
治療前兩組的癥狀積分無統計學差異(P>0.05),治療后1個月、6個月、12個月試驗組癥狀積分顯著低于對照組,差異有統計學意義(P<0.05)。見表2。
2.4 根除Hp治療后FD患者療效比較
治療結束后1個月、6個月、12個月,兩組有效率比較差異均有統計學意義(P<0.05)。見表3。
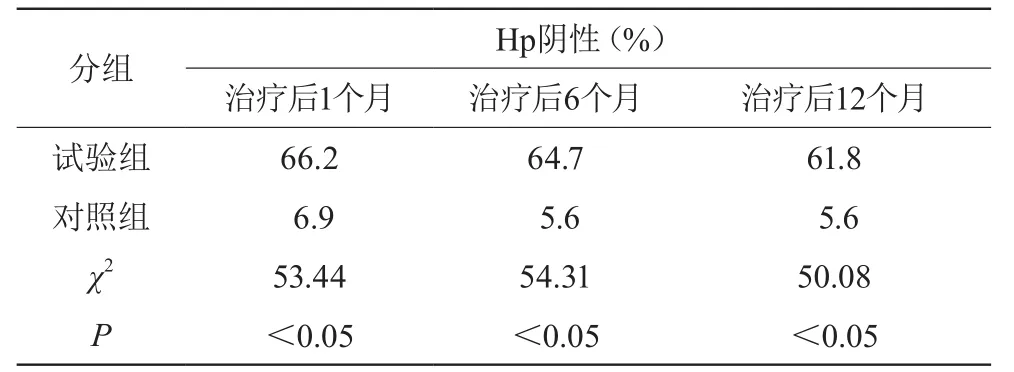
表1 兩組Hp根除率比較
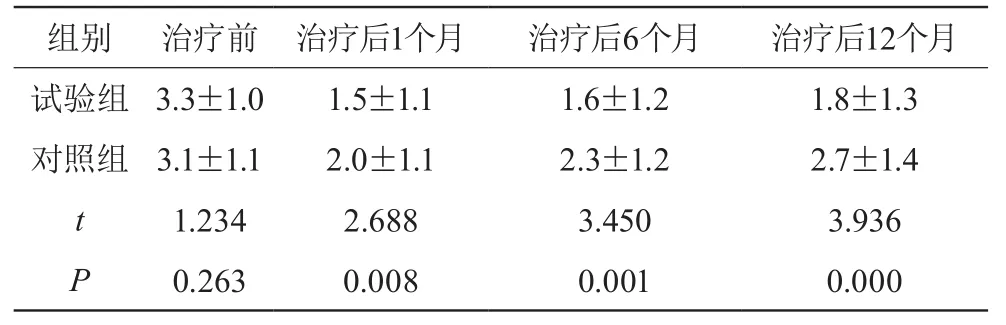
表2 兩組治療前后癥狀積分情況比較

表3 根除Hp治療后FD患者療效比較
3 討論
研究已經確認Hp與慢性胃炎、消化性潰瘍和胃癌的發生密切相關,但Hp與FD的關系仍然存在爭議。在歐美地區,大量的研究和Meta分析顯示根除Hp治療后患者消化不良癥狀較以前有所改善[3],但部分研究卻發現根除Hp治療1年后患者癥狀無明顯緩解[4],因此根除Hp治療能否消除FD的不良癥狀目前仍存在爭議。研究表明,Hp導致FD癥狀變化的機理主要有胃酸分泌異常、胃腸動力、內臟高敏性和基因遺傳因素等[5-6]。
本研究立足于河南地區FD患者,篩選FD患者中Hp陽性納入實驗,觀察根除Hp治療對FD患者臨床癥狀的影響。選用標準四聯療法抗Hp治療10 d,于治療結束后1個月、6個月、12個月復查13C-UBT,根除率均>60%,與對照組比較差異具有統計學意義,說明根除Hp效果明顯。3次隨訪發現,試驗組FD患者癥狀緩解及根除Hp治療后其總有效率明顯高于對照組,說明在本研究中對Hp陽性的FD患者進行抗Hp治療對其癥狀的緩解是有效的,這和孫建[7]的報道相一致。
綜上,相關研究顯示Hp通過各種途徑引起或加重FD患者的不適癥狀[8-9],但具體的機制有待進一步研究,根除Hp治療能有效地緩解FD患者的不適癥狀。
參考文獻
[1] Tack J, Talley NJ, Camilleri M, et al. Functional gastroduodenal disorders[J]. Gastroenterology, 2006,130(5):1466-1479.
[2] 羅馬委員會.功能性胃腸病羅馬Ⅲ診斷標準[J].胃腸病學,2006,11(12):761-765.
[3] Sanders MK, Peura DA. Helicobacter pylori-Associated Diseases[J]. Curr Gastroenterol Rep,2002,4(6):448-454.
[4] Moayyedi P, Soo S, Deeks J, et al. Eradication of Helicobacter pylori for non-ulcer dyspepsia[J]. Cochrane Database Syst Rev 2011, (1): CD002096.
[5] 綦鵬.幽門螺旋桿菌感染對功能性消化不良患者不適癥狀影響的研究[D].大連醫科大學,2013.
[6] 何美蓉,宋于剛,何春容.胃腸激素與功能性消化不良患者胃腸動力障礙的關系[J].解放軍醫學雜志,2003,28(10):924-925.
[7] 孫建,李雯.幽門螺旋桿菌感染與功能性消化不良關系的相關研究[J]. 重慶醫學,2009,38(2):178-179.
[8] 何平,田文廣,張小麗,等.Hp感染的功能性消化不良腹痛癥狀與P物質、降鈣素基因相關肽的關系[J].重慶醫學,2016,45(14):1906-1908.
[9] 邸巖,夏志偉,葛穎,等.功能性消化不良患者癥狀與病理生理改變的相關性[J].解放軍醫學院學報,2015,36(3):208-211,242.

