重癥監護室患者感染鮑氏不動桿菌的耐藥性及預后分析
陳景連 張木坤 簡忠艷 鄒燕子
革蘭陰性桿菌是一種醫院感染中比較常見的菌種,近年來其分離率呈現逐年增長趨勢,是醫院感染菌種中分離率提升速度最快的菌種[1,2]。其中鮑氏不動桿菌在醫院感染菌種中占較大比重,而且具備多藥耐藥特質的鮑氏不動桿菌已經逐漸發展成為醫院感染暴發的重要病原菌之一[3]。鮑氏不動桿菌的生存環境包含自然界及醫院環境,分為區域相對廣泛,存活周期相對較長,不僅能夠引發院內肺部感染,也極有可能致使患者發生泌尿系統感染、敗血癥、繼發性腦膜炎等病癥,對重癥監護病房患者的生命安全具有嚴重威脅性[4,5]。因此,相關研究人員應對鮑氏不動桿菌的耐藥性變化狀況實施監測處理,了解其耐藥性的變化趨勢并作出對應預測分析[6-9]。本次研究收集2016年7月~2017年7月期間本院接收并于重癥監護室實施診治處理的患者的痰液、血液、傷口分泌物等標本作為研究樣本,探究重癥監護室患者感染鮑氏不動桿菌的耐藥性并對其預后展開分析處理,現告如下。
1 資料與方法
1.1 一般資料 收集2016年7月~2017年7月本院接收并于重癥監護室實施診治處理的患者的痰液、血液、傷口分泌物等標本作為研究樣本。
1.2 治療方法 對收集的標本作鮑氏不動桿菌分離處理,實施藥敏試驗,探究重癥監護室患者感染鮑氏不動桿菌的耐藥性并對其預后展開分析處理。
2 結果
2.1 鮑氏不動桿菌標本來源 對收集的標本作分離處理后,獲得鮑氏不動桿菌數目共計68株,其中來源于痰液標本、血液標本、傷口分泌物標本、導管頭標本、支氣管沖洗液標本、咽拭子標本、其他類型標本對應的數目分別為48株、10、5、1、1、1、2株。見表1。
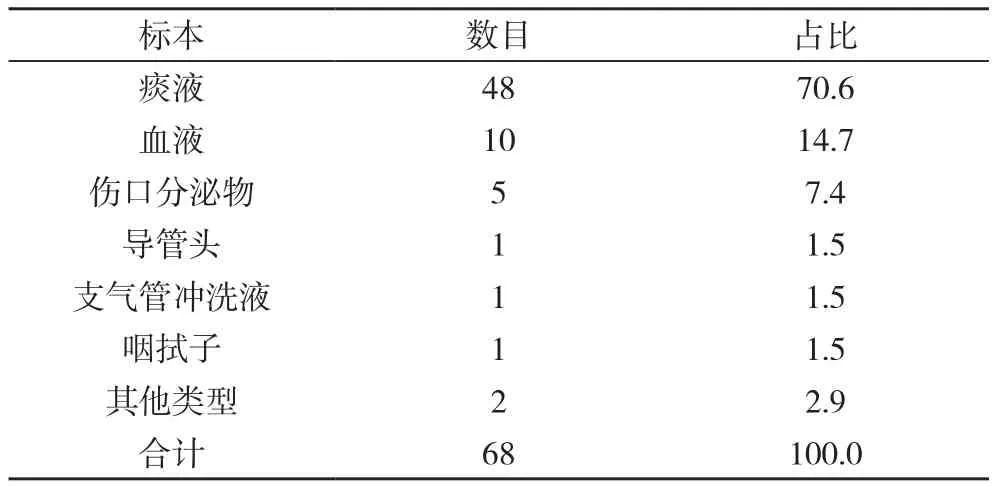
表1 鮑氏不動桿菌標本來源(株,%)
2.2 耐藥性 鮑氏不動桿菌對氨芐西林的耐藥率為79.4%,對哌拉西林鈉/他唑巴坦鈉的耐藥率為2.9%,對亞胺培南的耐藥率為5.9%,對左氧氟沙星等十三種藥物的耐藥率在52.9%~72.1%。見表2。
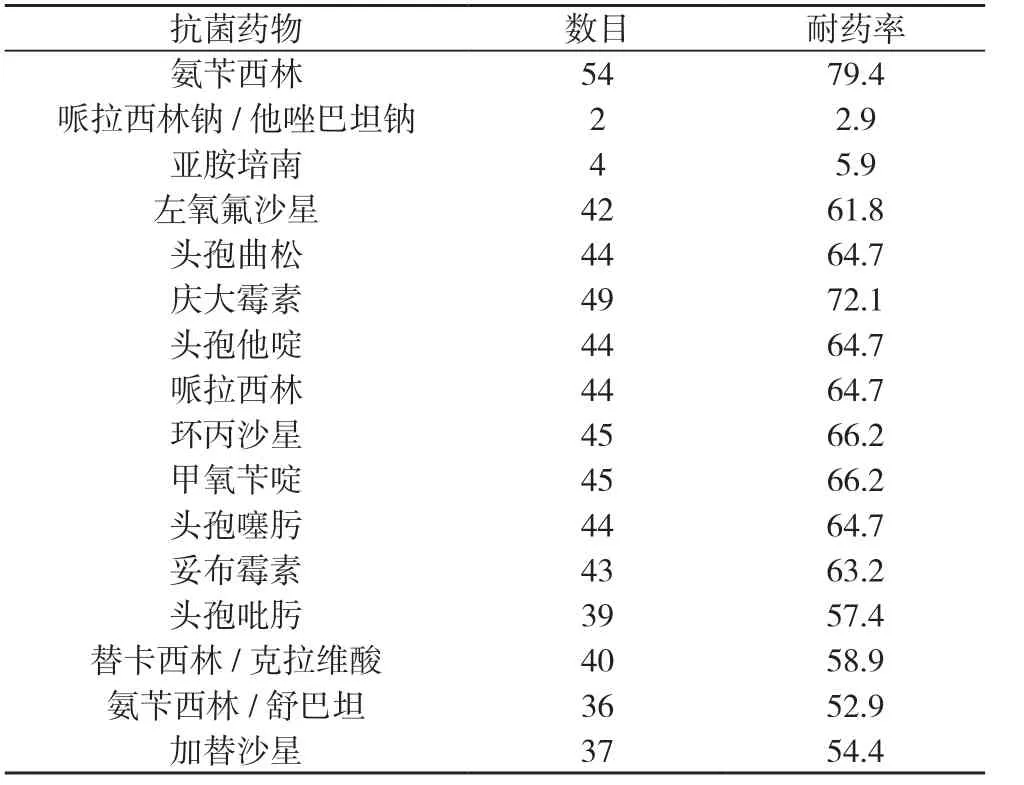
表2 耐藥性(株,%)
3 討論
鮑氏不動桿菌是一種條件致病菌,其引發的醫院感染情形具備多樣性特征,對鮑氏不動桿菌在不同臨床標本中的檢測結果展開分析,可知來自于痰液標本占比較大,表明鮑氏不動桿菌引發的感染狀況主要集中于呼吸道,與相關報道所提出的結論具備一致性[10]。鮑氏不動桿菌在重癥監護病房具備較高的分離率,這一現象可以與對患者實施不同類型的侵入性處理具有緊密關聯性,相關危險因素還包含患者免疫功能衰退、住院時間、心肺功能衰減、機械性通氣處理、留置導尿管、采取抗菌藥物實施診治處理等[11-13]。相關研究表明,鮑氏不動桿菌對抗菌藥物的抗藥性是一個相對嚴峻的問題,而且近年來鮑氏不動桿菌對抗菌藥物的抗藥性呈現逐漸增長跡象[14-16]。相關研究顯示,鮑氏不動桿菌的耐藥率相對較高,且具備相對復雜的耐藥機制,其耐藥機制以青霉素結合蛋白(PBP)變化、β-內酰胺酶形成、外排泵過度表達、外膜蛋白缺失等為主。大部分鮑氏不動桿菌對β-內酰胺類抗菌藥物產生抗藥性的作用機制主要為β-內酰胺環遭受破壞作用,破壞方式包含水解方式及非水解方式,致使抗菌藥物的活性逐漸喪失[17]。本次研究發現,對收集的標本作分離處理后,獲得鮑氏不動桿菌數目共計68株,其來源集中于痰液;鮑氏不動桿菌在哌拉西林鈉/他唑巴坦鈉的耐藥率方面表現為2.9%,是本研究中最低,因此,通常將哌拉西林鈉/他唑巴坦鈉作為鮑氏不動桿菌感染患者診治處理的首選藥物。其次為亞胺培南,鮑氏不動桿菌在亞胺培南的耐藥率方面表現僅為5.9%。不過由于近年來亞胺培南的應用量過大,鮑氏不動桿菌對亞胺培南的耐藥性不斷提升,因此,在對患者應用亞胺培南展開診治處理時,同樣需要做細菌耐藥試驗,并對藥物療效實施監測,以便實現對耐藥菌株產生的有效預防[18-20]。
綜上所述,重癥監護室患者感染鮑氏不動桿菌的耐藥狀況相對嚴峻,應提升對重癥監護室患者感染鮑氏不動桿菌的耐藥性的監控管理。
參考文獻
[1]夏金玲.重癥監護病房患發肺部感染患者的病原微生物分布及耐藥性分析.中國藥物經濟學,2017,12(9):133-136.
[2]劉珊,王晨,傅躍先,等.交通傷患兒創面鮑氏不動桿菌耐藥性及其與抗生素使用的相關性分析.中華燒傷雜志,2017,33(7):404-409.
[3]吳春蘇,汪艷,盛瑞玲,等.多藥耐藥鮑氏不動桿菌的臨床分布特點及耐藥性監測分析.中華醫院感染學雜志,2017,27(4):732-734,749.
[4]胡尚統,周格知,徐浩,等.神經外科ICU患者感染鮑氏不動桿菌的耐藥性及危險因素分析.中華醫院感染學雜志,2017,27(10):2256-2259.
[5]黃金文,劉厚明.急性腦卒中患者醫院感染鮑氏不動桿菌耐藥性探討.中國實驗診斷學,2017,21(3):429-431.
[6]張敬毅,韓偉,顧晶晶,等.替加環素對多藥耐藥鮑氏不動桿菌微生物學清除率與治療效果的分析.中華醫院感染學雜志,2017,27(11):2420-2423.
[7]張巖巖,朱婉,張靜萍,等.2013-2014年非痰標本鮑氏不動桿菌臨床分布特征及耐藥性變遷.中華醫院感染學雜志,2017,27(3):491-494.
[8]Hrenovic J,Durn G,Goicbarisic I,et al.Occurrence of an environmental Acinetobacter baumannii strain similar to a clinical isolate in paleosol from Croatia.Applied & Environmental Microbiology,2014,80(9):2860-2866.
[9]姚彬,汪涓,葉青.碳青霉烯類耐藥鮑氏不動桿菌定植與感染的危險因素分析.臨床肺科雜志,2016(2):200-202.
[10]李淑華,李東,于法明,等.頭孢哌酮/舒巴坦對鮑氏不動桿菌及肺炎克雷伯菌的體外抗菌活性研究.中華醫院感染學雜志,2017,27(7):1452-1455.
[11]羅家友,劉志聰,崔恩海,等.呼吸重癥監護室患者感染鮑氏不動桿菌的耐藥性及變遷分析.中國初級衛生保健,2012,26(2):92-93.
[12]李萍,董明駒,史莉.重癥監護病房鮑氏不動桿菌醫院感染的耐藥性監測.中華醫院感染學雜志,2010,20(7):1013-1014.
[13]江新姣.鮑氏不動桿菌醫院感染及其耐藥性變化趨勢.中華醫院感染學雜志,2008,18(2):274-275.
[14]孫各琴,曾宗躍,王柏旺,等.重癥監護病房感染患者鮑氏不動桿菌耐藥性分析.中華醫院感染學雜志,2010,20(16):2491-2493.
[15]張平安,吳沖,施金玲,等.重癥監護病房下呼吸道醫院感染鮑氏不動桿菌的耐藥性分析.中華醫院感染學雜志,2009,19(23):3275-3277.
[16]董國英,王志宏,李連弟,等.神經重癥監護病房多藥耐藥鮑氏不動桿菌醫院感染臨床對策.中華醫院感染學雜志,2009,19(21):2982-2983.
[17]盧建雄,李翊銳,邵葉.老年患者鮑氏不動桿菌感染的分布及耐藥性.中華醫院感染學雜志,2006,16(9):1067-1068.
[18]周宏,鄭偉,韓方正,等.重癥監護病房鮑氏不動桿菌感染監測及干預效果.中華醫院感染學雜志,2011,21(12):2617-2619.
[19]余良芳,李元君,劉江美.重癥監護病房鮑氏不動桿菌的分布及耐藥性分析.中華醫院感染學雜志,2011,21(16):3500-3501.
[20]蔣梅英,章向成,鄭紹同,等.2007-2010年綜合重癥監護病房鮑氏不動桿菌的分布及耐藥性分析.中華醫院感染學雜志,2011,21(20):4376-4378.

