早發(fā)型重度子癇前期期待治療與圍產(chǎn)結(jié)局的相關(guān)探討
(洛陽市第一人民醫(yī)院,河南 洛陽 471002)
妊娠期高血壓疾病(HDCP)是妊娠期危害較大并發(fā)癥之一,據(jù)相關(guān)資料[1],其患病率約為2%~7%,其中早發(fā)型重度子癇前期(Early Onset Severe PreeclampsB,EOSP)占HDCP 0.9%左右。EOSP患者全身血小管痙攣,可對腦、腎臟、心血管、胎盤等靶器官造成損傷,給母嬰帶來較大危害。目前對于劃分EOSP孕周界線存在一定爭議,但隨著圍生醫(yī)學(xué)發(fā)展,越來越多學(xué)者認(rèn)可以孕34周為界進(jìn)行劃分。本研究將EOSP定義為孕34周以前發(fā)生疾病,并選取60例EOSP患者,分析EOSP期待治療與圍產(chǎn)結(jié)局的關(guān)系。如下報(bào)告。
1 資料和方法
1.1 一般資料
選取洛陽市第一人民醫(yī)院2012年2月~2016年9月收治的60例EOSP患者,根據(jù)期待治療時(shí)間分為A 組(治療時(shí)間≤48 h,20例)、B組(治療時(shí)間為3~10 d,20例)、C組(治療時(shí)間>10 d,20例)。本研究經(jīng)醫(yī)院倫理委員會審核通過,采用軟件對比3組患者基線資料,差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。見表1。
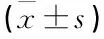
表1 兩組患者一般資料對比
1.2 方法
1.2.1 期待治療方法 三組患者均采用期待療法,A組治療時(shí)間≤48 h,B組治療時(shí)間為3~10 d,C組治療時(shí)間>10 d。囑咐患者絕對臥床,每間隔4h對孕婦進(jìn)行1次血壓測量,給予解痙降壓治療,并酌情給予抗凝、利尿、擴(kuò)容治療。三組中若患者血壓不能有效控制,每12 h肌注1次地塞米松(5 mg),共肌注4次,促胎肺成熟,及時(shí)終止妊娠。抗凝治療時(shí)每日經(jīng)皮下注射4 000U低分子量肝素,連續(xù)治療5 d。
1.2.2 期待治療過程中母嬰監(jiān)測 孕婦:每周進(jìn)行1次血常規(guī)檢測;每4 h進(jìn)行1次尿蛋白和血壓檢測;凝血功能檢測;每周進(jìn)行2次肝腎功能檢測。胎兒:每周進(jìn)行1次超聲檢查;每周進(jìn)行1次無負(fù)荷試驗(yàn);每日進(jìn)行12次胎心率檢測。
1.3 觀察指標(biāo)
三組孕產(chǎn)婦及圍生兒結(jié)局。
1.4 統(tǒng)計(jì)學(xué)方法
采用SPSS18.0統(tǒng)計(jì)學(xué)軟件進(jìn)行數(shù)據(jù)處理,計(jì)數(shù)資料用%表示、行χ2檢驗(yàn)。以P<0.05為差異具有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 比較三組孕產(chǎn)婦結(jié)局
檢驗(yàn)可知,三組孕產(chǎn)婦并發(fā)癥發(fā)生率比較差異無統(tǒng)計(jì)學(xué)意義(F>0.05)。見表2。

表2 比較三組孕產(chǎn)婦結(jié)局 例
注:三組并發(fā)癥發(fā)生率相比,F(xiàn)>0.05
2.2 比較三組圍生兒結(jié)局
檢驗(yàn)可知,A組、B組舒張期血流逆轉(zhuǎn)/消失發(fā)生率低于C組,差異具有統(tǒng)計(jì)學(xué)意義(P<0.05);B組、C組死亡、新生兒窒息發(fā)生率低于A 組,差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。見表3。

表3 比較三組圍生兒結(jié)局[n(%)]
注:1)與C組相比,P<0.05;2)與A 組相比,P<0.05
3 討論
EOSP具有以下臨床特點(diǎn):距離足月較遠(yuǎn),處理困難;發(fā)病早,病情較為嚴(yán)重;下次妊娠復(fù)發(fā)概率較大;靶器官損害嚴(yán)重且廣泛;圍生期結(jié)局差。如何在保證母嬰安全前提下合理延長孕周是臨床醫(yī)師和學(xué)者普遍關(guān)注問題之一[2,3]。
期待治療是針對妊娠期相關(guān)并發(fā)癥提出延遲分娩療法,其要求尋找母嬰雙方利益平衡點(diǎn),在保證孕婦安全情況下盡可能維持妊娠,以爭取胎兒更好成熟度,降低圍生兒并發(fā)癥發(fā)生率和死亡率。苗曉等[4]采用期待療法治療EOSP,發(fā)現(xiàn)孕周為32~34周圍生兒病死率(0%)低于孕周為28~31周圍生兒(5%)。期待治療雖可減少因胎兒不成熟所導(dǎo)致圍生兒死亡發(fā)生,但其是建立在提高孕婦危害基礎(chǔ)上,因此把握期待治療時(shí)間至關(guān)重要。汪俊麗[5]研究指出,期待治療應(yīng)有一定時(shí)間限制,但未對最佳治療時(shí)間進(jìn)行研究。潘瓷等[6]對此進(jìn)行詳細(xì)研究發(fā)現(xiàn),期待治療時(shí)間<48 h或>10 d將增加新生兒窒息發(fā)生率。本研究結(jié)果顯示,A組、B組舒張期血流逆轉(zhuǎn)/消失發(fā)生率低于C組,B組、C組死亡、新生兒窒息發(fā)生率低于A組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),提示對患者進(jìn)行3~10 d期待治療,可改善圍生兒結(jié)局,同時(shí)三組孕產(chǎn)婦并發(fā)癥發(fā)生率比較差異無統(tǒng)計(jì)學(xué)意義(F>0.05),說明3~10 d期待治療不會增加孕產(chǎn)婦并發(fā)癥發(fā)生風(fēng)險(xiǎn)。此外,本研究選取孕婦發(fā)病孕周均在29周左右,胎兒尚未發(fā)育成熟,進(jìn)行3~10 d期待治療有利于促進(jìn)胎兒成熟,而對于發(fā)病孕周在32周以上孕婦,胎兒發(fā)育相對成熟,其期待治療時(shí)間可根據(jù)實(shí)際情況酌情調(diào)整。
綜上所述,早發(fā)型重度子癇前期進(jìn)行3~10 d期待治療可改善圍生兒結(jié)局,且不增加孕產(chǎn)婦并發(fā)癥發(fā)生風(fēng)險(xiǎn)。
[參考文獻(xiàn)]
[1] 符 音,嚴(yán) 濱,金 玉.早發(fā)型重度子癇前期終止妊娠時(shí)機(jī)對母兒結(jié)局的影響[J].大連醫(yī)科大學(xué)學(xué)報(bào),2015,37(6):598-602.
[2] 常婷婷,肖冬玲.早發(fā)型重度子癇前期終止妊娠時(shí)機(jī)對母兒結(jié)局的影響[J].齊齊哈爾醫(yī)學(xué)院學(xué)報(bào),2015,36(36):5547-5548.
[3] 王玉芳.早發(fā)型重度子癇前期101例臨床分析[J].河南科技大學(xué)學(xué)報(bào)(醫(yī)學(xué)版),2014,32(3):209-210.
[4] 苗 曉.早發(fā)型子癇前期期待治療對圍生兒結(jié)局影響因素分析[J].首都醫(yī)科大學(xué)學(xué)報(bào),2015,36(3):465-468.
[5] 汪俊麗.早發(fā)型重度子癇前期妊娠結(jié)局探討[J].蚌埠醫(yī)學(xué)院學(xué)報(bào),2016,41(9):1218-1220.
[6] 潘 瓷,楊春麗,張 曦.早發(fā)型重度子癇前期的期待治療及圍產(chǎn)結(jié)局分析[J].中國婦幼保健,2016,31(16):3262-3263.
 山西衛(wèi)生健康職業(yè)學(xué)院學(xué)報(bào)2018年2期
山西衛(wèi)生健康職業(yè)學(xué)院學(xué)報(bào)2018年2期
- 山西衛(wèi)生健康職業(yè)學(xué)院學(xué)報(bào)的其它文章
- 中西醫(yī)結(jié)合護(hù)理在小兒腹瀉中的臨床應(yīng)用效果
- 上轉(zhuǎn)下屈外旋體位在嬰幼兒股靜脈穿刺中的應(yīng)用
- 全程規(guī)范化護(hù)理干預(yù)對復(fù)發(fā)性子宮內(nèi)膜異位癥行手術(shù)聯(lián)合米非司酮治療患者生活質(zhì)量的影響
- 影響初產(chǎn)婦剖宮產(chǎn)的社會因素分析及干預(yù)對策研究
- 多學(xué)科綜合管理在更年期保健中的應(yīng)用效果分析
- 綜合性護(hù)理干預(yù)在早產(chǎn)兒護(hù)理中的應(yīng)用
