兩種評定營養不良方法的對比研究*
張 慧,曾小平,錢 莉,韓 杉
(貴州省人民醫院,貴陽 550002)
營養不良指的是處于一種由于缺乏營養攝入或丟失營養的狀態[1]。WHO提出營養不良的患者會導致其感染性并發癥發生率及病死率的增加[2]。NRS2002營養風險篩查工具是一種可以用來篩查營養風險的工具,被廣為推薦[3-6]。該工具中的營養受損評分可通過BMI減少,或體質量減少,或飲食減少達到一定分值即可診斷營養不良[7]。本研究旨在使用NRS2002營養風險篩查工具中營養狀態受損部分與僅運用BMI<18.5 kg/m2對消化道疾病患者的營養不良進行評定,對比營養不良的發生率,現報道如下。
1 資料與方法
1.1一般資料 2016年1月至2017年1月對本院消化內科、胃腸外科的住院患者定點連續采樣。納入標準:(1)診斷為胃癌、結腸癌、直腸癌、腸梗阻的住院患者;(2)年齡18~90 歲;(3)入院24 h內未行手術;(4)愿意參加本研究并簽署知情同意書。排除標準:(1)住院時間不足24 h;(2)急診手術;(3)神志不清或昏迷患者。
1.2方法
1.2.1營養不良評定方法 評定方法1:BMI<18.5 kg/m2,且一般情況差。評定方法2:BMI<18.5 kg/m2,且一般情況差;或近1周飲食攝入量減少至原來的25%~75%;或近3個月體質量下降15%或1個月體質量下降5%。
1.2.2營養支持情況調查 無營養支持:僅靜脈輸入5%~10%葡萄糖和電解質液體。規范營養支持:連續5 d接受25~30 kcal·kg-1·d-1非蛋白熱卡和0.15~0.20 g·kg-1·d-1的氮元素[8-9]。不規范營養支持:接受的非蛋白熱卡及氮元素達不到規范營養支持標準,或非蛋白熱卡及氮元素達到規范營養支持標準但小于5 d。極不規范營養支持:單獨應用氨基酸1 d,單獨應用脂肪乳1 d,單獨應用規范營養支持僅1 d。
1.2.3質量控制 調查人員均參加過NRS2002工具的學習培訓,采用統一問卷表格進行記錄。患者晨起免鞋測身高,標尺經過校正(誤差小于±0.5 cm);空腹、免鞋、著病號服測體質量,體質量計經過校正(誤差小于±0.5 kg)。
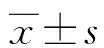
2 結 果
2.1患者基本情況 本研究選取2 823例患者,經過納入標準及排除標準篩查后,最后獲得226例符合標準的患者。胃癌患者61例,結腸癌患者48例,直腸癌患者90例,腸梗阻患者27例,患者基本情況,見表1。

表1 患者基本情況

表2 兩種方法評定的營養不良發生率比較[n(%)]

表3 營養支持情況調查[n(%)]
2.2兩種方法評定營養不良發生率的比較 使用NRS2002營養受損部分評定營養不良的方法獲得的營養不良發生率均高于僅依靠BMI<18.5 kg/m2評定營養不良的發生率。值得注意的是,對于腸梗阻患者來說,使用BMI<18.5 kg/m2評定營養不良發生率比NRS2002營養風險篩查工具中營養受損部分評定營養不良發生率低,見表2。
2.3營養支持情況調查 不規范營養支持比例于規范營養支持和極不規范營養支持,規范營養支持僅占7.96%,在腸梗阻疾病中規范營養支持占比最高,見表3。
3 討 論
營養不良是住院患者普遍存在且對患者臨床結局有影響的臨床實際問題[10]。為了推動臨床營養實踐的發展,應該規范診斷營養不良的標準。
本研究發現僅靠BMI判斷營養不良發生率(11.06%)低于使用NRS2002營養風險篩查工具中營養受損部分評定營養不良發生率(14.60%),在各個疾病的營養不良判斷中也得到類似結果。其中診斷為腸梗阻的患者兩種評定方法營養不良發生率相差最大,這可能與腸梗阻患者入院前長時間禁食或入院前體質量持續下降有關。對于該類患者,使用NRS2002營養風險篩查工具中營養受損部分去評定營養不良,能將體質量或飲食有所改變、而BMI改變不大的患者診斷出來,以期接受個體化營養支持改善臨床結局。
在對所調查科室的營養支持情況結果發現,營養支持使用情況混亂。31.54%的患者接受了營養支持,但規范支持只占7.96%,不規范的營養支持不僅造成了經濟負擔、醫療資源浪費且達不到改善臨床結局的目的。這可能與臨床營養師沒有參與到營養支持的工作中有關,也與臨床醫生未接受過營養理論培訓或遵照營養學會指南有關。
醫務人員使用NRS2002營養風險篩查工具中營養受損部分去評定營養不良,對于合乎規范使用營養支持具有一定意義,且讓廣大醫務人員認知及接受使用營養風險篩查工具中營養狀態受損評定營養不良的方法是極其重要的,同時也強烈呼吁醫務人員重視對患者的營養風險篩查,推進臨床營養的規范運用,按照營養學會指南對患者進行營養支持,以達到改善患者臨床結局、合理運用醫療資源的目的。
[1]CEDERHOLM T,BOSAEUS I,BARAZZONI R,et al.Diagnostic criteria for malnutrition-an ESPEN consensus statement[J].Clin Nutr,2015,34(3):335-340.
[2]WORLD HEALTH ORGANIZATION.MDG1:eradicate extreme poverty and hunger[EB/OL].(2014-12-17)[2017-01-22].http://www.who.int/topics/millennium_development_goals/hunger/en/index.html.
[3]許靜涌,蔣朱明.2015年ESPEN營養不良(不足)診斷共識、營養風險及誤區[J].中華臨床營養雜志,2016,5(24):261-265.
[4]VANBOKHORST-DEVANDERSCHUERENMA,GUAITOLIPR,JANSMAEP,etal.
Nutrition screening tools:does one size fit all? A systematic review of screening tools for the hospital setting[J].Clin Nutr,2014,33(1):39-58.
[5]中華醫學會.臨床診療指南-腸外腸內營養學分冊(2008版)[M].北京:人民衛生出版社,2009.
[6]KONDRUP J,ALLISON S P,ELIA M,et al.ESPEN guidelines for nutrition screening 2002[J].Clin Nutr,2003,22(4):415-421.
[7]MUEUER C,COMPHER C,EHEN D M,et al.A.S.P.E.N.clinical guidelines:nutrition screening,assessment,and intervention in adults[J].JPEN J Parenter Enteral Nutr,2011,35(1):16-24.
[8]中華醫學會腸外腸內營養學分會.成人圍手術期營養支持指南[J].中華外科雜志,2016,9(54):641-657.
[9]中華醫學會腸外腸內營養學分會.腫瘤患者營養支持指南[J].中華外科雜志,2017,11(55):801-829.
[10]SCOTT G,DU K,BRAUNSCHWEIG C A,et al.Economic burden of disease-associated malnutrition at the state level[J].PLoS One,2016,11(9):e0161833.

