晶體植入治療高度近視白內障及晶體計算方法探討
胡美霞,李 沁,黃寶宇,何 劍,譚少健
(廣西醫科大學第一附屬醫院眼科,南寧 530021)
高度近視尤其是超高度近視不僅嚴重影響視覺效果,而且隨著年齡的增長,極易并發白內障,最終導致患者視力嚴重低下甚至失明[1]。目前,治療高度近視合并白內障的有效方法是白內障超聲乳化術(phacoemulsification,PHACO)聯合后房型人工晶體(intraocular lens,IOL) 植入,兩種方法都具有切口小、不縫線、手術時間短的優勢,已得到國內外眼科界的廣泛認可[2-3],存在的問題主要集中在術后屈光度與術前預留屈光度不一致[4]。眼軸超出正常范圍是軸性高度近視的病理基礎。因此,作者認為,只有把握好眼軸長短及植入IOL度數方能確保患者術后視力恢復好、恢復快。現將本院近期應用PHACO聯合IOL植入治療高度近視合并白內障的結果和體會,總結報道如下。
1 資料與方法
1.1一般資料 選擇本院眼科2015年1月至2016年12月收治的高度近視白內障患者127例(153眼)。入選標準:符合何守志《晶狀體病學》中高度近視白內障的診斷標準[5],裂隙燈檢查晶體有病理性混濁,就診時生命體征平穩,視網膜尚未脫離,無手術禁忌證。排除標準:患有各種感染,肝、腎功能不全、患惡性腫瘤和自身免疫性疾病者,孕婦、有眼部其他疾患及眼部手術史者。按眼軸長短分為兩組:以眼軸小于或等于26 mm為正常眼軸組(62例72眼),>26 mm為長眼軸組(65例81眼)。兩組患者性別、年齡、術前視力比較,差異無統計學意義(P>0.05),見表1。
1.2方法
1.2.1術前準備 做好全身檢查,控制血壓、血糖,常規測眼壓、清潔結膜囊、沖洗淚道,采用光學相干生物測量儀(IOL Master,德國蔡司公司生產) 測量角膜曲率和眼軸長度,根據測量值,以IOL Master自帶軟件中的SRK-T生物公式,結合患者的年齡、職業和健康眼屈光度計算出植入IOL的屈光度數。兩組患者均由同一位具有副主任醫師以上職稱的專業醫生使用同一臺設備儀器測量眼軸長度、角膜曲率和計算IOL度數,并完成全部手術。
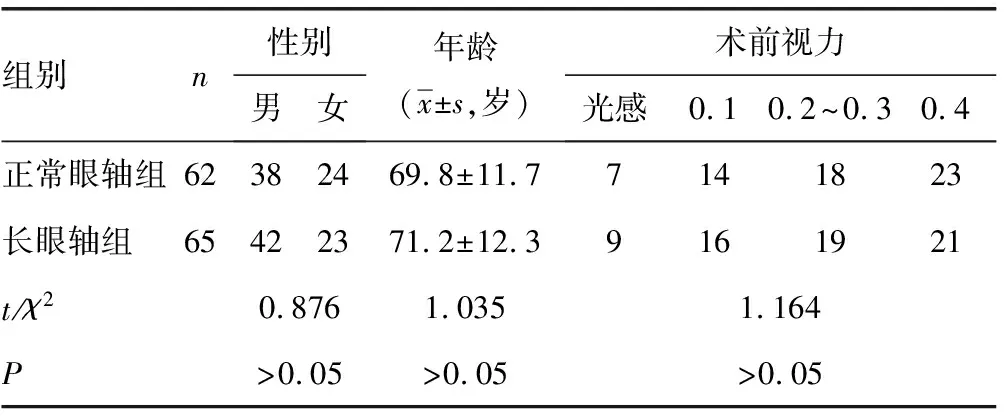
表1 兩組患者一般資料比較
1.2.2術中操作 術前60 min散瞳,以鹽酸丙美卡因表面麻醉,角膜切口,環形撕囊大于或等于6.00 mm,水分層,使用UⅡ型超聲乳化儀(美國AICON公司生產,最大阻塞負壓300 mm Hg,能量0~30%,流量25 mL/min)吸出晶體核,抽吸殘留皮質,前房注入黏彈劑,后囊拋光,擴大隧道切口至5.50 mm,以專用植入器將后房型IOL(北京捷普創達科技有限公司生產)植于囊袋中,居中良好,術畢行前房灌注,包蓋術眼。
1.2.3術后處理 以妥布霉素地塞米松滴眼液滴眼,包眼1~2 d,肌內注射抗生素及激素2~5 d,口服潑尼松或消炎痛7~10 d。
1.2.4觀察指標 術前1 d、術后30 d測量所有患者的角膜屈光力、眼軸長度、術后屈光度,檢測裸眼和矯正視力,計算術后屈光度數與術前預測值差異。一般重復進行3次,取平均值。
2 結 果
2.1兩組患者手術前后視力比較 153眼IOL均一次性植入成功,患者術前視力均小于0.05,術后147眼裸眼視力大于或等于0.05,119眼最佳矯正視力大于0.02,脫盲率和脫殘率分別為96.08%(147/153)和77.78%(119/153)。兩組患者手術前后視力比較,差異有統計學意義(P<0.05);但兩組患者組間比較,差異無統計學意義(P>0.05),見表2。
2.2兩組患者眼軸長度、角膜屈光力及屈光度比較 153眼植入IOL屈光度+4.72~+17.50 D,平均(+8.30±3.27)D。兩組患者手術前后眼軸長度、角膜屈光力和屈光度比較,差異均無統計學意義(P>0.05),術后實際屈光度數與術前估計值相差均小于1.5 D。患者術前1 d、術后30 d所測角膜屈光力、眼軸長度、術后屈光度數比較,見表3。
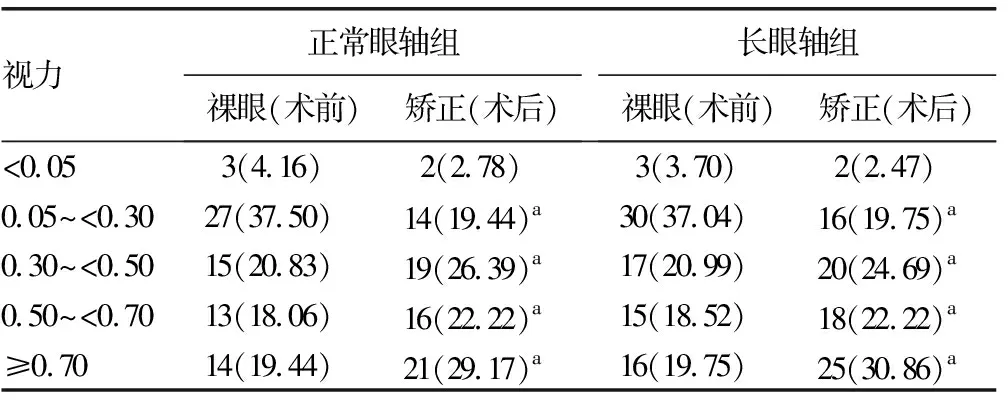
表2 兩組患者手術前后視力比較[n(%)]
a:P<0.05,與術前比較

表3 兩組患者手術前后眼軸長度、角膜屈光力及屈光度比較
a:P<0.05,與正常眼軸組術后比較
2.3兩組患者術后不良反應及并發癥比較 術后有5只眼(正常眼軸組2眼,長眼軸組3眼)發生瞳孔輕度上移位,2眼(每組1眼)術出現黃斑水腫并少量出血,局部點普拉洛芬滴眼液后癥狀消失;均未發現術后感染、前房出血、切口閉合不良、虹膜后粘連、后囊膜破裂、IOL脫位、視網膜脫離等其他并發癥。兩組患者術后不良反應及并發癥比較,差異有無統計學意義(P>0.05)。
3 討 論
超聲乳化IOL植入術是治療白內障最理想的方法,但高度近視患者能否行白內障手術一直存在爭議[6-7],這主要是因為高度近視患者眼球壁較薄、眼軸較長、懸韌帶較松弛,行白內障手術后的反應較重,易產生散光或重影,影響視力恢復,同時長期高度近視易出現后鞏膜葡萄腫、黃斑的脈絡膜萎縮等眼底病變[8]。事實上,高度近視并非白內障超聲乳化IOL植入手術禁忌證,主要還是如何改進操作及幫助患者矯正不良心理,增強適應性[9]。其中的關鍵之一就是要準確檢測受術者的眼軸長度、角膜曲率及IOL度數[10],IOL Master人工晶體生物測量儀是一種非接觸技術的光學生物測量儀器,不但操作快速、簡單,不用麻醉、不需散瞳和壓迫角膜,還可以避免損傷角膜和交叉感染,更主要的是測量精確,這種高精度儀器可測角膜曲率、眼軸長度、前房深度和晶體厚度,還有多個計算公式計算白內障手術IOL度數,是A超測量精確度的100倍[11]。因此,本研究在對高度近視合并白內障患者行PHACO聯合IOL植入中,便于工作中應用IOL Master來計算眼軸長度、角膜屈光力和屈光度,觀察結果證明,153眼IOL均一次性植入成功,術后不僅未發生感染、前房出血、切口閉合不良、虹膜后粘連、后囊膜破裂、IOL脫位、視網膜脫離等常見眼部并發癥,雖然因為導致眼軸增長,手術并不會縮短高度近視患者的眼軸長度。摘除晶體植入IOL也不會根本上逆轉眼軸長度,但只要準確測量眼軸長度后,以IOL替代過度調節變凸的晶體,客觀上必然會促使視力有明顯提高。本觀察中,包括高度近視患者在內,所有患者的視力較術前明顯提高(P<0.05),脫盲率高達96.08%,脫殘率也達到77.78%,這充分證明PHACO聯合IOL植入治療高度近視合并白內障復明效果良好,手術安全、有效。同時也證實科學而準確地計算IOL度數是手術成功的重要保障。IOL Master測量眼軸長度、角膜屈光力K值和屈光度,以計算IOL Power精確、可靠,可廣泛應用于各種白內障手術的IOL計算中。
由于高度近視患者存在眼球直徑變異、晶體混濁的特點,對高度近視合并白內障患者行PHACO聯合IOL植入要求術者具有高超的顯微手術技術,不但要細致操作,術前要仔細檢查眼底,在散瞳時發現視網膜周邊是否存在裂孔和變性區,確保IOL植入到囊袋內,嚴防后囊破裂、玻璃體脫出和視網膜脫離等并發癥發生[12];還要靈活地處理好臨床中的實際問題,如對IOL屈光度的選擇,除了依靠儀器計算外,還必須充分考慮患者的年齡、職業和另一只眼的屈光狀態,術后形成視力,青年人以正視和低度近視為主,老年人則以中度近視為宜;要考慮雙眼術后屈光度相近,以便形成雙眼視,對后囊混濁行激光光切要選低能量[13]等,在電腦自動驗光和進行IOL Master測量計算中,重復進行3次,并選擇重復性好的測量值。
IOL屈光度數計算的準確性主要取決于參數生物測量的準確性和計算公式選擇的正確性。需要指出的是,PHACO+IOL植入術計算IOL度數,IOL Master自帶軟件中的SRK-Ⅱ、Hoffer Q、Holladay、SRK-T和Haigis等多個生物公式,第3代公式對高度近視患者IOL度數的預測準確性明顯優于第2代公式,王敏等[14]報道,IOL Master的多個生物公式中,SRK-T的預測性最好,Holladay和HofferQ次之,SRK-Ⅱ預測值的偏差較大。因此,本研究選擇了SRK-T,但從選擇重復性好的測量值這一原則上說,應該選擇多個公式進行多次計算方更具有科學性[15],此外,本次研究中所選樣本量仍然偏少,實驗數據并不全面。雖然術后未發現虹膜后粘連、后囊膜破裂、IOL脫位、視網膜脫離等主要眼部并發癥,但觀察、隨訪時間過短期,并不能完全說明問題,同時限于篇幅,也未探討PHACO及IOL植入術的高度近視白內障患者屈光度誤差與眼軸長度的關系。這些都有待于在今后的研究進一步探究。
總之,高度近視白內障行PHACO+IOL植入術能夠快速有效改善患者的視力。要保證患者的術后視覺質量,需要精確測量、選擇合適計算公式,準確計算并根據患者不同的視力需求確定IOL度數,以確保手術安全有效。
[1]李鳳鳴.中華眼科學[M].北京:人民衛生出版社,2004:1523.
[2]賈麗娟,孟立芳,張麗紅.超聲乳化白內障吸除聯合人工晶體植入術治療伴有高度近視白內障的臨床分析[J].今日健康,2015,14(10):93-93.
[3]李萍,龐鵬舉,李偉凱.人工晶體植入治療高度近視并發白內障的療效觀察[J/CD].臨床醫藥文獻電子雜志, 2015,2(17):3445.
[4]王丹丹,鄭宇曦,俞曉宇,等.超高度近視眼白內障超聲乳化術后囊袋變化及人工晶狀體穩定性研究[J].浙江醫學,2016,38(17):1397-1400.
[5]何守志.晶狀體病學[M].北京:人民衛生出版社,2003:392.
[6]李莉,趙國紅,焦永紅.高度近視所致固定性斜視的手術方法及療效分析[J].哈爾濱醫科大學學報,2014,48(3):243-245.
[7]王于藍,王敏,高峰,等.超高度近視白內障不同撕囊口直徑下術后人工晶狀體穩定性觀察[J].國際眼科雜志,2015,15(1):76-78.
[8]喻芳,常平駿,李瑾,等.一片式和三片式Tecnis非球面人工晶狀體的偏心和傾斜及其高階像差的對比研究[J].中華眼科雜志,2015,51(4):270-275.
[9]吳燕.TICL 植入治療合并散光的高度近視視覺質量療效觀察[J] .西南師范大學學報(人文社會科學版),2013,32(3):7-11.
[10]趙慧.超聲乳化聯合人工晶體植入治療超高度近視白內障60例臨床觀察[J].中國民族民間醫藥,2016,25(8):97-98.
[11]李璇,劉茁.植入BigBag高度近視專用人工晶狀體治療高度近視并發性白內障的效果觀察[J].現代儀器與醫療,2014,20(1):51-53.
[12]趙勇.超聲乳化聯合人工晶體植入治療白內障的療效觀察[J].河南外科學雜志,2014,20(4):111-112.
[13]何陽,楊陽,趙丹丹.超聲乳化聯合人工晶體植入術治療高度近視白內障的臨床觀察[J].云南醫藥,2012,33(2):169-170.
[14]王敏,王于藍,宋超,等.三種非球面人工晶狀體在高度近視眼囊袋內偏中心和傾斜的比較[J].眼科新進展,2016,36(2):158-161.
[15]楊靈爽.超聲乳化聯合人工晶體植入治療超高度近視白內障的療效觀察[J].中國醫藥指南,2012,10(33):585-586.

