神經內科住院患者營養風險篩查對臨床結局的影響
張 晴 黃 娟 葉 森 范銳心 常 穎 張文靜
(鄭州人民醫院,河南 鄭州 450001)
中華醫學會神經系統疾病腸內營養支持操作規范共識(2011版) 推薦,對神經系統疾病患者特別是伴吞咽障礙患者及危重癥患者盡早予以營養風險評價〔1〕,且對存在營養風險的患者進行合理營養支持可能會縮短平均住院時間、改善部分營養指標水平〔2〕。本文擬分析營養風險和營養支持狀況與神經內科住院患者臨床結局的關系。
1 對象與方法
1.1研究對象 選擇2015年1~3月鄭州人民醫院神經內科住院患者237例,其中男135 例,女102 例,年齡42~85歲。納入條件:年齡18~90 歲;住院時間超過1 d;意識清楚。排除標準:①入院不足1 d或行急診手術;②昏迷;③因同一疾病再次入院者;④孕期或哺乳期;⑤拒絕參加本研究。
1.2研究方法 患者入院48 h內由護士進行營養風險篩查(NRS)。NRS≥3分為有營養風險組,<3分為無營養風險組,兩組再分營養支持組和無營養支持組。營養師追蹤病歷至出院,并記錄患者2 w內(或至出院時)的營養支持狀況、營養指標和并發癥等情況。
1.3營養支持 營養支持方式包括腸外營養(PN)與腸內營養(EN)。PN以每日每千克體重≥10 kCal 的能量供給為基準,并經靜脈應用氨基酸、脂肪乳、葡萄糖中兩種以上營養素,至少持續3 d。 EN為經管飼或部分經口營養補充(ONS),每日每千克體重給予≥10 kCal能量,至少持續3 d〔3〕。
1.4觀察指標 生化指標包括白蛋白(ALB,參考值 40~55 g/L)、總蛋白(TP,參考值65~85 g/L);并發癥:感染性并發癥采用美國胸科醫師及重癥醫療學會標準,即在人體內原本無菌組織中出現了病原體并經病原體培養結果證實,患者有與感染相應的臨床癥狀、體征、影像學或血液學方面證據〔4〕;非感染性并發癥包括應激性潰瘍、心肌缺血、心肌梗死、心力衰竭、心律失常、水電解質酸堿平衡紊亂、壓力性潰瘍等。
1.5統計學方法 應用SPSS19.0軟件進行t、χ2檢驗。
2 結 果
2.1神經內科患者營養風險和營養支持狀況比較 營養風險發生率為32.9%(78例),營養支持率為20.7%(49例)。其中有營養風險患者營養支持率為34.6%(27例),無營養支持率為65.4%(51例),差異有統計學意義(χ2=11.4,P<0.05);無營養風險患者營養支持率為13.8%(22例),無營養支持率為86.2%(137例),差異有統計學意義(χ2=9.7,P<0.05)。
2.2營養支持對血清營養指標的影響 有營養風險組和無營養風險組中營養支持組干預后1 w后血清ALB、TP水平差異無統計學意義(P>0.05),2 w后有營養風險組中營養支持組ALB水平明顯高于無營養支持組(t=10.89,P<0.05),且明顯低于無營養風險組中無營養支持組(t=12.37,P<0.05)。見表1。

表1 兩組干預后不同時間點血清營養指標比較
與有營養風險組中無營養支持組比較:1)P<0.05;下表同
2.3營養支持對患者臨床結局和住院時間的影響 有營養風險組中營養支持組感染性和非感染性并發癥發生率均小于無營養支持組(χ2=8.6,P<0.05),平均住院時間明顯短于無營養支持組(t=2.86,P<0.05)。有營養風險組中無營養支持組感染性并發癥發生率明顯高于無營養風險組中無營養支持(χ2=12.4,P<0.05)。見表2。
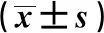
表2 兩組并發癥及住院時間比較
3 討 論
研究表明神經系統疾病患者存在較高的營養風險〔5,6〕。蔣朱明等〔7〕報道,在三甲醫院神經內科住院患者營養風險發生率為36.6%。神經內科患者常伴有意識障礙,吞咽困難等癥狀,直接影響患者進食,使機體處于高分解、高代謝狀態,嚴重時可引起營養代謝障礙,導致患者免疫力和營養狀況下降〔8〕,應及時進行NRS,并給予合理的營養支持來改善患者的臨床結局。很多患者多選擇口服膳食、自制食物勻漿膳或自制食物勻漿與少量成品 EN 制劑混用的方式,作為膳食熱量和營養素的來源。本研究結果提示具有營養風險的患者在給予合理的PN或EN支持后能夠明顯改善營養狀況。另外,對于有營養風險的患者給予一定營養支持的意義遠大于沒有營養風險的患者,同時也證明了NRS在對患者后續營養管理上起到了重要的提示作用。
腦卒中患者多數是老年人,發病前即有營養不良的可能;腦卒中發生后,可導致患者出現神經功能損傷,可能出現意識障礙,表現為肢體動力能力下降、語言反應能力下降、視力障礙、感覺異常及抑郁等,引起咽喉肌麻痹、面肌癱瘓、上肢癱瘓等,導致咀嚼無力、感覺異常,均可引起患者的自主攝食能力下降或不能進食,成為發生營養不良的最主要因素〔9〕。神經內科鼻飼或營養不良患者多以家屬自制勻漿膳食作為主要營養補充,家屬在給予鼻飼膳食時多以粥、米湯、面湯、稀面條等為主,但也有研究表明,鼻飼實施者的相關健康知識知曉程度低,絕大多數并不知道病人的基本營養需要量和食物選擇,往往造成由于患者鼻飼劑量足夠而食物營養密度不足而導致營養攝入不足,出現營養不良〔10〕。重癥腦卒中患者多伴應激性胃腸道黏膜屏障受損,導致胃腸道消化功能障礙,而神經內科多以老年患者為主,家屬喂養不當更容易發生腹脹、腹瀉等腸道并發癥,因此對于存在營養風險的患者禁食期間應在評估預期禁食時間后給予營養配制合理的PN方案,而鼻飼或口服膳食具有營養風險的患者,應在營養師評估患者總體熱量后設計適合的EN方案,或在營養師的指導下家屬自制勻漿膳和EN制劑搭配使用,對于營養不良的口服膳食者適當口服補充EN也能在一定程度上改善營養狀況,但均應在營養師或醫師的指導下進行。本研究結果說明對于存在營養風險的患者,合理及時的營養支持能提高其部分營養指標水平、縮短住院時間和改善臨床結局,與近期國內外的研究結論〔2,11〕較一致,及時的NRS和有效的營養支持對于改善臨床結局能夠起到一定的作用。
4 參考文獻
1中華醫學會腸外腸內營養學分會神經疾病營養支持學組.神經系統疾病腸內營養支持操作規范共識(2011版)〔J〕.中華神經科雜志,2011;44(11):787-91.
2陳 博,伍曉汀.住院患者營養風險篩查〔J〕.華西醫學,2011;26(2):305-8.
3American Gastroenterological Association.American Gastroenterological Association medical position statement:parenteral nutrition 〔J〕.Gastroenterology,2001;121(4):966-9.
4Bone RC,Balk RA,Cerra FB,etal.Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis〔J〕.Crit Care Med,1992;20(6):864-74.
5龍健婷,彭俊生.廣州地區住院患者NRS2002營養風險篩查的多中心研究〔J〕.中華普通外科學文獻(電子版),2013;7(1):45-50.
6朱躍平,丁 福,劉欣彤,等.老年住院患者營養風險篩查及營養支持狀況〔J〕.中國老年學雜志,2013;33(6):2609-11.
7蔣朱明,陳 偉,朱賽楠,等.我國東中西部大城市三甲醫院營養不良(不足)、營養風險發生率及營養支持應用狀況調查〔J〕.中國臨床營養雜志,2008;16(6):335-7.
8張素杰,薛 蓉,田德財,等.神經內科老年住院患者營養狀況評價及其與并發癥的關系研究〔J〕.中國全科醫學,2013;16(5B):1652-4.
9閆 斌,王 磊,楊秀紅.腦卒中患者的營養風險篩查與支持治療〔J〕.中國老年學雜志,2013;33(2):732-4.
10張 鑫,趙 婷,莊媛媛.家庭腸內營養支持病人狀況分析〔J〕.腸外與腸內營養,2014;21(2):106-8.
11Jie B,Jiang ZM,Nolan MT,etal.Impact of nutritional support on clinical outcome in patients at nutritional risk:a muhicenter,prospective cohort study in Baltimore and Beijing teaching hospitals〔J〕.Nutrition,2010;26(11-12):1088-93.

