濕疹并發急性細菌性骨關節感染1例并文獻復習
袁瑾懿, 丁 蕾, 王明華, 趙 旭
濕疹是皮膚科常見病,發病多見于兒童,為多種內外因素引起的一種具有明顯滲出傾向的炎癥性皮膚病,伴有明顯瘙癢,易復發,嚴重影響患者的生活質量,我國一般人群患病率約為7.5%[1],美國為10.7%[2]。骨和關節感染是指病原菌侵入骨組織或關節造成的感染[3],治療失敗率及復發率高。按感染部位可將骨關節感染分為骨髓炎、關節炎、植入物感染。金黃色葡萄球菌(金葡菌)是骨關節感染最常見的病原菌[4],其他常見的病原菌有腸桿菌科細菌、凝固酶陰性葡萄球菌和鏈球菌(咬傷,壓瘡,糖尿病足感染)等。濕疹并發細菌性骨關節感染國內外文獻均較少報道,現結合復旦大學附屬華山醫院收治的濕疹并發金葡菌骨關節感染1例,復習國內外相關文獻,總結特征,為該疾病的診治提供參考。
1 臨床資料
患者女,64歲。因“左側髖部疼痛伴活動受限2個月”于2017年5月17日入院。患者2017年3月下旬起出現左側髖部及下肢疼痛,伸屈活動明顯受限,行走困難,伴發熱,最高體溫達39.3 ℃,余無明顯伴隨癥狀。至A院行腰部CT示腰椎退行性病變,給予抗感染治療2 d(具體不詳)疼痛稍有緩解,第3天再次加重。2017年4月10日至B院查C反應蛋白(CRP)升高,髖關節MR平掃:髂骨左翼及鄰近骶骨異常信號,左側臀大肌及髂腰肌異常信號,提示骶髂關節炎、盆腔膿腫。遂行CT引導下左髖細針穿刺并左髂骨旁膿腫引流術,引流出膿性液體700 mL。膿液培養提示金葡菌,對苯唑西林、環丙沙星、四環素、利福平、萬古霉素、利奈唑胺、替加環素敏感,對青霉素、克林霉素、甲氧芐啶-磺胺甲唑、紅霉素耐藥。B院遂給予頭孢曲松、左氧氟沙星、萬古霉素抗感染治療,患者熱退,左側髖部疼痛緩解,于2017年5月8日停藥。2017年5月15日再次出現左側髖部疼痛加重,于2017年5月17日收入我科。
患者起病半年前無明顯誘因出現左側腹股溝皮疹,伴瘙癢,自行涂抹藥膏治療(中成藥),此次起病前1個月曾有抓撓后皮膚破損,隨后皮疹逐漸消失。繼而出現外陰及雙側脛前皮疹,外陰及左側脛前明顯,雙肘關節少量皮疹,伴瘙癢。余既往史無特殊。
入院查體:左側髖部壓痛,未見皮膚紅腫,腰部活動及左下肢活動受限,肌力、肌張力正常,腱反射正常,病理反射未引出。外陰及雙側脛前皮疹,外陰及左側脛前明顯,雙肘關節少量皮疹。余查體無特殊。
入院后查血常規,白細胞8.6×109/L、中性粒細胞比例0.78,紅細胞沉降率(ESR)88 mm/h,CRP 177 mg/L;血糖正常;抗心磷脂抗體14.7 RU/mL↑,抗核抗體滴度1∶100,pANCA 陽性,余自身抗體指標均陰性;人類免疫缺陷病毒抗體、梅毒抗體、肝炎標志物均陰性;淋巴細胞亞群:CD3+:75.1%↑,CD4+:15.7%↓(CD4細胞絕對數184),CD8+:59.2%↑,CD4/CD8:0.27↓;嗜伊紅細胞、IgE、腫瘤標志物均正常。盆腔CT增強、髖關節及腰骶椎MR增強提示:髂窩、腰大肌膿腫,左側髂腰肌、腰大肌、梨狀肌、閉孔內肌腫脹,伴鄰近髂骨及骶骨骨質吸收破壞,累及L4~S1脊間肌及L5、S1水平硬脊膜,雙髖關節積液。心臟超聲、頭顱MRI、肺部CT、腹部B超均未見明顯播散感染灶。
診斷考慮甲氧西林敏感金葡菌(MSSA)左骶髂化膿性關節炎、左骶髂骨髓炎、盆腔膿腫,予以頭孢呋辛聯合左氧氟沙星、繼以阿莫西林-克拉維酸鉀聯合左氧氟沙星抗感染治療,患者體溫平、局部疼痛癥狀好轉,中性粒細胞比例、ESR、CRP下降至正常,復查MRI亦較前好轉,見圖1。
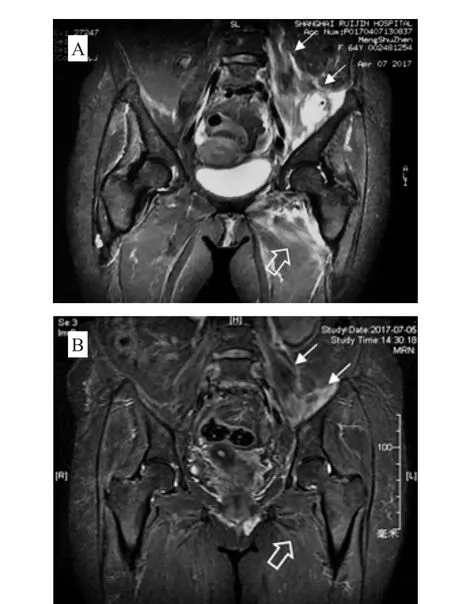
圖1 髖關節MRI動態隨訪(A和B)Figure 1 Dynamic MRI images of hip joint (panels A and B)
皮疹反復發作伴瘙癢,遂請皮膚科會診行皮膚活檢,結果提示:真皮上中部細血管周圍小片狀淋巴細胞、稍多嗜酸粒細胞浸潤,結合皮膚表現及病理結果,考慮診斷為濕疹,故加用復方醋酸曲安素德乳膏、地奈德、吡美莫司局部外涂,皮疹好轉,至本文隨訪結束未復發。
2 文獻復習
濕疹患者皮膚屏障功能受到破壞,皮膚脂質質量和數量下降,易并發細菌、真菌、病毒等多種感染[5],其中細菌和病毒感染多為濕疹發作期急性起病,可導致嚴重感染性并發癥,而真菌感染常為隱匿起病。濕疹并發細菌感染多局限于皮膚軟組織,包括膿皮病、丹毒、蜂窩組織炎等;嚴重感染性并發癥,如血流感染、感染性休克、眼部感染、感染性心內膜炎、肺部感染、骨關節感染等比較罕見[6]。我們以“濕疹”或“濕疹樣皮炎”+“化膿性關節炎”或“骨髓炎”或“椎間盤炎”作為關鍵詞,檢索PubMed、EMBASE、萬方、維普和知網數據庫,納入濕疹起病早于骨關節感染,且為慢性或反復發作者;排除合并Dock-8基因缺失、高IgE綜合征、AIDS等其他免疫缺陷基礎情況,僅發現濕疹并發細菌性骨關節感染共32例[7-16],見表1。報道時間跨度1988-2013年,主要為日本學者報道,另有美國5例、法國2例和印度1例,本次報道病例為國內首報。結合本例報道,對這33例病例進行描述性分析。
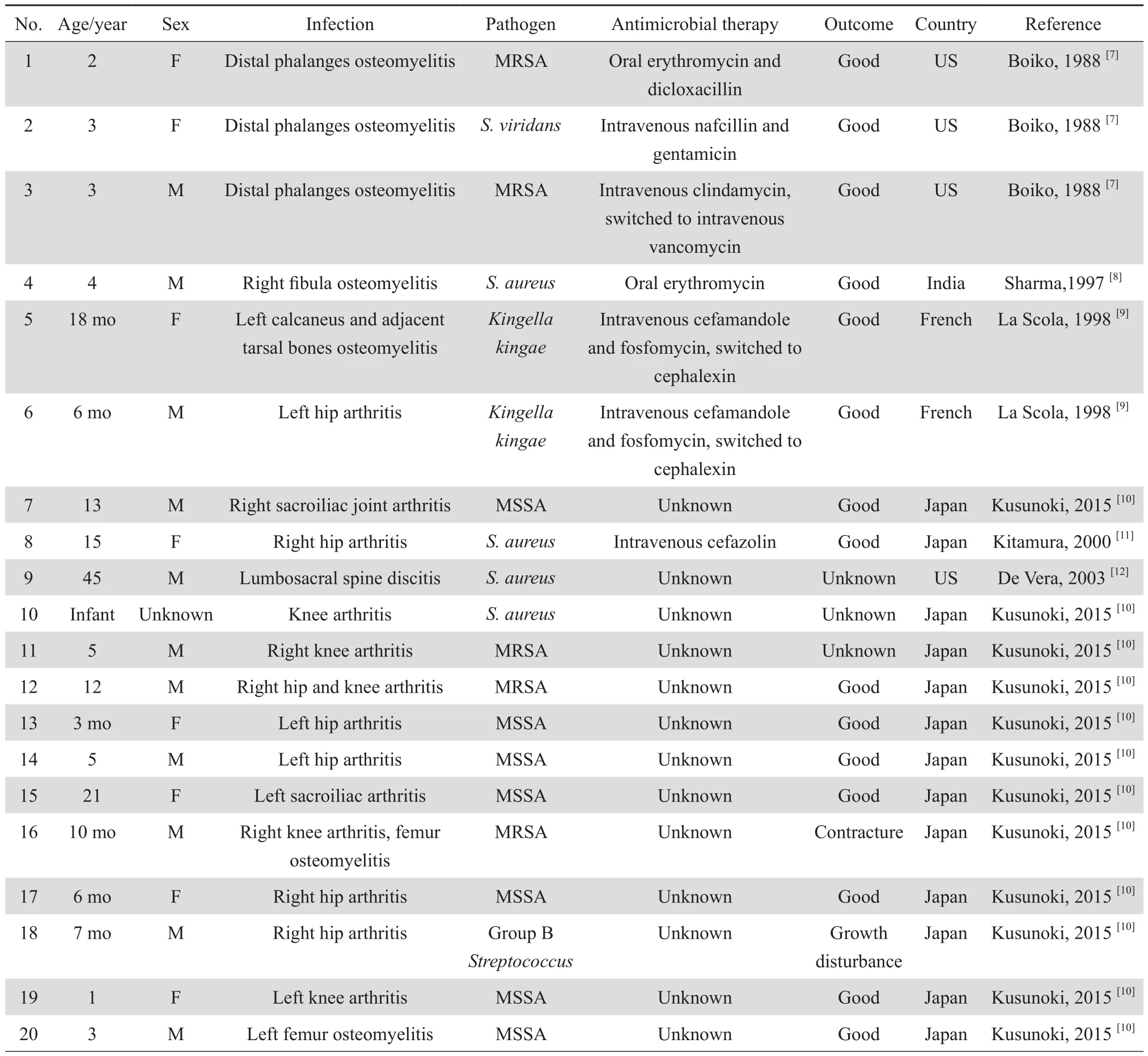
表1 濕疹并發細菌性骨關節感染33例Table 1 Clinical details of 33 cases of eczema complicated with bacterial osteoarthritis
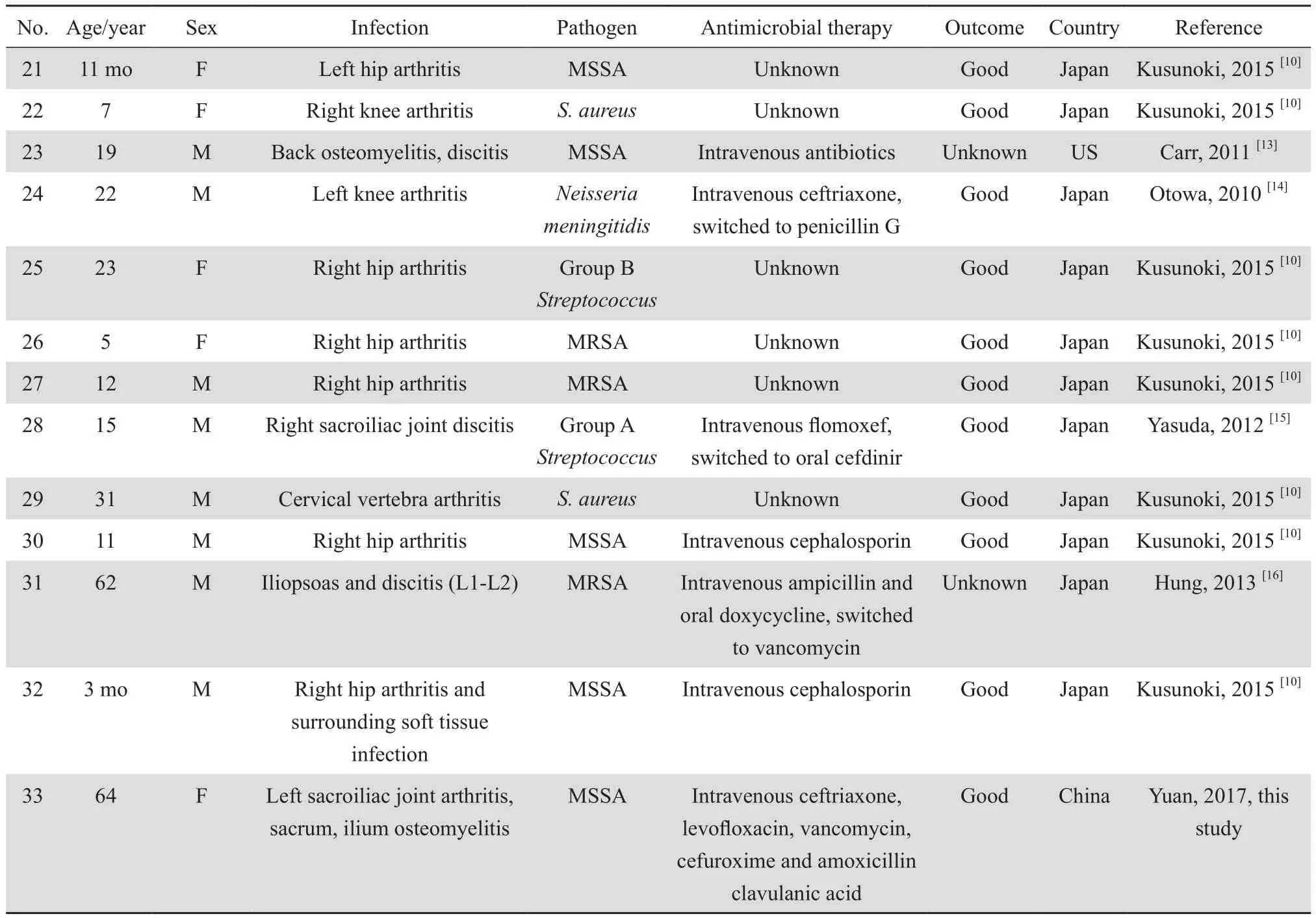
表1 (續)Table 1(continued)
33例濕疹并發細菌性骨關節感染患者年齡分布3個月~64歲,中位年齡5歲,54.5%(18例)為6歲以下的學齡前兒童,大于18歲成年患者僅7例,本例報道為最年長者,這應與濕疹發病以兒童為主有關。患者以男性為多,男女比1.75∶1。感染部位中42.4%為髖關節(14例),其他包括膝關節(7例,其中1例合并髖關節感染、1例合并股骨感染)、骶髂關節(3例)、脊柱(4例)、遠端指骨(3例)以及股骨、腓骨、跟骨等。分離病原菌來源包括血培養、膿液和關節腔積液培養、組織培養等,最常見感染病原菌為金葡菌(共26例,占78.8%),其中MSSA 12例,甲氧西林耐藥金葡菌(MRSA)8例,余病例未提供相關藥敏結果;其他病原菌包括鏈球菌屬(4例)、金氏金菌(2例)和腦膜炎奈瑟菌(1例)。并非所有報道均提供詳細的治療策略,青霉素類和頭孢菌素類是最常選用的抗感染方案,也有病例選用多西環素、磷霉素、林可霉素、紅霉素、萬古霉素等,關節腔引流在關節感染的患者中也多有實施,治療效果尚佳。
3 討論
臨床資料顯示金葡菌是骨關節感染最常見的病原菌,約占39. 8%,其中37. 8% 為MRSA[3-4]。而本文統計提示濕疹并發骨關節感染78.8%由金葡菌引起,遠高于一般人群中的比例。這可能與80%~100%濕疹患者皮膚表面或鼻腔內存在金葡菌定植,定植率遠高于皮膚正常人有關[17]。
已有多項研究證實金葡菌和濕疹之間存在密切關系。金葡菌和棒狀菌屬細菌菌群交替是濕疹發作、惡化的誘因之一,濕疹越嚴重,皮膚表面金葡菌數量越多[18-20]。除了引起濕疹患者感染外,定植的金葡菌還有可能傳播給新生兒或其他人。巴西有研究顯示 哺乳母親鼻竇金葡菌與其嬰兒皮膚金葡菌有克隆相關性[21]。故在濕疹患者中,應重視金葡菌存在。局部或系統性使用抗金葡菌藥物,降低皮膚金葡菌載量,不僅可治療并發感染,同時可改善濕疹臨床表現[22]。但MRSA細菌的增多給治療帶來更多困難。世界范圍代表性研究顯示,濕疹人群中MRSA分離率在各國差異明顯,為0~30.8%不等[23]。夫西地酸是治療膿皮病的一線藥物,但已出現致膿皮病金葡菌對其耐藥現象[24-25]。莫匹羅星也是治療包括MRSA在內金葡菌皮膚感染和鼻腔去定植的常用藥物,但同樣存在耐藥率漸高的情況[26-27]。
一篇涉及26項研究、1 229病例的系統性綜述結果顯示,無感染表現的濕疹患者中,口服抗菌藥物對照口服安慰劑 [比值比(RR) 0.40, 95%可信區間(CI) 0.13~1.24]、或局部使用激素聯合抗菌藥物對照局部單用激素(RR 0.52, 95% CI 0.23~1.16)臨床結局無差異,提示口服或局部使用抗菌藥物雖可降低皮膚葡萄球菌數量,但不能改善濕疹臨床表現[28]。目前美國、意大利、韓國等多國濕疹指南、專家共識均采信該結論[29-33],考慮到口服抗菌藥物導致腸道及其他部位菌群失調、并由選擇性壓力致耐藥菌產生,故不推薦在無感染表現濕疹患者中局部或系統性使用抗菌藥物。但這一系統性綜述采納的研究多為短療程、低質量,尚需大規模、長療程、高質量臨床研究進一步證實。對于已并發感染患者,建議留取病原學標本后予以抗感染治療,方案應覆蓋金葡菌,并根據當地細菌耐藥譜,決定是否覆蓋MRSA。
綜上所述,濕疹并發深部感染、尤其是細菌性骨關節感染少見,其多為金葡菌導致。金葡菌與濕疹密切相關,并發感染患者應予以針對金葡菌的抗感染治療;而非感染濕疹患者,不推薦抗金葡菌藥物治療。

