探討手術時間的差異對老年髖部骨折臨床療效的影響
劉青春,陳云豐
髖部骨折主要是指發(fā)生在髖關節(jié)周圍各構成骨的骨折,主要包括髖臼骨折、股骨轉(zhuǎn)子間骨折、轉(zhuǎn)子下方骨折、股骨頸骨折以及股骨頭骨折,臨床上主要以股骨頸骨折以及轉(zhuǎn)子間骨折發(fā)生率較高。隨著人口老齡化日漸嚴重,合并有骨質(zhì)疏松癥的老年人也逐漸增加,髖部骨折作為老年骨折中的常見病,發(fā)病率也逐年增加,一旦出現(xiàn)髖部骨折,由于老年人自身的身體機能退化,患者的心腦血管系統(tǒng)、呼吸系統(tǒng)以及內(nèi)分泌代謝系統(tǒng)紊亂,而且在長期臥床休息期間,極易產(chǎn)生如尿路感染、下肢深靜脈、血栓墜積性肺炎以及壓瘡等一系列并發(fā)癥,會增加該疾病的治療難度和風險,從而導致患者生存率較低[1-2]。目前,臨床仍以手術治療為主。但對于手術時機的選擇仍存在很大的分歧,一部分專家認為越早進行手術越有利于提高患者生存率,降低并發(fā)癥發(fā)生率以及病死率[3],但還有一部分專家認為,治療效果與手術時間無關,適當?shù)难舆t對于患者的預后效果可能更有利[4]。因此,本研究基于手術時間的差異探討老年髖部骨折患者的療效以及預后的效果分析。
臨床資料
1 一般資料
回顧性分析2013年1 月—2017年 5月期間因髖部骨折(包括股骨頸及轉(zhuǎn)子間骨折)在上海交通大學附屬第六人民醫(yī)院骨科確診并接受住院治療的65歲以上患者232例。納入標準:(1)患者年齡≥65歲;(2)骨折后24h內(nèi)入院,并同意接受手術治療;(3)所有患者及家屬對本研究知情同意。排除標準:(1)合并有其他部位的骨折或病理性骨折;(2)合并有嚴重的內(nèi)科系統(tǒng)疾病。根據(jù)患者受傷后入院接受手術治療的時間將其分為三組,其中早期組患者手術時間<48h,中期組患者手術時間48~96h,晚期組患者手術時間>96h,具體資料見表1。經(jīng)統(tǒng)計學分析,三組患者的一般資料差異無統(tǒng)計學意義(P>0.05),具有可比性。
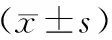
表1 三組患者的一般資料比較
2 方法
2.1內(nèi)固定[5]轉(zhuǎn)子間骨折手術的固定方法主要包括髓內(nèi)釘系統(tǒng)(intramedullary nail)和滑動髖螺釘-板系統(tǒng)(sliding hip screw-plate)等方式。髓內(nèi)釘系統(tǒng)主要包括Gamma釘、PFN、PFNA、InterTAN等。在手術治療中,骨折分型、骨骼質(zhì)量、復位技術和其他因素均會影響治療結果。常規(guī)手術方式:將患者置于仰臥位,在骨折處大轉(zhuǎn)子部位取一5cm的縱向切口,自大轉(zhuǎn)子尖內(nèi)側(cè)向股骨髓腔方向采用三棱錐進行開孔,透視下將導針從孔中插入股骨遠端,繼續(xù)擴大轉(zhuǎn)子入口,將合適長度以及尺寸的主釘插入股骨近端髓腔內(nèi),調(diào)整至合適的深度和前傾角,再于股骨頸內(nèi)鎖入近端釘,完成鎖釘,透視下觀察患者骨折復位情況,滿意后清洗切口,逐層縫合,由于創(chuàng)口較小,無需放置引流管。
2.2髖關節(jié)置換[6]主要用于股骨頸骨折,根據(jù)患者自身情況,采取全髖或者半髖置換術,患者仰臥位,患髖部位墊高后在其髖關節(jié)外側(cè)取長13~16cm的切口,逐層分離肌群后,充分顯露髖關節(jié)囊,分離關節(jié)囊外的粘連,切除關節(jié)囊以及滑膜,切除小轉(zhuǎn)子上方約1cm處的股骨頭,修整股骨頸,擴大髓腔,清理髖臼,安放大小合適的股骨頭以及股骨柄假體,對于頭臼匹配情況以及關節(jié)松緊度進行調(diào)整至合適的程度,用生理鹽水對傷口進行沖洗,在關節(jié)附近放入引流管后分層縫合傷口,加壓包扎。
2.3術后處理 所有患者手術結束后進入常規(guī)監(jiān)護室配合抗生素滴注,同時加強對患者生命體征以及心肺功能的監(jiān)測,注意預防深靜脈血栓形成[7]。
3 觀察指標
3.1各項指標以及并發(fā)癥比較[8]對三組患者在手術時間,術中出血量,住院時間以及術后住院期間早、中、晚期并發(fā)癥(主要包括肺部感染、泌尿系統(tǒng)感染、深部感染、腦血管意外、壓瘡以及下肢深靜脈血栓現(xiàn)象)進行統(tǒng)計分析。
3.2Harris髖關節(jié)功能評分[9]所有患者術后1個月以及12個月進行隨訪,采用Harris髖關節(jié)功能評分從疼痛、畸形、功能以及運動這四個方面對其療效進行評價,90~100分表示優(yōu)良,80~89分表示良好,70~79分表示尚可,<70分表示較差。
4 統(tǒng)計學分析
應用SPSS 17.0統(tǒng)計軟件進行分析,計數(shù)資料采用χ2檢驗,計量資料采用t檢驗。P<0.05為差異有統(tǒng)計學意義。
結 果
1 各項指標比較
如表2所示,對三組患者的手術時間、術中出血量以及術后住院時間3個指標進行比較,差異無統(tǒng)計學意義(P>0.05)。
2 術后并發(fā)癥比較
對三組患者術后1個月和12個月進行隨訪,失訪3例,其中早期手術組失訪2例,晚期手術組失訪1例;期間5例死亡,其中中期手術組2例,晚期手術組3例;死亡原因主要包括2例肺部感染,1例肺栓塞,2例心功能衰竭。對三組患者術后并發(fā)癥進行比較,結果表明在泌尿系統(tǒng)感染、心腦血管意外以及壓瘡方面差異無統(tǒng)計學意義(P>0.05)。與早期手術組相比,在肺部感染與下肢深靜脈血栓方面,中晚期手術組患者的并發(fā)癥發(fā)病率較高,三組之間差異有統(tǒng)計學意義(P<0.05)。見表3。
3 Harris髖關節(jié)功能評分比較
Harris髖關節(jié)功能評分結果表明,與早期手術組的療效相比,中期手術組療效差異有統(tǒng)計學意義(P<0.05),而同時晚期手術組患者的治療效果則形成極顯著差異(P<0.01),表明隨著手術時間的延長,髖關節(jié)功能恢復效果越差。見表4。
4 X線片結果分析
典型病例見圖1、2。患者分別采用了全髖關節(jié)置換以及內(nèi)固定的治療方式,X線片顯示,患者在術后12個月時已基本全部恢復。
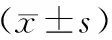
表2 三組患者各項指標比較

表3 三組患者術后并發(fā)癥比較[n(%)]

表4 三組患者Harris髖關節(jié)功能評分比較(例)
與早期手術組相比:*P<0.05,**P<0.01

a b c

a b c
討 論
近年來,人口老齡化越來越嚴重,髖部骨折在老年人中發(fā)病率極高,臨床上治療該疾病基本采用手術治療,但是由于老年人自身的身體機能下降,通常會合并內(nèi)分泌代謝系統(tǒng)、心腦血管系統(tǒng)以及呼吸系統(tǒng)等方面的疾病,因此手術風險較大。由于老年人恢復較慢,需要家庭長期護理,這也會導致老年人由于身體傷殘、醫(yī)療費用、自身病痛等一系列問題對生活產(chǎn)生消極態(tài)度,使該疾病的生存率急速降低[10-11]。目前手術治療依然是治療該疾病的首選,但是關于手術時間的選擇國內(nèi)外學者存在很大的爭議。有研究表明老年髖部骨折患者在入院2d內(nèi)手術與晚期手術在一般資料、內(nèi)固定方式、術中出血量、術后并發(fā)癥以及獨立生活能力方面比較差異無統(tǒng)計學意義,但是晚期手術的患者住院時間相對較長[12],因此有學者認為盡早手術可以對患者骨折部位盡早固定,可以減少患者的病痛,增強康復的信心,降低并發(fā)癥發(fā)生率和病死率,提高患者術后的生存質(zhì)量,因此對于老年髖部骨折患者在身體情況穩(wěn)定的基礎上應在入院后24h內(nèi)盡快給予手術固定[13]。但也有相關研究表明股骨粗隆間骨折的老年患者在入院后4d內(nèi)無論是延遲手術還是急診手術,預后效果并無顯著性差異[14],故部分學者提出異議[15-16],他們認為盡管早期手術存在很多優(yōu)點,但在實際中除了要關注手術時機,同時也應該基于患者自身的身體機能考慮其手術耐受力。因此對于髖部骨折的老年患者,應當暫緩手術治療,先對患者的創(chuàng)傷反應期以及相應的并發(fā)癥進行調(diào)理改善,充分做好術前準備,可以更加有效地提高手術的成功率,降低并發(fā)癥的發(fā)生,提高患者的生存質(zhì)量。因此,本研究基于手術時間的差異臨床驗證老年髖部骨折患者的療效以及預后。
研究結果表明三組患者均采用目前臨床上普遍使用的髖關節(jié)置換以及內(nèi)固定手術進行治療,雖然三組患者手術時間存在差異,但是三組患者的手術時間均<2h,術中平均出血量均≤1 000mL,同時術后住院時間<2周。在這三方面,三組患者的差異均無統(tǒng)計學意義(P>0.05);對所有患者術后情況進行跟蹤隨訪,失訪3例,對三組患者術后并發(fā)癥進行比較,結果表明在泌尿系統(tǒng)感染、腦血管意外以及壓瘡方面差異無統(tǒng)計學意義(P>0.05)。與早期手術組相比,在肺部感染與下肢深靜脈血栓方面,中、晚期手術組患者的并發(fā)癥發(fā)生率較高,三組之間的差異有統(tǒng)計學意義(P<0.05)。這就表明在基本資料無差異的情況下,患者手術時間、出血量、住院時間等與手術時機并不具有相關性,但是隨著治療時間的延長,患者出現(xiàn)肺部以及下肢深靜脈血栓并發(fā)癥的概率會升高,這可能是由于手術時間的延遲,患者臥床時間變長,相關并發(fā)癥也相繼發(fā)生。同時Davis等[17]研究報告表明12h內(nèi)對老年髖部骨折患者進行手術治療可以降低病死率,同時越早進行手術,術后臥床時間越短,并發(fā)癥越少,這與筆者的研究結果也相符。同時本研究對所有患者進行為期1年的隨訪,期間5例患者死亡,其中中期手術組2例,晚期手術組3例;死亡原因主要包括2例肺部感染,1例肺栓塞,2例心功能衰竭。隨訪結果表明,在髖關節(jié)功能方面,早期手術組優(yōu)良率為98.7%,中期手術組則只有93.2%,兩組差異有統(tǒng)計學意義(P<0.05),而同時晚期手術組優(yōu)良率則為86.3%,形成極顯著差異(P<0.01)。對其結果進行分析可能是由于患者接受治療時間較晚,骨折以及牽引疼痛的影響導致患者在術后并不能及時有效地鍛煉患肢,出現(xiàn)肌肉萎縮,從而導致髖關節(jié)功能相較于早期手術者恢復較慢,行動能力以及日常生活能力較差。故本研究結果表明隨著手術時間的延長,雖然患者在手術時間、術中出血量以及住院時間等方面差異無統(tǒng)計學意義,但是隨著手術時間延長,患者在術后早期出現(xiàn)肺部感染以及下肢深靜脈血栓的比例增高,同時不利于患者術后1年內(nèi)的髖關節(jié)功能、行動能力以及日常生活能力等方面的恢復。導致手術時間延長一方面是老年患者跌倒后就醫(yī)時間的延誤,另一方面,老年髖部骨折缺乏相關的綠色通道,導致檢查、檢驗時間過長。對于此類需要延長手術時間的患者,圍手術期應更加注重對并發(fā)癥的防治,預防深靜脈血栓、肢體功能訓練,將對圍手術期功能評定作為術后預后一項重要指標。
綜上所述,老年髖部骨折手術治療的時間與患者的預后有極密切的關系,本研究認為在老年患者個人身體狀況較穩(wěn)定,對手術治療具有耐受力的基礎上,及早進行手術治療,固定骨折部位,有利于減輕患者痛苦,減少并發(fā)癥,提高患者的生存質(zhì)量。同時對于老年患者建立跌倒就醫(yī)指南及醫(yī)院建立老年髖部骨折綠色通道具有很現(xiàn)實的意義。

