術前鄰近節(jié)段椎間盤退變程度與腰椎間盤突出癥術后療效評估之間的關系分析
蔡家尚 王朝軍 彭智恒 孫欣 鄭錦暢 魏波

doi:10.3969/j .issn.1007-614x.2018.3.8
基金項目;2017年度廣東大學生科技創(chuàng)新培育專項資金(“攀登計劃”專項資金)(pdjh2017a0219)
摘要:目的探討鄰近節(jié)段椎間盤退變程度對腰椎間盤突出癥手術療效的影響。方法:對腰椎間盤突出癥手術治療患者76例進行鄰近節(jié)段椎間盤退變程度Pfirrmann分級,比較不同分級的患者治療前后腰背痛、下肢疼痛視覺模擬評分(VAS)、Oswestry功能障礙指數(ODI)以及改良Macnab療效。結果:隨著Pfirrmann分級的增加,治療后12個月時的腰背VAS評分和ODI指數顯著增加(P<0 05);治療后12個月時Ⅳ級患者的下腰VAS評分顯著高于其他3組(P<0.05)。Ⅲ級與Ⅳ級患者療效優(yōu)良率顯著低于I級與Ⅱ級患者(P<0 05)。結論:術前臨近節(jié)段椎間盤退變分級指數分析對于評估腰椎間盤突出癥術后療效具有重要參考價值。
關鍵詞:腰椎間盤突出癥;椎間盤退變;Pfirrmann分級
腰椎間盤突出癥術后存在神經損傷及傷口愈合不佳、術后腰腿疼痛和加重鄰近椎間盤的退化速度等并發(fā)癥[1]。其中,腰椎間盤突出癥手術治療后最主要的并發(fā)癥是腰腿疼痛,目前研究主要認為這與椎管狹窄、腰椎不穩(wěn)等有密切關系[2-5]。但術前鄰近節(jié)段椎間盤退變程度與術后腰腿疼痛之間關系的研究鮮有報道。本研究采用改良Pfirrmann椎間盤退變MRI分級評價腰椎間盤突出癥手術患者76例術前鄰近椎間盤退變程度,分析其與手術效果之間的關系,現將研究結果報告如下。
資料與方法
2015年12月-2016年4月收治腰椎間盤突出癥患者76例。所有患者均符合腰椎間盤突出癥診斷標準[6],均采用“單個椎間盤摘除+椎間植骨融合+椎弓釘棒內固定術”手術治療。其中男42例,女34例;年齡27~ 75歲,平均(59.2±7.3)歲;病史8~ 46個月,平均(32.3±8.3)個月;椎間盤104個,分別為L2/36個,L3/414個,L4/5 30個,L5/S1 22例,單椎間隙32個。本研究經我院倫理委員會批準進行,所有患者均知情同意。
MRI檢查:采用GE公司1.5T磁共振成像系統對每例患者行腰椎矢狀面TIWI掃描、T2WI掃描和橫斷面T2WI掃描。根據改良Pfirrmann椎間盤退變MRI分級標準將鄰近椎間盤退變分5個級別,其中I級8例,Ⅱ級9例,Ⅲ級31例,Ⅳ級28例,本研究中未見V級[7]。
觀察指標:術后對所有患者進行為期12個月的隨訪,觀察并比較4組患者治療前后腰背部、下肢疼痛視覺模擬評分(VAS)、Oswestr功能障礙指數(ODI)。
術后療效評價標準:采用改良Macnab療效評分評價患者術后療效,具體:①優(yōu):癥狀完全消失,恢復原來的工作和生活;②良:有輕微癥狀,活動輕度受限,對工作生活無影響;③可:癥狀減輕,活動受限,影響正常工作和生活;④差:治療前后無差別,甚至加重。計算治療優(yōu)良率。
統計學方法:采用SPSS 21.0軟件對數據進行統計分析,組間方差分析,計量資料和計數資料分別進行t檢驗和X2檢驗。P< 0.05表示差異有統計學意義。
結果
各組患者VAS評分和ODI評分比較:治療后12個月,各組腰背部疼痛VAS評分、下肢疼痛VAS評分及ODI指數均顯著降低(P<0.05),隨著Pfirrmann分級的增加,治療后12個月時的腰背VAS評分和ODI指數顯著增加(P<0.05);治療后12個月時Ⅳ級患者的下腰VAS評分顯著高于其他3組(P<0.05),其他3組差異無統計學意義(P>0.05),見表1。
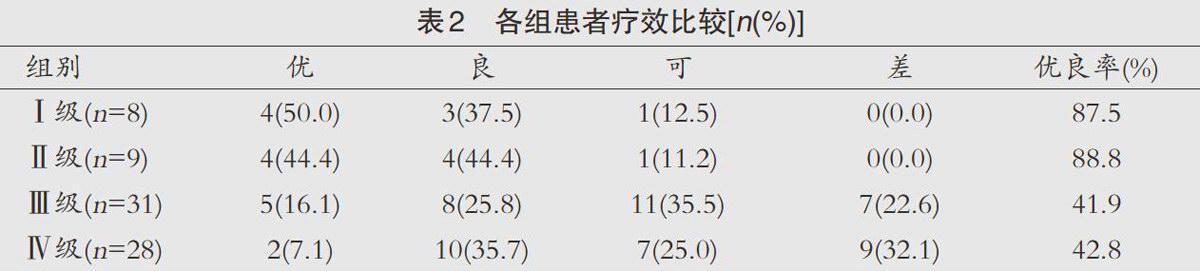
各組患者療效比較:I級與Ⅱ級、Ⅲ級與Ⅳ級患者療效優(yōu)良率差異無統計學意義(P>0.05);Ⅲ級與Ⅳ級患者療效優(yōu)良率顯著低于I級與Ⅱ級患者(P<0.05),見表2。
討論
臨床上,腰椎間盤退變性疾病是導致患者腰腿痛最常見的疾病之一,而腰椎間盤退變是根本病因。目前的研究發(fā)現,年齡、職業(yè)、肥胖、生活習慣、吸煙史、糖尿病史等多種因素均可能與其相關[8],但少有在腰椎椎間盤退變鄰近節(jié)段上探討對腰椎間盤術后療效影響的報道,而這正是臨床醫(yī)生所關注的重點。腰椎間盤突出癥內固定術后長期療效觀察受鄰椎節(jié)段退變的影響。MRI是目前腰椎間盤退變檢查應用最廣泛的手段之一,Pfirrmann分級是最重要的椎間盤退化評價標準[9、10]。目前尚未見術前鄰近椎間盤退變程度與術后腰腿疼痛之間關系的研究報道。本研究分析了鄰近椎間盤退變程度與腰椎間盤突出癥手術療效之間的關系,結果顯示Pfirrmann分級分布情況,隨著Pfirrmann分級的增加,治療后12個月時的腰背VAS評分和ODI指數顯著升高(P<0.05);隨訪12個月時鄰近椎間盤Pfirrmann分級Ⅳ級患者的下腰VAS評分顯著高于其他3組(P<0.05),其他3組間差異無統計學意義(P>0.05)。Ⅲ級與Ⅳ級患者Macnab療效優(yōu)良率顯著低于I級與Ⅱ級患者(P<0.05)。這表明鄰近節(jié)段與患者術后近期ODI評分及VAS評分有密切關聯,相較于間節(jié)段病變,椎間盤退變程度越高,患者術后疼痛緩解和功能障礙改善越差。椎間盤源性疼痛為退變過程中結構功能代謝異常產生的中間代謝物刺激腰椎和鄰近感受器引發(fā)的酸痛、放射痛。這與葛云林及楊艷梅等研究報道一致[11、12]。
綜上,鄰近椎闖盤退變程度與腰椎間盤突出癥術后療效具有密切聯系,椎間盤分級退變指數對于評估腰椎間盤突出癥手術療效具有一定的參考價值。
參考文獻
[1] Amin RM,Andrade NS,Neuman BJ.Lumbar Dise Herniation[J].Current Reviews in Mus-culoskeletal Medicine,2017.(9178):1-10.
[2] Huang W,Han Z,Liu J,et al.Risk Factors forRecurrent Lumbar Disc Herniation:A Sys-tematic, Review and Meta-Analysis[J].Medi-cine,2016,95(2):e2378.
[3]黃錫婷,劉健,劉世琴.針刺配合牽引治療腰椎間盤突出癥78例[J].醫(yī)藥前沿,2012,2(3):170.
[4]李志敏,姜蓉.腰椎間盤突出癥治療進展[J]華南國防醫(yī)學雜志,2014,28(9):940-941.
[5]鄭軍,湯偉忠.我院腰椎間盤突出術后療效及繼發(fā)腰椎穩(wěn)定性改變的中期隨訪調查[C].2009全國中西醫(yī)結合骨傷科學術研討會,2009.
[6]戴力揚.美國骨科醫(yī)師學會第68屆年會(脊柱外科部分)介紹[J].中國脊柱脊髓雜志,2001,11(5):309-310
[7] 田欣,朱芳華,耿左軍,等.椎間盤退變Pfir-rmann分級的髓核磁共振擴散張量成像參數值研究[J]河北醫(yī)藥,2013,35(22):3369-3371.
[8]蔣堯傳,唐志宏,辛桂桐腰椎間盤突m癥手術并發(fā)癥原因分析及對策[J].實用骨科雜志,2003,9(3):245-246
[9]陳杰.中醫(yī)藥治療腰椎間盤突出癥進展[J]醫(yī)藥前沿,2011,1(22):385-387.
[10]康永斌,董志強,滿全位.腰椎間盤突出癥的MRI影像學表現[J].影像技術,2013,25(4): 8-9.
[11]葛云林,盧一生,符楚迪.鄰近椎間盤退變對腰椎間盤突出癥手術療效的影響[J].浙江創(chuàng)傷外科,2015,20(4):712-714.
[12]楊艷梅,鄭寶森,史可梅,等.Pfirrmann分級對髓核成形術治療包容性腰椎間盤突出癥臨床療效分析[J]中國疼痛醫(yī)學雜志,2012,18(5):290-294.

