川芎嗪注射液對非增殖型糖尿病視網膜病變患者血清氧化應激反應及黃斑水腫的影響
郝 堯,張揚帆
(1. 陜西省榆林市第二醫院,陜西 榆林 719000;2. 陜西省榆林市第一醫院,陜西 榆林 719000)
隨著人們生活習慣及飲食結構改變,糖尿病發病率逐年上升,現已成為威脅人類生命健康的主要疾病之一,且隨著其病變發展,多種并發癥的發生也是目前不能完全避免的問題,其中糖尿病視網膜病變是較為嚴重的并發癥,屬不可逆盲,對患者生活產生不良影響[1]。目前臨床對于非增殖型糖尿病變視網膜病變(NPDR)尚無確切療效的治療方法,雖然通過控制血糖可改善病情,但并不能完全阻斷其發生、發展[2]。有研究發現氧化應激反應是NPDR發生的主要環節,且NPDR患者均有不同程度黃斑水腫發生[3]。2015年8月—2016年11月,筆者將川芎嗪注射液應用于NPDR的治療,以探尋治療NPDR的有效方法,現將結果報道如下。
1 臨床資料
1.1一般資料 選取上述時期在榆林市第二醫院和榆林市第一醫院進行治療的104例NPDR患者進行研究,均符合《中藥新藥臨床研究指導原則》[4]中關于NPDR診斷標準。患者年齡>18歲,均為2型糖尿病,空腹血糖>9 mmol/L,餐后2 h血糖>14 mmol/L,糖化血紅蛋白>10%,無研究用藥禁忌證,無精神異常或認知、語言功能障礙,近1個月內無抗氧化劑應用史;患者依從性好,可配合完成治療;患者及家屬對本研究知情同意,簽署知情同意書。排除合并較嚴重心肝腦腎功能障礙者,血液、內分泌疾病者,血壓超出180/100 mmHg(1 mmHg=0.133 kPa)者,伴其他眼部病變者,過敏體質者,妊娠、哺乳期患者,中途退出研究者。將上述患者隨機分為2組:對照組52例(98眼),男31例(60眼),女21例(38眼);年齡42~76(54.3±4.3)歲;糖尿病病程4~13(7.3±2.1)年;收縮壓138~162(145.2±12.8)mmHg,舒張壓82~96(91.4±6.3)mmHg;眼底病變分期Ⅰ期36眼,Ⅱ期31眼,Ⅲ期31眼。觀察組52例(97眼),男30例(57眼),女22例(40眼);年齡40~75(54.0±4.4)歲;糖尿病病程3~15(7.4±2.4)年;收縮壓138~163(145.5±12.3)mmHg,舒張壓83~95(91.2±6.1)mmHg;眼底病變分期Ⅰ期35眼,Ⅱ期32眼,Ⅲ期30眼。2組患者性別、年齡、糖尿病病程、血壓以及眼底病變分期比較差異均無統計學意義(P均>0.05),有可比性。
1.2治療方法 對照組患者給予口服降血糖藥或胰島素強化治療,并進行飲食控制、運動指導以控制空腹血糖不超過7.0 mmol/L,餐后2 h血糖低于9.0 mmol/L;同時控制收縮壓≤130 mmHg,舒張壓≤85 mmHg。保持血糖、血壓穩定。觀察組在對照組治療基礎上給予川芎嗪注射液(河南福森藥業有限公司,國藥準字H20056061)120 mg溶于500 mL生理鹽水中靜脈滴注,1次/d,15 d為1個療程。
1.3觀察指標 ①氧化應激指標:抽取患者晨起空腹靜脈血5 mL,經高速離心后分離血清放置于-20 ℃環境中待測。通過分光光度計(日本,型號:UV-2100)分別應用鐵離子還原法、硫代巴比妥酸法以及黃嘌呤氧化酶法檢測2組患者治療前后總抗氧化能力(TAOC)、丙二醛(MDA)、超氧化物歧化酶(SOD)水平。②血糖水平:應用葡萄糖氧化酶法檢測2組患者治療前后空腹血糖及餐后2 h血糖水平。③黃斑水腫情況:記錄2組患者治療前后黃斑水腫發生情況。④臨床療效:治療15 d后進行臨床療效評定。顯效:眼底視網膜水腫、出血以及滲出消失,視力提高2行或以上;有效:眼底視網膜水腫、出血以及滲出有所緩解,視力與治療前比較無明顯變化;無效:眼底視網膜水腫、出血以及滲出無明顯改變甚至加重,視力下降2行或2行以上[5]。顯效+有效為總有效。
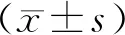
2 結 果
2.12組治療前后氧化應激指標比較 治療前2組TAOC、MDA、SOD水平比較差異均無統計學意義(P均>0.05);治療后2組TAOC、MDA、SOD水平均較治療前明顯改善(P均<0.05),觀察組改善程度顯著高于對照組(P均<0.05)。見表1。
2.22組治療前后空腹血糖及餐后2 h血糖比較治療前2組空腹血糖、餐后2 h血糖水平比較差異均無統計學意義(P均>0.05);治療后2組空腹血糖、餐后2 h血糖水平均明顯降低(P均<0.05),但2組間比較差異無統計學意義(P均>0.05)。見表2。
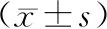
表1 2組治療前后氧化應激指標比較
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
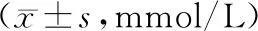
表2 2組治療前后空腹及餐后2 h血糖水平比較
注:①與治療前比較,P<0.05。
2.32組治療前后黃斑水腫發生情況比較 治療前2組黃斑水腫發生率比較差異無統計學意義(P>0.05);治療后2組黃斑水腫發生率均明顯下降(P均<0.05),且觀察組明顯低于對照組(P<0.05)。見表3。

表3 2組治療前后黃斑水腫發生情況比較 眼(%)
注:①與治療前比較,P<0.05;②與對照組比較,P<0.05。
2.42組治療后臨床療效比較 觀察組臨床治療有效率明顯高于對照組(P<0.05)。見表4。
3 討 論
糖尿病現已成為繼腫瘤及心腦血管病變之后又一嚴重危害人類生命健康的疾病,尤其是其并發癥的發生,可累及多個器官,引起極高致死、致殘率,給個人和家庭均帶來沉重負擔。糖尿病視網膜病變是糖尿病主要并發癥之一,可在血糖控制良好狀況下發生,嚴重的可致盲[6]。臨床對于糖尿病視網膜病變治療方法較多,但均不能達到滿意療效,其中激光治療對于增殖型糖尿病視網膜病變具有一定療效,但對非增殖型則有明顯局限性和不良反應,因此研究并尋找一種安全有效的治療藥物是急需解決的問題。
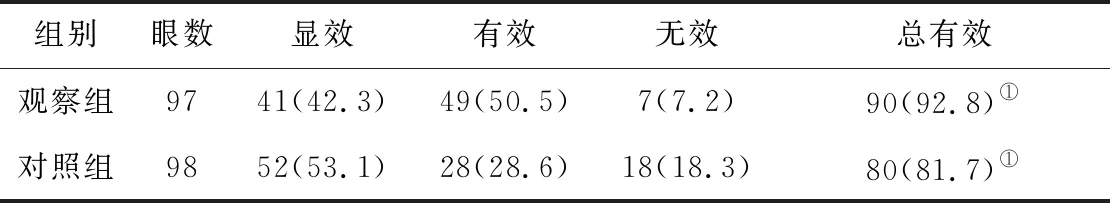
表4 2組治療后臨床療效比較 眼(%)
注:①與對照組比較,P<0.05。
目前研究發現,氧化應激在糖尿病視網膜病變的發生發展過程中發揮著重要作用,糖尿病視網膜病變患者均伴不同程度的抗氧化能力下降,自由基異常升高,引起氧化物清除受阻,大量蓄積于血液中,促使脂蛋白以及細胞膜脂質發生氧化,破壞微血管內皮細胞功能、結構[7];同時還可誘導微血管平滑肌細胞增殖、金屬蛋白酶表達、凝血因子激活以及血小板黏附聚集,損傷視網膜微血管內皮,促使血栓發生,引起微循環障礙及組織缺氧,引起糖尿病視網膜病變發生并促進其發展[8]。因此可通過改善機體氧化應激狀態達到治療糖尿病視網膜病變效果。通過檢測機體組織、血液中的一些氧化產物水平可間接反映患者體內氧化應激狀態,其中TAOC、SOD和MDA是自由基損傷以及酶促、非酶促清除自由基作用的敏感檢測指標[9]。TAOC是能夠衡量抗氧化系統功能的指標,反映機體防御體系抗氧化能力以及患者健康狀態,可敏感提示糖尿病患者的抗氧化防御能力,相較于單一抗氧化測定可更良好地反映機體抗氧化狀態[10]。SOD是氧自由基清除劑,對維持氧化及抗氧化平衡至關重要,可保護細胞行使正常功能,對其活力測定可反映出自由基產生以及毒性物質對細胞損傷狀況,也可敏感反映機體對自由基的清除能力[11]。MDA是自由基作用于不飽和脂肪酸生成的脂質過氧化終產物,其可敏感反映機體脂質過氧化水平,從而間接判斷細胞損傷程度[12]。故本研究選擇上述指標進行了觀察。
川芎嗪注射液主要成分四甲基吡嗪是由中藥川芎中提取所得的一種生物堿單體,屬新型鈣離子拮抗劑,可明顯抑制血小板聚集,清除氧自由基,可有效增強機體抗氧化應激能力,改善機體氧化應激狀態[13]。動物實驗研究發現,川芎嗪注射液可通過降低視網膜白細胞介素-1β(IL-1β)和細胞黏附分子-1(ICAM-1)的表達,延緩糖尿病大鼠視網膜病變的發生發展[14]。臨床研究發現,川芎嗪注射液還可擴張血管,促進血液循環,增強視網膜色素上皮的液體轉運能力,加快視網膜下液吸收,保證黃斑區功能、結構的相對正常,減少滲漏,從而阻止黃斑水腫發生[15-16]。本研究結果顯示,治療后2組TAOC、MDA、SOD水平均較治療前明顯改善,且觀察組各指標改善程度顯著高于對照組;治療后2組患者空腹、餐后2 h血糖均明顯降低,2組黃斑水腫發生率均明顯下降,且觀察組明顯低于對照組;觀察組臨床治療有效率明顯高于對照組。這說明NPDR患者存在氧化應激反應,川芎嗪注射液用于NPDR的治療在增強機體抗氧化應激能力、降低黃斑水腫發生率方面具有明顯優勢,可有效提高治療效果,且不會引起血糖異常波動,安全性高,值得推廣應用。但本研究未進行遠期隨訪,有待增加樣本量進一步觀察。

