老年瓣膜性心臟病患者生物瓣與機械瓣置換術后早期和中期預后的對比研究
于振坤,樊紅光,鄭哲,張桂敏,王珽,王蓓蓓,費俊杰,羅康,胡盛壽
瓣膜性心臟病(VHD)是一種常見的危害健康的心血管疾病,按病因分類大體可分為風濕性、退行性、先天性、大血管性、缺血性、感染和創傷性等[1]。VHD的病因在發展中國家以風濕性為主,而在發達國家以退行性為主[2]。隨著我國人口的老齡化,中國老年VHD患者相應增加[3],且目前開胸直視下的瓣膜置換術仍是治療VHD的主要方法[4]。由于歷史、經濟、價值觀的原因,以及合并不可逆轉的心房顫動等因素,我國的許多老年患者,為了避免將來的二次手術,經常主觀上選擇機械瓣。目前,需要接受瓣膜置換手術的老年患者選用機械瓣的早、中期結果如何仍不明了。2017年美國心臟協會(AHA)/美國心臟病學會(ACC)指南雖然下調了可選生物瓣的年齡,但對老年人選擇機械瓣是否安全的問題仍沒有給出明確建議[5]。本研究擬比較老年VHD患者接受生物瓣與機械瓣置換術后的早、中期預后。
1 資料與方法
研究對象:本研究納入了2007-01-09至2010-12-22期間在中國醫學科學院阜外醫院因VHD接受人工心臟瓣膜置換術的559例年齡大于60歲的老年患者。按置入瓣膜種類分為生物瓣組(n=319例)和機械瓣組(n=240例)。傾向分值匹配從兩組患者中匹配了192對具有相似術前、術中特征的患者,并對其術后的心功能、生存率、再次住院率以及血栓與出血相關并發癥發生率等進行比較。
手術適應證及方法:所有患者手術原因均為瓣膜有中度以上的狹窄或關閉不全,并經心電圖、經胸超聲心動圖和X線胸片明確診斷并采集數據。手術均在全麻、體外循環下進行。手術所用瓣膜為國內外常用型號,生物瓣膜包括CE-Pericardial生物瓣、Medtronic HancocK Ⅱ生物瓣等,機械瓣膜包括St.Jude 雙葉瓣、CarboMedics雙葉瓣、Sorin雙葉瓣、ATS雙葉瓣等。
術后治療及隨訪:生物瓣置換術后無持續性心房顫動患者口服3個月華法林后改服抗血小板藥物,術后發生持續性心房顫動患者終身口服華法林。機械瓣置換術后患者終身口服華法林且定期監測國際標準化比值(INR)。所有患者由專業隨訪人員進行電話和通信隨訪。
統計學方法:采用SPSS 24.0軟件進行統計分析。連續變量以±s表示,組間比較采用獨立樣本t檢驗。非連續變量以頻數和百分比表示,組間比較采用χ2檢驗。兩組患者術后生存率采用Kaplan-Meier分析,并用Log-Rank檢驗比較組間差異。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者匹配前、后的基線資料比較(表1)
匹配前,生物瓣組患者年齡為(65.2±5.5)歲,機械瓣組患者年齡為(63.0±4.3)歲,兩組患者的年齡差異有統計學意義(P<0.01)。兩組患者的左心房內徑[(48.4±12.9)mm vs (51.0±13.0)mm,P=0.03]和左心室舒張末期內徑[(53.6±9.6)mm vs (51.6±9.7)mm,P=0.03]差異均有統計學意義。兩組患者在二尖瓣位置入的生物瓣和機械瓣分別為204例和186例,差異有統計學意義(P<0.01),余瓣膜位置入例數的差異無統計學意義。匹配后,兩組患者的年齡分別為(64.1±3.1)歲和(64.0±3.2)歲,差異無統計學意義(P=0.58)。兩組患者的左心房內徑[(49.3±13.4)mm vs (48.3±11.8)mm,P=0.51]和左心室舒張末期內徑[(52.4±9.5)mm vs (52.9±9.9)mm,P=0.64]無統計學差異。各瓣膜位的人工瓣置入例數兩組無統計學差異。匹配后兩組患者基線資料無差異。
2.2 兩組患者術后早期及中期隨訪(表2)
平均隨訪(65.97±15.49)個月,隨訪率96%,失訪及拒絕隨訪兩組共17例(生物瓣組8例,機械瓣組9例)。術后30天內死亡共8例,生物瓣組和機械瓣組均有4例。去除失訪及拒絕隨訪患者,隨訪期間兩組的全因性死亡率的差異無統計學意義(13.6% vs 13.7%,P=0.98)。再次住院率差異亦無統計學意義(25.5% vs 35.9%,P=0.17)。兩組均無再次瓣膜置換患者。心房撲動/心房顫動發生率的差異無統計學意義(生物瓣組:40.6% vs 機械瓣組:49.0%,P=0.10)。β受體阻滯劑、血管緊張素轉換酶抑制劑(ACEI)/血管緊張素Ⅱ受體拮抗劑(ARB)及利尿劑的使用兩組間均無差異(P均>0.05)。兩組的缺血性腦卒中、出血性腦卒中、腹腔臟器出血及外周血管血栓栓塞發生率無差異(P均>0.05),兩組患者紐約心臟協會(NYHA)心功能的差異無統計學意義(P=0.84)。但機械瓣組的皮膚黏膜出血發生率顯著高于生物瓣組(26.8% vs 0.6%,P<0.01)。
表1 兩組患者匹配前、后的基線資料比較(±s)
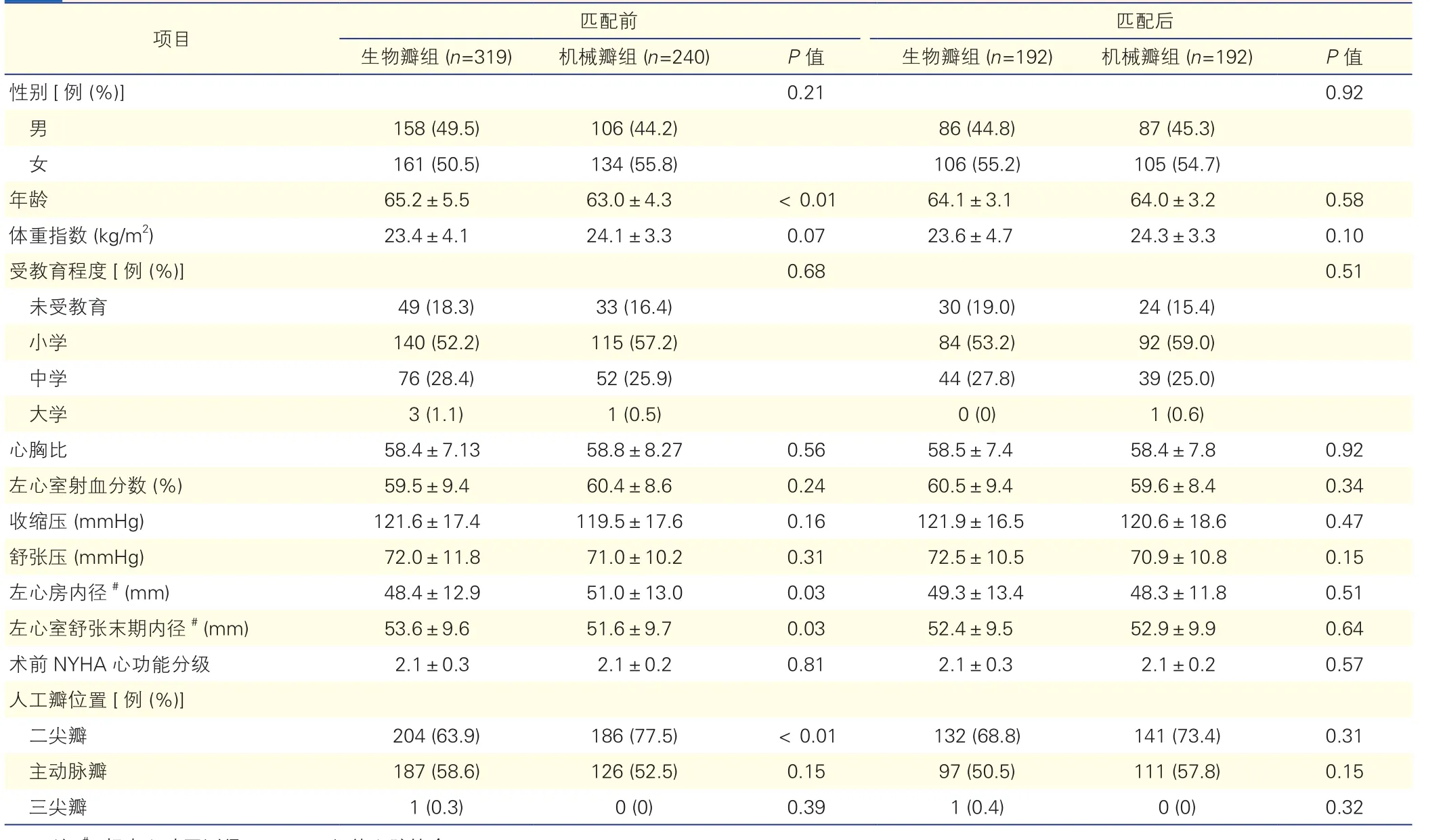
表1 兩組患者匹配前、后的基線資料比較(±s)
注:#:超聲心動圖測得。NYHA:紐約心臟協會。1 mmHg=0.133 kPa
?
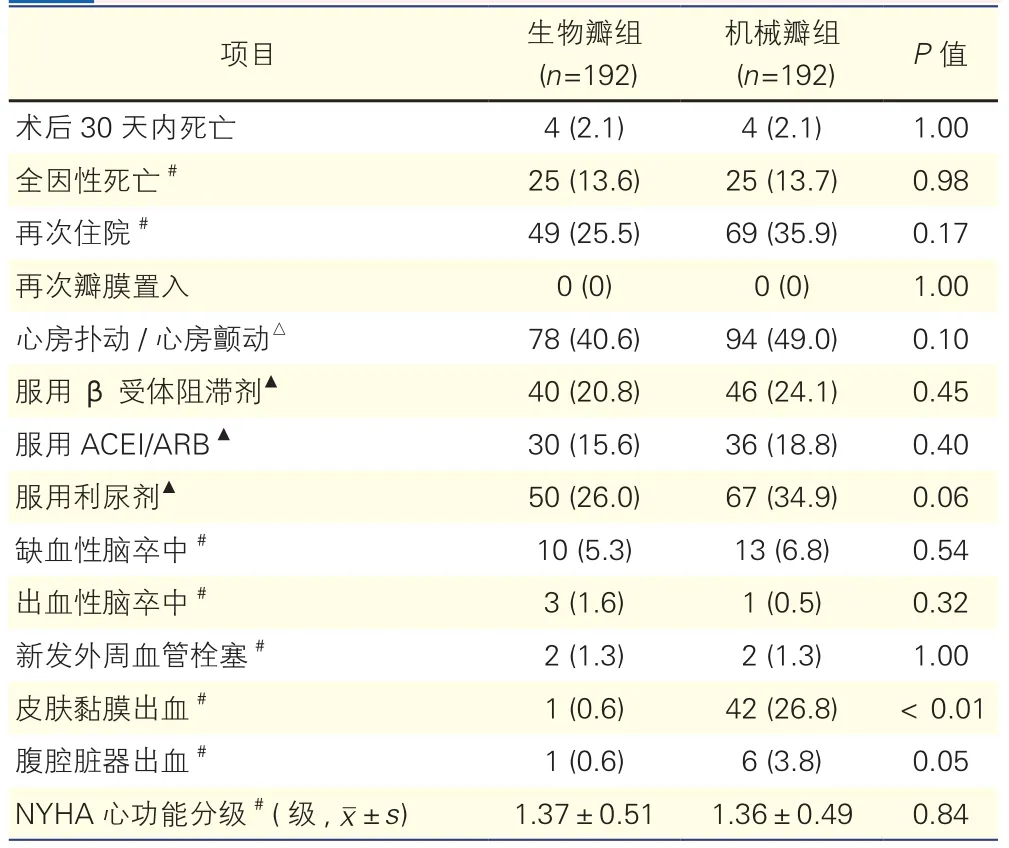
表2 兩組患者術后早期和中期隨訪結果[例(%)]
2.3 兩組患者中期生存率的差異無統計學意義(P=0.68,圖1)。無血栓與出血(腦、內臟及外周血管缺血或出血,不包括皮下出血)生存率比較兩組間差異亦無統計學意義(P=0.78,圖2)。
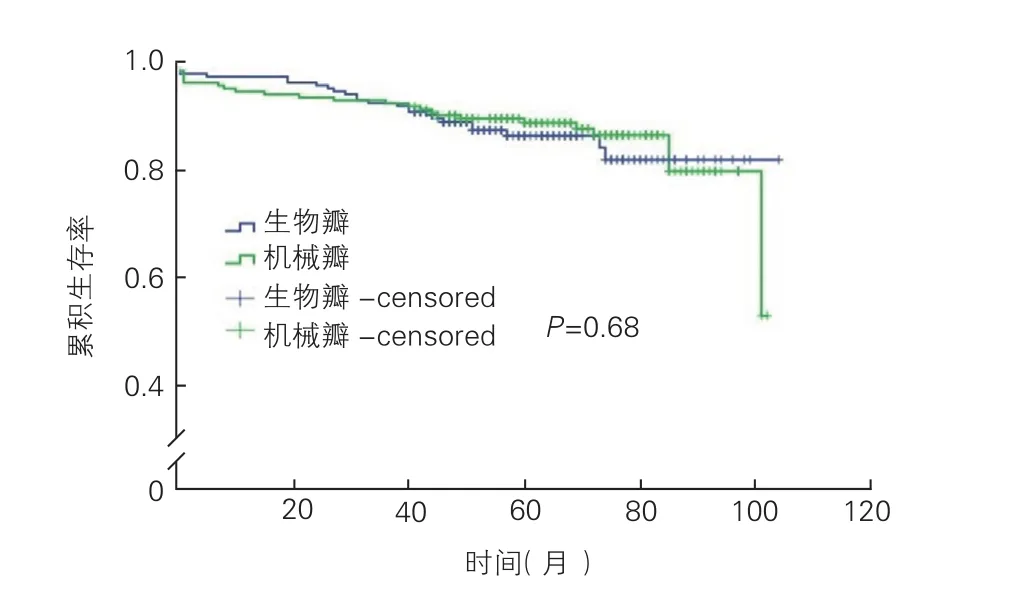
圖1 兩組患者生存率的Kaplan-meier曲線
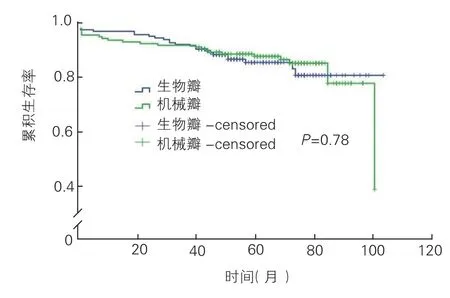
圖2 兩組患者無血栓與出血的生存率的Kaplan-meier曲線
3 討論
2017年歐洲心臟病學會(ESC)/歐洲心胸外科學會(EACTS)指南建議:對于需要置換主動脈瓣的患者,如年齡小于60歲則使用機械瓣,如年齡大于65歲則使用生物瓣;對于需要置換二尖瓣的患者,如年齡小于65歲則使用機械瓣,如年齡大于70歲則使用生物瓣。2017年AHA/ACC指南則認為年齡在50~69歲的患者采用機械瓣比采用生物瓣有更長的生存期,年齡大于70歲的患者采用生物瓣是合理的[6]。因此,對于需要接受瓣膜置換手術的老年VHD患者,尤其是年齡介于50~70歲之間的患者,選用生物瓣還是機械瓣的問題,一直困擾著醫生和患者,尤其是合并不可逆轉的心房顫動時,這個問題更加突出。
因此,我們回顧性分析了接受機械瓣和生物瓣的兩組年齡大于60歲的老年患者。我們用傾向分值匹配法來減少選擇偏差,匹配后兩組患者基線資料的差異無統計學意義(P>0.05)。結果顯示,兩組患者術后30天內死亡率及全因性死亡率的差異均無統計學意義,此結果與ESC/EACTS指南及大多數國外類似研究的觀點一致[6-8]。說明瓣膜類型并不影響死亡率。有研究表明,年齡才是患者術后死亡率的獨立危險因素,無論何種瓣膜位,高齡均會增加全因性死亡率、瓣膜相關死亡率、血栓和出血的發生率[7,9]。Hammermeister等[8]的研究表明所有年齡段患者因瓣膜結構性毀損導致的再次手術的發生率生物瓣高于機械瓣,但只在65歲以下人群中有統計學差異,而Jamieson等[9]認為無論二尖瓣位還是主動脈瓣位,兩種瓣膜的再次手術率相同。我們的研究結果則顯示:兩組患者的再次手術率相同,均無再次瓣膜置換患者,再次住院率也無明顯統計學差異。造成不同觀察結果的原因可能是我們納入的患者使用的瓣膜代數較新、壽命更長。本研究中兩組患者中期生存率無明顯差別(P=0.68),與國外學者的結論一致[10,11]。兩組患者隨訪時心功能、心房撲動/心房顫動的發生率以及β受體阻滯劑、ACEI/ARB、利尿劑的使用均無明顯差異。值得注意的是,我國人口平均壽命逐漸延長,而生物瓣的壽命仍然短于機械瓣,由生物瓣衰敗導致的再次手術不可忽視,再次手術的手術風險更高,反而會減低患者生存率[5]。另外心房顫動的發生率隨著年齡的增加而增加[12],部分更換生物瓣的患者也因心房顫動仍需服用抗凝藥。既往研究認為生物瓣血栓和出血的發生率低于機械瓣[9],但ESC/EACTS指南則認為血栓形成和血栓栓塞的風險兩種瓣膜無顯著差異。我們的研究結果顯示:除了皮膚黏膜出血外,其余抗凝相關并發癥的發生率兩種瓣膜無明顯差異。隨著抗凝治療的逐漸規范化,可以認為老年患者可以安全地接受機械瓣置換術后的長期抗凝治療。
本研究的隨訪時間偏短,而生物瓣的壽命與置入時患者的年齡和瓣膜位相關,平均壽命約為10年[13],因此大部分行生物瓣置換的患者其瓣膜尚未衰敗。我們將繼續隨訪入選患者,并納入近年來行瓣膜置換術的患者,以期得出更加準確的結論。

