高危型人乳頭瘤狀病毒基因分型與宮頸病變的相關(guān)性分析
杜利君 邢晏張兵 李欣趙佳杜娟 杜靜
( 1.川北醫(yī)學院第二臨床醫(yī)學院·南充市中心醫(yī)院檢驗科, 四川 南充 63700; 2.川北醫(yī)學院附屬醫(yī)院檢驗科,四川 南充 637000)
宮頸癌是全球女性生殖系統(tǒng)最常見的惡性腫瘤。我國每年宮頸癌新發(fā)病例約13萬,占全球新發(fā)病例總數(shù)約1/4,且逐漸年輕化,給社會和家庭造成了沉重的負擔[1-2]。迄今為止,大量研究已證實hrHPV的持續(xù)感染是導致宮頸癌發(fā)生的首要病因[3-4]。從慢性持續(xù)性hrHPV感染到最后進展為惡性腫瘤常需要10~20年的時間,在此期間,及時發(fā)現(xiàn)、盡早采取有效的措施可以阻斷宮頸癌前病變的發(fā)展,對宮頸癌的篩查及預防尤為重要[5]。眾多研究顯示,hrHPV的感染率、感染的主要型別、以及感染高發(fā)年齡段,均存在著明顯的地域差異[6]。目前關(guān)于南充地區(qū)人群hrHPV感染的相關(guān)研究較少。因此,本文通過回顧分析南充地區(qū)經(jīng)病理組織學檢查確診為宮頸疾病的334例患者的hrHPV-DNA基因分型結(jié)果,探討hrHPV與宮頸病變的關(guān)系,為臨床婦產(chǎn)科醫(yī)師鎖定高患病女性人群提供參考,并加強對感染高致病性HPV患者的追蹤和隨訪提供指導。
1 資料與方法
1.1 一般資料 選擇2015年7月~2017年3月在南充市中心醫(yī)院、川北醫(yī)學院附屬醫(yī)院經(jīng)宮頸病理組織學檢查確診為宮頸疾病且行hrHPV-DNA檢測的334例患者為研究對象,其中宮頸炎組162例,宮頸上皮內(nèi)瘤樣病變CIN I組30例,CIN II組26例,CIN III組50例,宮頸癌組66例。患者年齡21~74歲,平均(46.1±8.64)歲。排除患免疫系統(tǒng)疾病、慢性消耗性疾病、其它腫瘤疾病及行器官移植術(shù)患者。
1.2 儀器與試劑 hrHPV-DNA檢測試劑盒(上海之江生物科技股份公司),SLAN-96P實時熒光定量PCR儀器(上海宏石公司)。
1.3 檢測方法
1.3.1 標本采集與處理 采樣前3d內(nèi)嚴禁陰道用藥或沖洗,避免經(jīng)期采樣和涂抹醋酸/碘液。充分暴露宮頸口,擦凈宮頸口分泌物,將宮頸刷伸入宮頸口約1cm,旋轉(zhuǎn)3圈后取出、折斷并將其置于專用細胞保存液中,4℃保存。
1.3.2 DNA提取 取混勻后的標本1ml至離心管,12000r/min離心5min,棄上清;加入滅菌生理鹽水1ml,振蕩混勻,離心后棄上清;加入核酸提取液100ul,充分混勻,100℃金屬浴10min,離心后所得上清液即為DNA模板。
1.3.3 實時熒光PCR擴增 將PCR反應液按要求與Taq酶混勻后瞬時離心,分別取DNA模板和陰性、陽性對照4μl,加入至已分裝36μl/管的反應試劑內(nèi),蓋緊管蓋,瞬時離心后上機檢測。擴增參數(shù)設置為94℃→2 min,93℃ 10s→62℃ 31s,40個循環(huán);單點熒光檢測在62℃。
1.3.4 結(jié)果判斷 按說明書判斷結(jié)果,檢測15種hrHPV-DNA (16、18、31、33、35、39、45、51、52、56、58、59、68、66、82)。
1.4 統(tǒng)計學分析 采用SPSS 19.0統(tǒng)計軟件進行分析,計數(shù)資料用例數(shù)(n)或百分率(%)描述,不同組間發(fā)生率的顯著性檢驗采用2檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結(jié)果
2.1 宮頸病變患者hrHPV感染情況 宮頸病變患者hrHPV檢出率為53.9% 。其中CIN II組、CIN III組、宮頸癌組hrHPV感染率顯著高于宮頸炎組和CIN I組,各級別病變中hrHPV感染率比較,差異有統(tǒng)計學意義 (2=163.3,P<0.01)。隨著宮頸病變嚴重程度增加,hrHPV感染率明顯升高(趨勢性2=148.2,P<0.01) ,見表1。
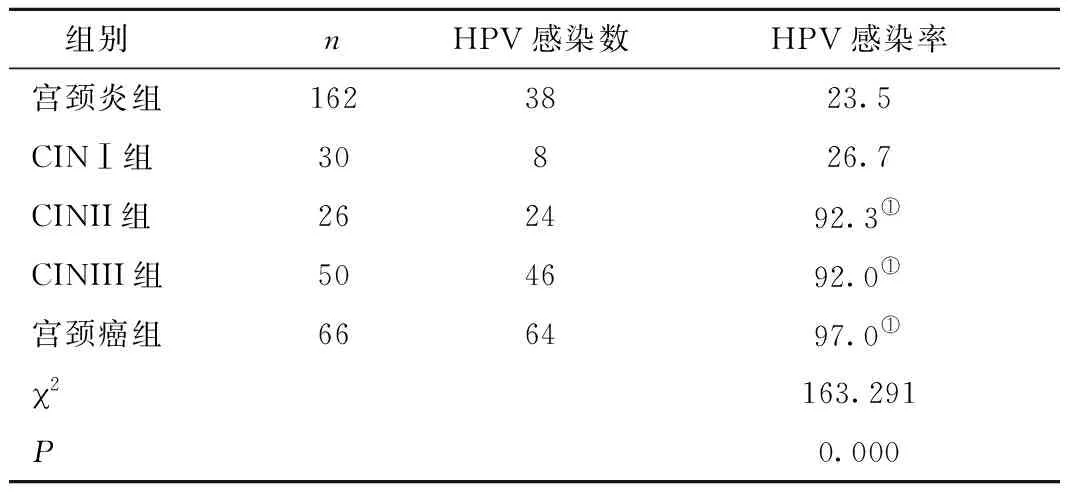
表1 宮頸病變患者hrHPV感染情況(n,×10-2) Table 1 hrHPV infection in different cervical diseases
注:與宮頸炎組和CINⅠ組比較,①P<0.01
2.2 宮頸疾病患者hrHPV單一感染和多重感染情況 在180例HPV感染患者中,多重感染率為32.2% (58/180例),單一感染率為67. 8% (122/180例);其中宮頸炎組、CIN組、宮頸癌組HPV多重感染率分別為63.2%、25.4%和21.9%,單一感染率分別為36.8%、74.6%和78.1% ,見表2。CIN組、宮頸癌組的單一感染率明顯高于宮頸炎組,二重感染率低于宮頸炎組,各級別病變中hrHPV單一感染率(2=21.4,P<0.01)、二重感染率 (2=26.5,P<0.01)均有統(tǒng)計學意義,三重、四重、五重感染率比較,差異無統(tǒng)計學差異(P>0.05),未檢出六重及以上多重感染。
2.3 宮頸病變患者hrHPV前5位亞型感染情況 在HPV感染患者中,HPV-DNA亞型陽性共檢出272次(HPV多重感染者的亞型重復計數(shù))14種亞型,未檢出45亞型。檢出率由高到低前5位型別為16型(30.9%)、58型(15.4%)、52型(11.8%)、18型(8.1%)和33型(5.1%),提示前5位的hrHPV16、58、52、18、33各型別感染率存在差異(2=90.1,P<0.01);此外,CIN組、宮頸癌組的16、18型感染率明顯高于宮頸炎組,差異有統(tǒng)計學意義(P<0.05) ,見表3。
2.4 宮頸病變患者不同年齡組HPV感染情況 在宮頸病變患者中,30~40、41~50和>50歲年齡段的hrHPV感染率顯著高于<30歲組的感染率,不同年齡段感染率比較,差異均有統(tǒng)計學意義(2=16.8,P<0.01),見表4。30~40和>50歲年齡段HPV感染率處在兩個高峰,呈現(xiàn)“U”字型特點,而41~50歲年齡段有一定程度降低;在不同年齡段CIN組、宮頸癌組患者hrHPV的感染率均高于宮頸炎組,差異有統(tǒng)計學意義(P<0.05),見表5、圖1。
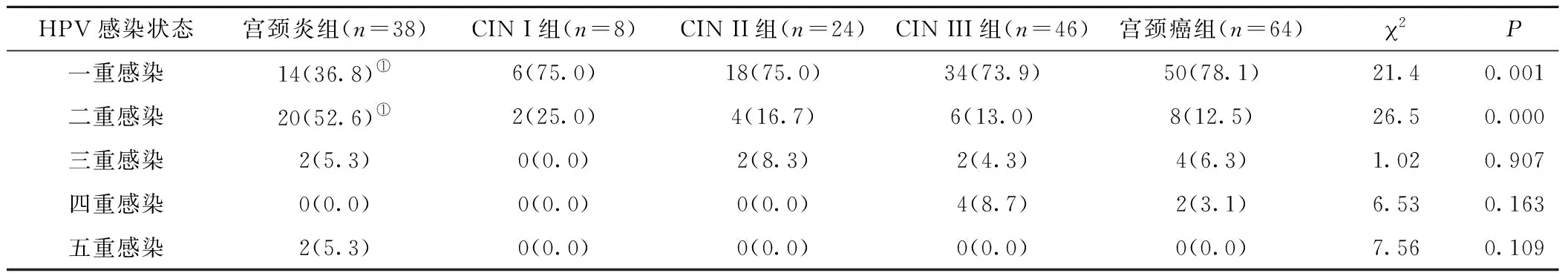
表2 宮頸病變患者hrHPV單一感染和多重感染情況(n,×10-2) Table 2 Simple and multiple infection in patients with cervical lesions
注:與CIN組和宮頸癌組比較,①P<0.05
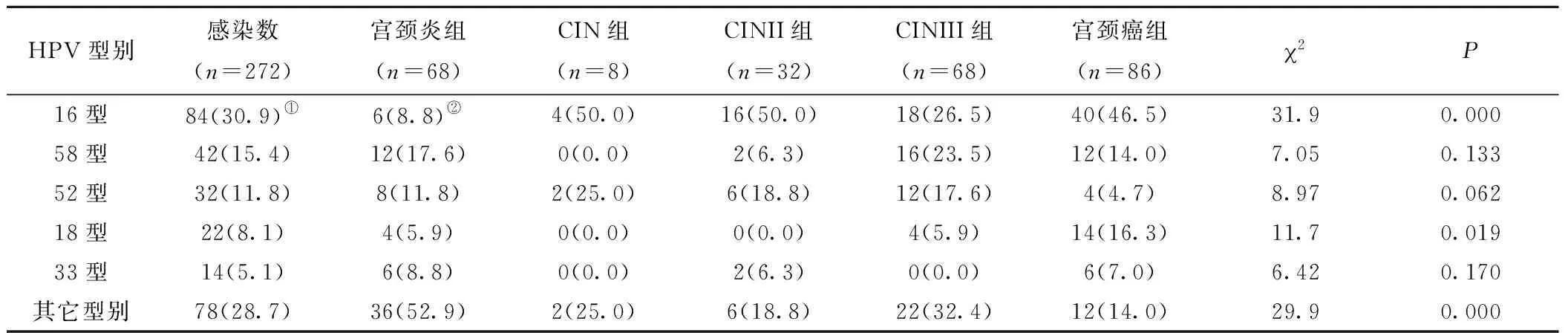
表3 宮頸病變患者hrHPV感染前5位亞型分布情況(n,×10-2)Table 3 Top five subtypes of hrHPV infection in patients with cervical lesions
注: HPV多重感染陽性者重復計數(shù),“其它”包括31、35、39、45、51、56、59、68、66、82型別。與58、52、18、33型比較,①P<0.01;與CIN組、宮頸癌組比較,②P<0.01
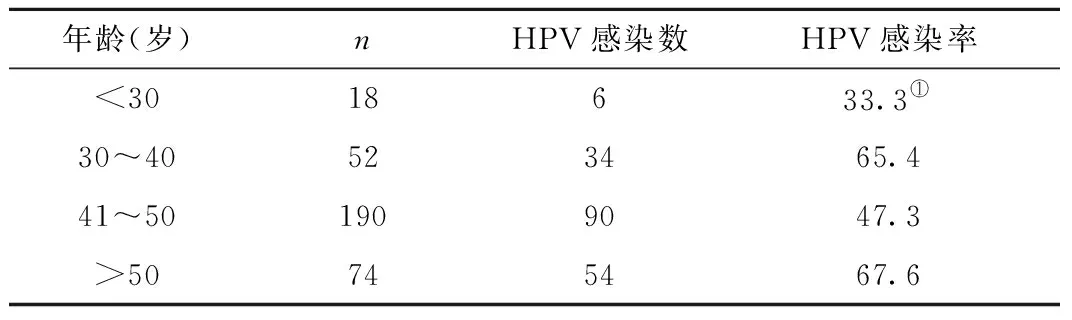
表4 宮頸病變患者不同年齡段hrHPV感染情況(n,×10-2)Table 4 hrHPV infection results in different ages of cervical lesions
注:與>30歲組比較,①P<0.05
3 討論
hrHPV持續(xù)感染是引起宮頸癌及其癌前病變的主要病因[4]。目前西部地區(qū),HPV基因型檢測是發(fā)現(xiàn)hrHPV持續(xù)感染和預防宮頸病變進展有關(guān)的最重要的決定性因素[7]。
本研究中334例宮頸病變患者,均來自于南充地區(qū)僅有的兩所三甲醫(yī)院,具有較強的均衡性和代表性,能夠較好地反映南充地區(qū)HPV亞型在不同級別宮頸病變中的感染情況。本研究結(jié)果顯示,hrHPV-DNA陽性總檢出率為53.9%。其中宮頸CIN II及以上病變hrHPV的感染率明顯高于宮頸炎和CIN I,說明隨著宮頸病變嚴重程度增加,HPV感染率明顯升高,提示hrHPV的感染在癌前病變及宮頸癌的發(fā)生、發(fā)展中,具有十分重要的作用[8]。有關(guān)hrHPV多重感染與宮頸病變程度的關(guān)系一直存在爭議,因此本文對不同級別宮頸病變程度與hrHPV多重感染進行了分析。本研究顯示,隨著宮頸病變嚴重程度增加,HPV單一感染比例逐漸升高,多重感染比例逐漸下降,說明宮頸癌可能是以HPV單一感染為主的致癌模式,而多重感染可能不是加快宮頸病變進展的主要因素,這與Miranda[9]等、馮余寬[10]等的研究結(jié)果一致。雖然本研究未發(fā)現(xiàn)不同級別的宮頸病變患者HPV三重及三重以上感染存在差異(P>0.05),但考慮到hrHPV三重以上感染病例數(shù)量較少,仍需加大樣本量進一步研究。
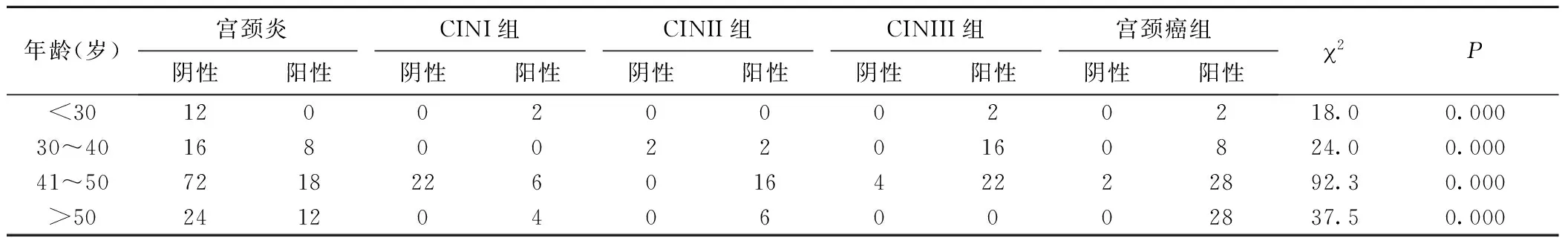
表5 不同年齡段的宮頸炎、CIN、宮頸癌患者hrHPV感染情況(n)Table 5 hrHPV infection results in different ages of cervical lesions

圖1 不同年齡段宮頸病變患者hrHPV感染情況Figure 1 hrHPV infection results in different ages
大量流行病學研究表明,HPV感染的基因型分布存在地區(qū)差異[6]。本次研究中我們發(fā)現(xiàn)在南充地區(qū)不同級別宮頸病變患者HPV感染的主要高危型型別包括HPV 16、58、52、18、33型,與我國廣泛流行的hrHPV主要型別一致[11-12]。通過對hrHPV主要型別的檢測,有望為HPV多價疫苗的生產(chǎn)提供一定的理論基礎(chǔ),亦可為該地區(qū)針對性選擇HPV多價疫苗提供一定程度的指導[13],為宮頸癌的預防提供幫助。此外,宮頸疾病患者的16型感染率明顯高于58、52、18、33型感染率(P<0.05);CIN組、宮頸癌組的16、18型感染率明顯高于宮頸炎組(P<0.05)。結(jié)果提示,HPV 16、18型是導致宮頸癌發(fā)生的最主要型別,宮頸病變的進展可能與HPV 16、18型病毒感染有著直接關(guān)系[14]。宮頸癌組織中HPV 16、18型的E6、E7在宮頸癌的發(fā)生、發(fā)展中起著重要作用,HPV感染的細胞在 E6、E7的作用下無限增殖,并逐漸向惡性方向發(fā)展[15]。此外,李淑芹等[16]人通過西多福韋對HPV18陽性的人宮頸癌HeLa細胞的凋亡研究發(fā)現(xiàn),E6可通過E6-AP與野生型p53蛋白結(jié)合形成穩(wěn)定的E6-p53復合物,促進p53蛋白降解,從而使細胞無限增殖,阻滯細胞凋亡。雖然本研究雖未發(fā)現(xiàn)廣泛流行的HPV58、52、33型在不同級別宮頸病變中的分布差異,但考慮到宮頸疾病患者HPV58、52、33型感染率較高,仍需引起足夠重視。
HPV感染具有明顯的年齡分布特點,但由于地域、文化程度、檢測方法、納入排除標準、年齡段劃分等存在差異,各地區(qū)hrHPV感染年齡段不盡相同。本研究結(jié)果顯示,在宮頸病變患者中,30~40、41~50和>50歲年齡段的hrHPV感染率分別為65.4%、45.3%和67.6%,顯著高于<30歲的33.3%,差異有統(tǒng)計學意義(P<0.05),表明30歲以上年齡段hrHPV感染率較高,且感染率呈現(xiàn)“U字型”變化特點[17-18],提示30~40歲年齡段可能與其處于性活躍期、多性伴侶、吸煙或長期使用口服避孕藥,以及多次人工流產(chǎn)或孕產(chǎn)史等因素有關(guān)[19];而41~50歲段可能與患者的認知和重視程度有關(guān),但其具體機制仍不十分清楚;且>50歲年齡段機體免疫力和抵抗力降低,不能自行清除HPV,將增加臨床及病理改變的概率,更有可能導致宮頸癌的發(fā)生[20]。因此,對于>30歲年齡段的女性感染了高致病性的HPV,應引起婦產(chǎn)科醫(yī)師的高度關(guān)注和重視。
4 結(jié)論
HPV的持續(xù)感染在宮頸癌發(fā)生、發(fā)展中起著十分重要的作用。隨著宮頸疾病嚴重程度的增加,HPV感染率明顯增加。宮頸癌可能是以HPV單一感染為主的致癌模式,而多重感染可能不是加快宮頸病變進展的主要因素。對于伴有持續(xù)性高致癌型別如16、58、52、18型HPV感染的30歲以上高發(fā)年齡段女性,要高度重視,做好定期隨訪;并結(jié)合細胞學和陰道鏡檢查及組織活檢來判斷有無癌前病變是預防宮頸癌的重要步驟。此外,由于各地區(qū)hrHPV感染存在一定的差異,因此掌握南充地區(qū)HPV感染率、主要基因型別、年齡特點,將有助于我們精準識別、合理處理南充地區(qū)CIN II及以上高風險人群,對我國宮頸癌的防治、疫苗的研發(fā)都具有十分重要的意義。

