HY+CSP治療中重度盆腔器官脫垂的安全性、療效及對睡眠質量影響觀察
陳萱 呂育純
(福建醫科大學附屬泉州第一醫院,泉州,362000)
盆腔器官脫垂是臨床較為常見的盆底功能障礙性疾病,盆腔器官脫垂患者盆底支持組織薄弱,盆腔內臟器位置出現明顯下移,以外陰部塊物脫出為主要表現,治療不及時將引起患者出現壓力性尿失禁、腸道功能紊亂,并影響患者盆腔臟器功能、性生活,導致患者生命質量低下[1]。中重度盆腔器官脫垂患者病情較為嚴重,多通過手術治療。而在中重度盆腔器官脫垂患者治療過程中,如何改善患者預后及生命質量是臨床研究重點問題。腹腔鏡下子宮-陰道骶骨固定術(HY+CSP)是修補盆腔的常用術式,該術式將網片固定在S1椎體前無血管區域,并在骶前縱韌帶實施縫合[2]。為明確該術式對患者預后的影響,本研究對婦科中重度盆腔器官脫垂患者40例實施了HY+CSP治療,現報道如下。
1 資料與方法
1.1 一般資料 選取2015年1月至2018年1月泉州第一醫院收治的對婦科中重度盆腔器官脫垂患者80例,按照隨機數表法隨機分為對照組和觀察組,每組40例,對照組患者年齡38~64歲,平均年齡(50.2±9.4)歲;POP-Q盆腔脫垂分期:Ⅱ期24例,Ⅲ期16例;并發癥:高血壓8例,糖尿病4例,壓力性尿失禁6例,子宮肌瘤等良性病變15例;觀察組患者年齡37~64歲,平均年齡(50.1±9.7)歲;POP-Q盆腔脫垂分期:Ⅱ期23例,Ⅲ期17例;并發癥:高血壓9例,糖尿病4例,壓力性尿失禁4例,子宮肌瘤等良性病變14例。2組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入標準 實施婦科檢查、超聲檢查、病理檢查確診為中重度盆腔器官脫垂患者;實施手術治療患者;醫院倫理委員會審批本研究課題;患者及家屬自愿配合治療,且簽署知情同意書。
1.3 排除標準 其他婦科疾病患者;采取其他方式治療患者;手術禁忌患者;3個月內存在腹部手術患者;其他系統及組織嚴重病變患者;中途退出研究及失訪患者;治療配合度較差患者。
1.4 治療方法 對照組實施陰式子宮切除+陰道前后壁修補術治療,使患者采取膀胱截石位,排空膀胱,實施陰式子宮切除術,分離陰道前壁黏膜、陰道膀胱間隙,將膀胱游離,隨后實施膀胱表面筋膜荷包縫合,再對陰道前壁進行縫合。將沿會陰緣與陰道后壁黏膜部位切開,分離陰道后壁黏膜并沿中線剪開,將膨出直腸分離,對直腸表面筋膜縫合,并將肛提肌對縫。觀察組行HY+CSP治療,使用腹腔鏡輔助,分離膀胱陰道間隙、直腸陰道間隙,分到陰道頂端黏膜,到達距陰道穹窿3 cm位置,對骶前部分進行分離,使右結腸旁間隙充分顯露。縱向切開骶岬前腹膜,充分顯露骶前區。將S1椎體前無血管區域作為縫合位點,將右宮骶韌帶內側腹膜切開,達到穹窿部位。選擇3 cm寬Y型網片,在腹腔鏡引導下進行網片放置,并進行縫合固定,操作中避免穿透黏膜層。縫合后向上牽拉網片,達到縫合位點,另一端在S1椎體前骶骨前縱韌帶上縫合固定,行間斷縫合。術后關閉側腹膜。
1.5 觀察指標 1)分析總結患者的手術狀況(手術時間、術中出血量、住院時間)。2)隨訪12個月,分析總結患者解剖結構變化狀況。使用POP-Q評分,以盆腔Ba、Bp點評價。3)分析總結患者術后并發癥狀況。4)分析患者性生活質量及睡眠質量狀況。性生活質量使用盆腔臟器脫垂、尿失禁性功能問卷(PISQ-12)評價,總分100分,隨評分升高,性生活質量升高;睡眠質量使用匹茲堡睡眠質量指數PSQI評價,總分21分,隨評分升高,睡眠質量下降[3]。
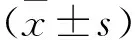
2 結果
2.1 患者的手術狀況分析 觀察組手術時間、術中出血量、住院時間明顯低于對照組(P<0.05)。見表1。
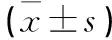
表1 患者的手術狀況分析
2.2 患者解剖結構變化狀況分析 觀察組術前、術后12個月盆腔Ba、Bp點值與對照組比較,差異無統計學意義(P>0.05)。見表2。

表2 患者解剖結構變化狀況分析
2.3 患者術后并發癥狀況分析 2組患者術后均未出現嚴重并發癥,僅對照組出現腰酸、尿潴留各1例。
2.4 患者性生活質量與睡眠質量狀況分析 觀察組術后12個月PISQ-12評分明顯高于對照組,觀察組術后12個月PSQI評分明顯低于對照組(P<0.05)。見表3。

表3 患者性生活質量與睡眠質量狀況分析分)
3 討論
目前研究發現陰道分娩損傷、盆底組織退化性改變、引起腹壓增高疾病是盆腔器官脫垂發生的主要誘因。盆腔器官脫垂發生后將嚴重影響患者生命質量,嚴重時將影響盆腔臟器功能及泌尿系統功能。當前臨床治療盆腔器官脫垂的方式較多,包括藥物治療、盆底肌訓練、子宮托、手術治療等,中重度盆腔器官脫垂患者多難以通過保守治療達到良好的治療效果,患者多需實施手術治療[4]。
本研究中觀察組性生活質量和睡眠質量更好,分析原因是:1)在HY+CSP術實施過程中,將S1椎體前無血管區域作為縫合位點,使得縫合中出血更少,且術中骶前縱韌帶實施網片縫合,通過該固定方式可有效糾正盆底肌肉及相關進筋膜組織結構位置,并促進陰道軸向恢復,保留陰道深度,促進客觀解剖結構恢復;此外,該術式可使宮頸及陰道頂端位置進行一定提高,可有效維持盆底正常解剖結構,從而促進患者術后性功能質量改善。2)HY+CSP術可并發癥發生風險更低,患者恢復更快,術后舒適度更高,更利于患者早日恢復正常生活,改善患者睡眠質量及性生活質量[5]。
綜上所述,中重度盆腔器官脫垂實施HY+CSP治療手術創傷小,術后恢復快,安全性高,且可有效改善患者性生活質量及睡眠質量,值得運用。

