心臟瓣膜置換術(shù)后患者睡眠質(zhì)量狀況調(diào)查
唐蘭馨 何土煥
(中山大學(xué)附屬第一醫(yī)院,廣州,510080)
睡眠行為障礙是指睡眠量及質(zhì)的異常或在睡眠時(shí)發(fā)生某些臨床癥狀,如睡眠減少或睡眠過(guò)多,睡行癥等[1]。睡眠障礙對(duì)患者白天的清醒水平、功能狀態(tài)、免疫水平有顯著影響,也與患者癥狀急性加重頻次、入院次數(shù)、生命質(zhì)量密切相關(guān),是影響患者預(yù)后、生命質(zhì)量的重要因素[2-4]。因此本研究旨在通過(guò)對(duì)心臟瓣膜置換術(shù)后患者進(jìn)行睡眠質(zhì)量調(diào)查,掌握患者睡眠質(zhì)量現(xiàn)狀,為提高睡眠質(zhì)量提供科學(xué)的方法,現(xiàn)將結(jié)果報(bào)道如下。
1 資料與方法
1.1 一般資料 選取2017年8月至2017年10月在中山大學(xué)附屬第一醫(yī)院收治的心臟瓣膜置換術(shù)患者38例,隨機(jī)分為觀察組和對(duì)照組,每組19例。
1.2 納入標(biāo)準(zhǔn) 1)心臟瓣膜置換術(shù)的患者;2)能夠表達(dá)自我感受;3)自愿參加本次調(diào)查。
1.3 排除標(biāo)準(zhǔn) 昏迷、神志不清楚的患者。
1.4 研究方法
1.4.1 調(diào)查工具 采用匹茲堡睡眠質(zhì)量調(diào)查指數(shù)量表(Pittsburgh Sleep Quality Index,PSQI)評(píng)定睡眠質(zhì)量,量表由19個(gè)自評(píng)條目和5個(gè)他評(píng)條目構(gòu)成,其中第19個(gè)自評(píng)條目和5個(gè)他評(píng)條目不參與計(jì)分,前18個(gè)條目組成7個(gè)維度,每個(gè)維度按0~3級(jí)計(jì)分,各維度積累得分為PSQI總分,范圍0~21分。分?jǐn)?shù)越高表示睡眠質(zhì)量越差,PSQI≥8分表示“睡眠不良”,PSQI<8分表示“睡眠良好”。國(guó)內(nèi)對(duì)此表進(jìn)行信度與效度的分析表明信度、效度較好,簡(jiǎn)單易用,適合國(guó)內(nèi)患者使用[5]。
1.5 調(diào)查方法 于患者ICU返回病房第3天由研究者發(fā)放PSQI,采用統(tǒng)一的指導(dǎo)語(yǔ),由被調(diào)查者獨(dú)立填寫(xiě)或者研究者協(xié)助填寫(xiě)。
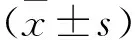
2 結(jié)果
2.1 患者睡眠質(zhì)量狀況 測(cè)試日38例心臟瓣膜置換術(shù)后患者中睡眠不良“PSQI≥8分”為31例,占81.58%。
2.2 不同性別、年齡、學(xué)歷睡眠質(zhì)量的差異 見(jiàn)表1。
2.3 與國(guó)內(nèi)正常人常模[6]比較 各維度因子分及PSQI總分顯著高于國(guó)內(nèi)常模,差異有統(tǒng)計(jì)學(xué)意義(P<0.01)。
2.4 與內(nèi)、外科住院患者[7-8]的比較 PSQI總分比較,差異均有統(tǒng)計(jì)學(xué)意義(P<0.05),其中在睡眠質(zhì)量、睡眠時(shí)間、催眠藥物、日間功能障礙4個(gè)因子分顯著高于內(nèi)、外科住院患者,差異有統(tǒng)計(jì)學(xué)意義(P<0.01),其他3個(gè)因子與住院患者比較,差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05)。

表1 患者睡眠質(zhì)量的單因素分析
3 討論
2015年,美國(guó)胸科協(xié)會(huì)(The American Thoracic Society,ATS)發(fā)布的新的政策聲明“睡眠的重要性”中建議就群體而言成人最優(yōu)睡眠時(shí)長(zhǎng)為7~9 h,但存在個(gè)體差異。睡眠時(shí)間過(guò)短(≤6/24 h)與負(fù)性轉(zhuǎn)歸相關(guān),包括死亡。睡眠時(shí)間過(guò)長(zhǎng)(>9~10 h/24 h)可能同樣與負(fù)性健康轉(zhuǎn)歸相關(guān)[9]患者作為特定的人群更需要充足的睡眠。心臟瓣膜置換術(shù)后患者睡眠質(zhì)量狀況:本研究通過(guò)對(duì)心臟瓣膜置換術(shù)患者進(jìn)行調(diào)查,不同性別、年齡、學(xué)歷睡眠質(zhì)量的差異無(wú)統(tǒng)計(jì)學(xué)意義(P>0.05),說(shuō)明不同性別、年齡、學(xué)歷的患者睡眠質(zhì)量沒(méi)有區(qū)別,也有可能是樣本量較小導(dǎo)致的。38例患者PSQI總分及各維度因子上都顯著高于國(guó)內(nèi)正成人常模[6](P<0.01),睡眠不良“PSQI≥8分”的發(fā)生率為81.58%高于內(nèi)科住院患者63.6%[7]和外科住院患者65.24%[8]的發(fā)生率,表明心臟瓣膜置換術(shù)后患者較正常人和其他住院患者而言更容易出現(xiàn)睡眠不良。原因可能是一方面疾病帶來(lái)的主觀不適,例如疼痛、呼吸困難、咳嗽、腹脹等軀體癥狀顯著干擾睡眠質(zhì)量[10-11],另一方面睡姿的改變心肺疾病患者由于疾病原因采取強(qiáng)迫體位影響睡眠質(zhì)量[12]。所以,醫(yī)護(hù)人員應(yīng)重點(diǎn)關(guān)注心臟瓣膜置換術(shù)后患者的睡眠狀況。

表2 心臟瓣膜置換術(shù)后患者與國(guó)內(nèi)正常人常模及內(nèi)、外科住院患者比較
心臟瓣膜置換術(shù)后患者睡眠質(zhì)量各維度因子的狀況:從表2可以看出,比較內(nèi)、外科的患者,心臟瓣膜置換術(shù)后患者在睡眠質(zhì)量、睡眠時(shí)間、催眠藥物、日間功能障礙4個(gè)方面差異顯著,表明較其他住院患者而言睡眠質(zhì)量更差、睡眠時(shí)間更短、使用催眠藥物的頻率更為頻繁以及日間更易覺(jué)得困倦和精力不足。原因可能有以下幾點(diǎn)[13]:1)手術(shù)方式、留置管道牽拉、咳嗽導(dǎo)致胸廓張力增加等引起的疼痛是影響睡眠質(zhì)量不可避免的最主要因素從而造成入睡困難;2)環(huán)境的改變破壞睡眠習(xí)慣以及術(shù)后焦慮、不安等興奮交感神經(jīng)引起睡眠不良;3)被動(dòng)體位、管道的限制、擔(dān)心管道松脫的心理壓力、使用利尿藥物等引起患者睡眠中斷表現(xiàn)為難以保持睡眠,醒后難以再睡導(dǎo)致總睡眠時(shí)間縮短。4)手術(shù)時(shí)長(zhǎng)、術(shù)后鎮(zhèn)靜等使得患者術(shù)后睡眠形態(tài)紊亂,表現(xiàn)為日間功能障礙,夜間難以入睡,從而導(dǎo)致催眠藥物的服用頻率高于其他住院患者。因此醫(yī)務(wù)人員應(yīng)該從影響心臟手術(shù)患者睡眠質(zhì)量的各個(gè)因子入手,實(shí)行綜合的治療護(hù)理方案,改善患者的睡眠質(zhì)量。
- 世界睡眠醫(yī)學(xué)雜志的其它文章
- 急診護(hù)理人員睡眠質(zhì)量和心理狀況的調(diào)查研究
- 離休干部心理問(wèn)題分析及心理護(hù)理對(duì)睡眠質(zhì)量的影響
- 心理護(hù)理聯(lián)合認(rèn)知行為干預(yù)改善老年療養(yǎng)干部睡眠障礙的效果評(píng)價(jià)
- 心理護(hù)理聯(lián)合人文關(guān)懷護(hù)理對(duì)改善宮頸癌患者圍手術(shù)期睡眠質(zhì)量的作用
- 舌體大小與阻塞性睡眠呼吸暫停低通氣綜合征發(fā)病的相關(guān)性
- 低溫等離子射頻扁桃體切除及腺樣體手術(shù)治療兒童阻塞性睡眠呼吸暫停低通氣綜合征的療效

