產后逐瘀膠囊聯合縮宮素預防剖宮產產后出血臨床研究
王永淑,韓紅艷,關曉琳
新鄉醫學院第三附屬醫院婦產科(新鄉453000)
剖宮產是解決陰道難產及部分孕期并發癥的有效方式,近年來呈現明顯的上升趨勢,WHO調查資料顯示我國剖宮產率高達50%以上,伴隨其而來的則是產后出血發生率的逐年增高[1-2]。產后出血病情兇險,進展迅速,若未及時采取有效的救治措施,可能導致產婦喪失生育能力,嚴重者還會出現彌漫性血管內凝血、多臟器功能衰竭等嚴重并發癥而威脅到生命安全[3]。因此,選擇安全而有效的手段預防產后出血的發生具有重要意義。縮宮素是預防和治療產后出血的一線藥物,雖安全性和有效性得到臨床的普遍認可,但在臨床實踐過程中仍發現部分產婦在單獨應用縮宮素后止血效果不良[4]。產后逐瘀膠囊為中藥組方,具有活血調經、祛瘀止痛的功效[5]。本研究通過探討產后逐瘀膠囊預防剖宮產產后出血的臨床療效,并對安全進行分析,以為臨床應用提供更加豐富的證據,具體情況如下所示。
資料與方法
1 一般資料 選取2016年3月至2017年2月收治的272例剖宮產產婦按隨機數字表法分成觀察組和對照組,每組各136例。觀察組年齡20~39歲,平均(29.07±5.39)歲;孕周37~41周,平均(38.85±1.06)周;初產婦77例,經產婦59例;產次0~3次,平均(1.33±0.54)次;剖宮產原因:頭盆不稱25例,羊水過少37例,瘢痕子宮69例,雙胎5例;胎兒出生時體重2.3~4.2kg,平均(3.15±0.41)kg。對照組年齡21~38歲,平均(29.18±5.16)歲;孕周37~40周,平均(38.73±1.02)周;初產婦75例,經產婦61例;產次0~3次,平均(1.28±0.52)次;剖宮產原因:頭盆不稱23例,羊水過少35例,瘢痕子宮74例,雙胎4例;胎兒出生時體重2.1~4.3kg,平均(3.18±0.43)kg。所有產婦均為擇期手術,麻醉方式均為硬膜外麻醉,排除妊娠期高血壓疾病、妊娠糖尿病、心肝腎功能障礙、精神類疾病、無法正常溝通、羊水過多、中重度貧血、術前抗凝治療及惡性腫瘤者,本研究符合醫學倫理學標準,經我院倫理委員會批準后實施,產婦及家屬對本研究方案的目的和方法均清楚知曉,自愿加入并簽署知情同意書,兩組年齡、孕周等情況比較無明顯差別(P>0.05),具有可比性。
2 治療方法 兩組術前均積極對貧血進行糾正,通過超聲檢查確定胎盤位置及手術路徑,麻醉生效后切開皮膚及子宮,注意需盡量避開胎盤。對照組在胎兒娩出后立即于切口上方的子宮肌壁內注射縮宮素(國藥準字號H32025280)20U,同時靜脈滴注20U,術后4h肌注10U,后每隔12h注射1次,連續注射3d。觀察組在對照組的基礎上給產后逐瘀膠囊(國藥準字號Z20083018)0.9g/次,3次/d,口服,連續用藥3d。
3 觀察指標及判定標準 觀察指標為兩組產后出血發生率、不良反應發生率、術后2、12、24h出血量及術前、術后子宮血流動力學指標。產后出血發生的判定:術后24h內陰道出血量≥1000ml[6]。術后出血量的計算方法:在產婦臀下放置事先稱好重量的無菌漿墊,更換后再次稱重,將凈增質量按1.05g=1.00 ml的比例進行換算[7]。子宮血流動力學指標包括子宮動脈收縮期峰值流速(PSV)、子宮動脈搏動指數(PI)、子宮動脈阻力指數(RI)。
4 統計學方法 所有數據均由SPSS 17.0統計學軟件處理,計量資料用)表示,差異性比較采用t檢驗,計數資料以[例(%)]表示,比較采用χ2檢驗,以P<0.05表示差異具有統計學意義。
結 果
1 兩組產后出血發生率及不良反應發生率比較與對照組相比較,觀察組產后出血率發生率明顯較低,而兩組不良反應發生率則無明顯差別,見表1。
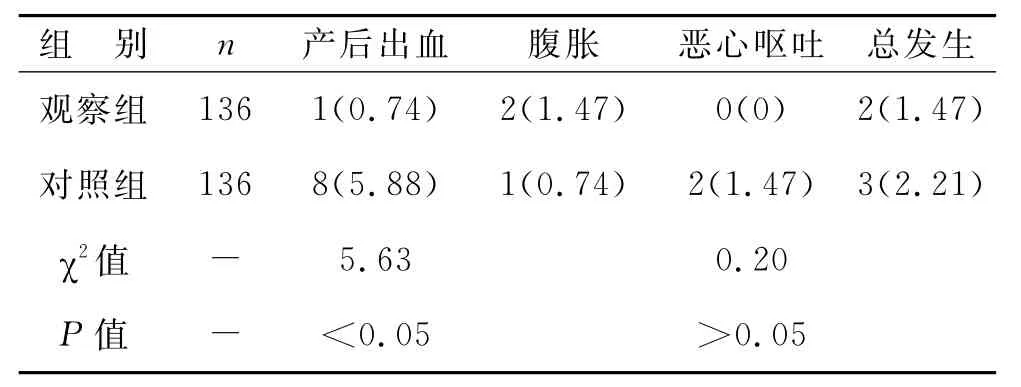
表1 兩組產后出血發生率及不良反應發生率比較 [例(%)]
2 兩組術后2h、12h、24h出血量比較 與對照組相比較,觀察組術后2h、12h、24h出血量均明顯更少,見表2。
3 兩組術前、術后子宮血流動力學指標比較 兩組術前PSV、PI及RI均無明顯差別;術后與對照組相比較,觀察組PSV更高,而PI及RI則明顯較低。見表3。

表2 兩組術后2h、12h、24h出血量比較(ml)
討 論
產后出血是產婦死亡的常見原因,也是產婦產后常見的危急重癥,以往對于產后出血關注的重點為臨床的急救處理,但該病救治難度大[8]。隨著研究的不斷深入,越來越多的觀點傾向于產后出血的預防重于治療[9]。我國計劃生育政策在近年來出現較大的調整,二胎妊娠、高齡妊娠急劇增多,剖宮產率也明顯更高,產婦發生產后出血的幾率顯著增加,圍生期風險加大,對產后出血的預防更成為產科工作中的重中之重。
表3 兩組術前、術后子宮血流動力學指標比較
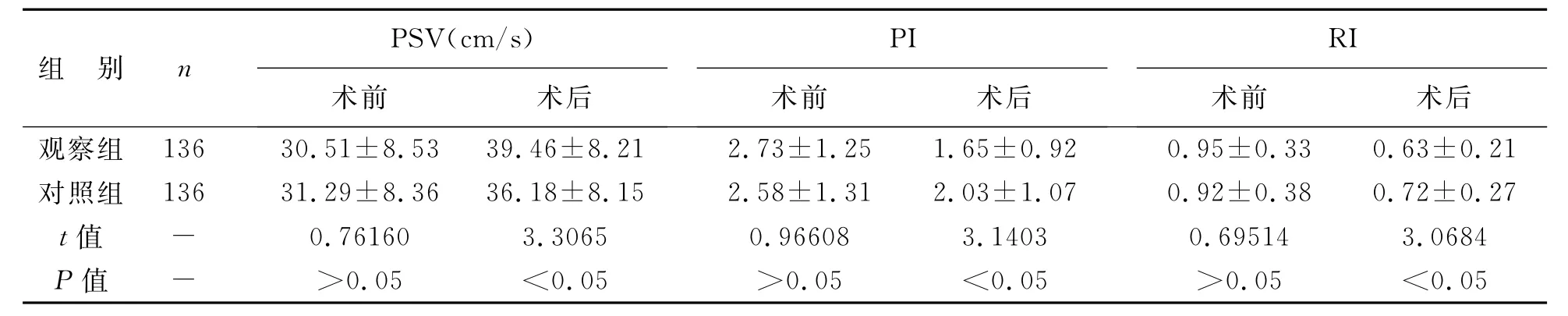
表3 兩組術前、術后子宮血流動力學指標比較
?
產后宮縮乏力、產道損傷、胎盤因素及凝血功能障礙是目前公認的產后出血發生的四大危險因素,其中又以產后宮縮乏力最為常見[10-12]。因此,通過藥物手段促進子宮平滑肌的正常收縮也成為預防產后出血的主要手段。縮宮素為人工合成的多肽類激素,是最常用的宮縮劑,經非胃腸途徑用藥后可與子宮平滑肌上相應的受體結合而增加子宮收縮的頻率和強度,使子宮肌層內部的血管受到壓迫而促進創面血竇的關閉,從而減少出血量。但縮宮素在胎盤產生的縮宮素酶的作用下會在短時間內被滅活及清除,故半衰期較短,需不斷增加劑量才能維持有效濃度,且當受體位點飽和后,繼續增加劑量不但無效,甚至還會增加不良反應的發生率[13-14]。
產后出血屬中醫“產后血崩”的范疇,認為產時創傷致失血過多而耗氣,氣虛下陷,沖任不固,血失統攝,溢于脈外,另一方面,氣虛而血行不暢,瘀血內阻致沖任失暢及血不歸經[15],故氣虛血瘀是該病的主要病機,氣虛為本,血瘀為標,治宜補氣養血、祛瘀通經。產后逐瘀膠囊由益母草、炮姜、川芎、當歸4味中藥組成,益母草味辛、微苦,具有去瘀生新之功,能有效的促進胞宮內容物的排出;炮姜味苦、性溫,具有溫經止血、溫通祛瘀之功;川芎味辛甘,性溫,具有行氣止痛、逐血通經之功;當歸味辛甘、性溫苦,具有活血補血、引導氣血所歸之功。四藥共奏行氣止痛、活血止血之效。
本組資料中,對照組產婦在胎兒娩出后常規使用縮宮素,觀察組在對照組的基礎上給予產后逐瘀膠囊,經分析顯示,觀察組產后出血發生率為0.74%,明顯低于對照組的5.88%(P<0.05),觀察組2、12、24h出血量分別為(85.95±22.18)ml、(106.58±25.89)ml、(119.78±28.16)ml,均明顯少于對照組的(95.43±24.63)ml、(118.34±27.25)ml、(132.43±29.22)ml(P<0.05),兩組術前PSV、PI及RI均無明顯差別(P>0.05),觀察組術后PSV 為(39.46±8.21)cm/s,明顯高于對照組的(36.18±8.15)cm/s(P<0.05),觀察組術后PI、RI分別為(1.65±0.92)、(0.63±0.21),均明顯低于對照組的(2.03±1.07)、(0.72±0.27)(P<0.05),說明產后逐瘀膠囊能有效的改善剖宮產產婦產后子宮血流動力學指標,從而增強子宮的收縮力,促進子宮復舊,而減少出血量,預防產后出血的發生。觀察組不良反應發生率為1.47%,對照組為2.21%,兩組之間無明顯差異(P>0.05),說明產后逐瘀膠囊在增強臨床療效的同時,并不會引起不良反應增多,故安全性值得肯定。
綜上所述,產后逐瘀膠囊能有效的改善剖宮產產婦子宮血流動力學,從而預防產后出血的發生,且無明顯不良反應,值得應用。

