妊娠期個性化飲食指導和營養管理對初產婦分娩結局的影響
鐘芳紅 張彥芳 黃英
【摘要】 目的:為了優化初產婦的分娩結局,探討妊娠期個性化飲食指導和營養管理實施的價值和意義。方法:選取2017年10月-2019年1月來本院就診的初產婦200例作為研究對象,通過奇偶數法將其平均分為兩組,其中妊娠至分娩期間接受常規飲食指導和營養管理的100例初產婦設為對照組,妊娠至分娩期間接受個性化飲食指導和營養管理的100例初產婦設為觀察組,探討妊娠期實施個性化飲食指導和營養管理對初產婦分娩結局的影響。結果:與對照組相比,觀察組體重增長合適率更高,而妊娠期糖尿病和妊娠期高血壓疾病發生率均更低(P<0.05);與對照組相比,觀察組自然分娩率更高,而巨大兒娩出率、新生兒窒息發生率以及產后出血發生率均更低(P<0.05);隨著妊娠周期的增加,觀察組孕產婦身體質量指數(BMI)均低于對照組,差異均有統計學意義(P<0.05)。結論:初產婦妊娠期接受個性化飲食指導和營養管理措施,不僅可以減少妊娠期間各種并發癥的發生率,還能保證孕婦妊娠期營養均衡,優化妊娠結局,增加自然分娩率,效果顯著,值得臨床推廣。
【關鍵詞】 妊娠期 個性化飲食指導 營養管理 分娩結局
Effect of Personalized Dietary Guidance and Nutritional Management during Pregnancy on Pregnancy Outcome of Primipara/ZHONG Fanghong, ZHANG Yanfang, HUANG Ying. //Medical Innovation of China, 2019, 16(29): -126
[Abstract] Objective: To improve the pregnancy outcome of primipara and explore the value and significance of Personalized dietary guidance and nutrition management during pregnancy. Method: According to the relevant requirements of random number table method, 200 primipara who came to our hospital from October 2017 to January 2019 were selected as the research objects and divided into two groups by odd and even number method. 100 primiparas who received routine dietary guidance and nutrition management from pregnancy to childbirth were set as the control group, 100 primiparas who received personalized dietary guidance and nutrition management were selected as the study group, the effect of personalized dietary guidance and nutrition management on the pregnancy outcome of primiparas during pregnancy were explored. Result: Compared with the control group, the suitable rate of maternal weight growth was higher in the observation group, while the incidence of gestational diabetes mellitus and gestational hypertension were lower (P<0.05). Compared with the control group, the natural delivery rate of the observation group was higher, while the incidence of macrosomia, neonatal asphyxia and postpartum hemorrhage were lower (P<0.05). The body mass index (BMI) of pregnant and lying-in women in the observation group were significantly lower than those in the control group (P<0.05). Conclusion: Personalized dietary guidance and nutrition management measures for primipara during pregnancy can not only reduce the incidence of complications during pregnancy, but also ensure the nutritional balance of pregnant women during pregnancy, improve pregnancy outcomes and increase the probability of natural childbirth, the effect is remarkable and worthy of clinical promotion.
[Key words] Pregnancy Personalized dietary guidance Nutrition management Pregnancy outcome
First-authors address: Ganzhou Peoples Hospital, Ganzhou 341000, China
doi:10.3969/j.issn.1674-4985.2019.29.032
圍生期是女性在生育期間較為特殊的時期,在此期間,除了孕婦自身對營養的需求較高外,胎兒在妊娠不同時期也需要從母體獲得大量的營養供應,因此,圍生期階段孕產婦攝取足夠的營養對改善母嬰結局具有重要的意義[1]。文獻[2]報道指出,孕產婦如果在圍生期攝取不到充足的營養,很容易因營養不良而增加母嬰各種不良事件的發生率。國內最新統計表明,目前我國至少有20%左右的孕產婦在圍生期因攝取營養不足而無法滿足胎兒的生長發育需要,部分胎兒因妊娠期無法從孕婦那里得到充足的營養而出現發育遲緩[3]。雖然我國目前十分重視產前教育,但仍存在孕產婦飲食結構混亂,偏食、飲食攝入過度等現象十分普遍,這樣很容易引發孕產婦出現營養失衡或者營養不良,各種妊娠期并發癥發生的可能性大大增加[4]。為了優化初產婦的分娩結局,按照隨機數字表法的相關要求在2017年10月-2019年1月本院接診的初產婦中選取200例作為研究對象,并通過奇、偶數法將其平均分組后給予不同的飲食指導和營養管理措施,取得了一定的成果。現報告如下。
1 資料與方法
1.1 一般資料 選取2017年10月-2019年1月來本院就診的初產婦200例作為研究對象。通過奇偶數法將其平均分為兩組,其中妊娠至分娩期間接受常規飲食指導和營養管理的100例初產婦設為對照組,妊娠至分娩期間接受個性化飲食指導和營養管理的100例初產婦設為觀察組。(1)納入標準:入組的孕婦為初產婦且均于孕12周內在本院建立圍生期健康檔案,行彩色超聲檢查提示為單胎,孕前體質量指數 (BMI)正常,月經規律,預產期準確。(2)排除標準:①同時合并慢性病如高血壓、糖尿病者; ②伴有精神異常或認知功能障礙者; ③伴有重要組織臟器如心、肝、腎功能疾病者。本次研究經過醫院倫理委員會討論通過并備案,且入組孕產婦均對此次研究知情并簽訂協議書。
1.2 方法 對照組孕產婦在妊娠至分娩期間接受常規飲食指導和營養管理,具體包括:圍生期生育檔案建立后,醫務人員要指導孕產婦按時完成各種相關的輔助檢查,同時記錄孕產婦隨診期間的體質量改變,以及各項生理指標如血壓、血脂、血糖等的變化,記錄孕產婦的腹圍、宮高等相關數據。參考《中國居民膳食指南》中妊娠期飲食標準,根據孕產婦的妊娠周期給予相應的健康宣教,尤其是孕期如何預防各種并發癥的發生、如何調整個人飲食以及控制妊娠期體重等知識的宣傳,增加孕產婦圍生期攝取足夠營養的意識。而觀察組則根據孕產婦的實際情況同時給予個性化飲食指導和營養管理,具體包括:認真詳細的記錄孕產婦的1周食譜,從而了解孕產婦每天的飲食結構和攝取量。然后根據孕產婦的體質量、進食量和活動量等情況做量化分析,通過軟件計算出孕產婦的飲食能量攝入比,秉承少食多餐的基本原則,為孕產婦擬定個性化的飲食方案,調整飲食中各重要營養物質如碳水化合物、蛋白質、脂肪、維生素等的配比。同時參考《美國IOM 修訂的孕期增重指南》對孕婦妊娠期不同階段的體重進行控制。營養管理則主要是通過各種通信手段和孕產婦保持交流與溝通,做好孕產婦的個體化管理,保證孕產婦在圍生期各階段都能夠及時調整飲食營養攝取方案,維持血壓、血脂、血糖等指標的穩定,同時要指導孕產婦家庭做好配合工作。并根據孕產婦的體質量增長情況為其擬定適宜運動方案,例如每天活動的時間、活動的次數和方式等,鼓勵孕產婦進行有氧運動,運動期間心率控制在130次/min以內,嚴禁空腹運動,防止出現低血糖。同時還有對孕產婦的生活方式進行指導,尋找問題所在,幫助其改變以往的壞習慣[5-6]。
1.3 觀察指標 詳細記錄觀察組和對照組孕產婦妊娠至分娩期間孕產婦體重增長合適率、妊娠期糖尿病和妊娠期高血壓的發生率、巨大兒娩出率、新生兒窒息發生率、產后出血發生率,用統計學軟件對兩組間的差異進行比較;記錄對照組和觀察組孕產婦妊娠不同階段(孕初期、孕12周、孕28周、分娩前)的BMI指數變化,同樣用統計學軟件對兩組間的差異進行比較。
1.4 統計學處理 采用SPSS 22.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用字2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般資料比較 觀察組100例初產婦,年齡20~32歲,平均(26.4±3.3)歲;孕周37.3~40.2周,平均(37.9±1.7)周;孕前BMI指數20.6~25.1 kg/m2,平均(22.7±1.7)kg/m2。對照組100例初產婦,年齡21~33歲,平均(26.2±3.1)歲;孕周37.4~40.1周,平均(37.7±1.6)周;孕前BMI指數20.3~25.3 kg/m2,平均(22.4±1.6)kg/m2。兩組年齡、孕周、孕前BMI指數比較,差異均無統計學意義(P>0.05),具有可比性。
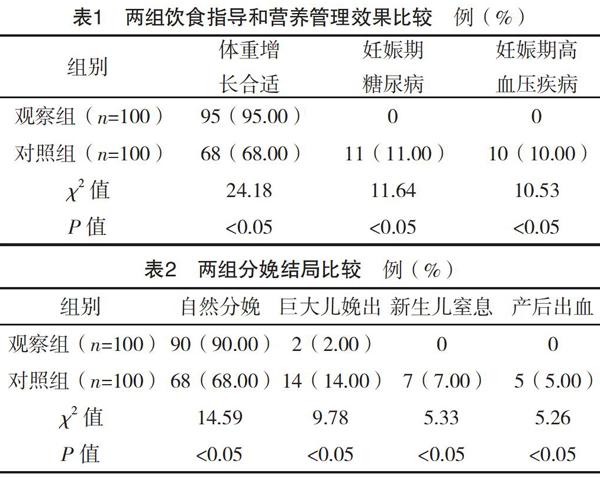
2.2 兩組飲食指導和營養管理效果比較 觀察組體重增長合適率、妊娠期糖尿病發生率和妊娠期高血壓疾病發生率與對照組相比,差異均有統計學意義(P<0.05),見表1。
2.3 兩組分娩結局比較 觀察組自然分娩率、巨大兒娩出率、新生兒窒息發生率及產后出血發生率與對照組相比,差異均有統計學意義(P<0.05),見表2。
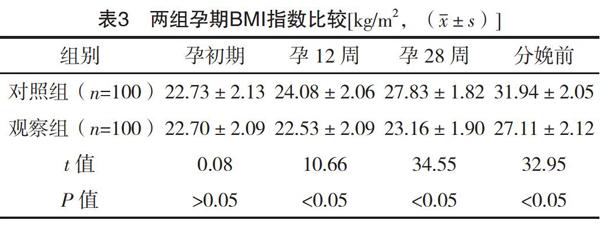
2.4 兩組孕期BMI指數比較 兩組孕初期BMI指數比較,差異無統計學意義(P>0.05);觀察組孕12周、孕18周和分娩前BMI指數均低于對照組,差異均有統計學意義(P<0.05)。見表3。
3 討論
妊娠期是胎兒于母體內成長的重要時期,此階段內母體供應胎兒發育成熟所需的全部營養,因此一旦母體出現營養缺乏,會直接對胎兒的生長發育造成負面影響[7-8]。有研究數據顯示,胎源性疾病絕大多數與人類健康有關,而合理的營養狀態在妊娠不同時期內均發揮著重要的作用[9]。有統計資料表明,現階段我國有相當大比例的孕產婦妊娠期間攝取到的營養不能達到孕期營養要求,不僅影響胎兒健康,嚴重時甚至導致胎兒生長發育遲緩[10]。因此,孕期保持營養攝取均衡對降低妊娠期間不良事件發生率具有重要的意義。此次研究顯示,與對照組相比,觀察組體重增長合適率更高(P<0.05),而妊娠期糖尿病和妊娠期高血壓疾病發生率均更低(P<0.05);與對照組相比,觀察組自然分娩率更高(P<0.05),而巨大兒娩出率、新生兒窒息發生率以及產后出血發生率均更低(P<0.05);隨著妊娠周期的增加,觀察組BMI指數均低于對照組,差異均有統計學意義(P<0.05),這與文獻[11-12]報道結果一致,同時也說明初產婦妊娠期接受個性化飲食指導和營養管理措施具有重要的臨床應用價值。妊娠期個性化的飲食指導和營養管理堅持以人為本、預防為主的基本原則,于妊娠初期即對妊娠期間可能引發的一系列并發癥進行干預,盡可能優化妊娠結局[13-15]。實施個性化的飲食指導和營養管理,其目的性更明確,更具針對性,利于重點的突出[16]。對每一孕產婦妊娠期間出現的飲食結構問題,醫護患三方面進行協商指導,讓飲食內容和目標更加明確、更具科學性[17]。而且借助面對面的溝通模式,利于形成和諧的醫患關系,同時也利于孕產婦和家屬對指導內容的接受[18]。由于孕產婦的文化水平以及對妊娠期保健知識的了解程度不一,因此孕期營養狀況差異較大。而實施孕期營養管理,通過對每一位孕婦的飲食狀況、營養補充狀況進行分析,參考孕婦的BMI、胎兒的生長狀況等資料進行飲食指導和營養管理,有助于胎兒在母體中更好地生長和發育[19-20]。總之,初產婦妊娠期接受個性化飲食指導和營養管理措施,既減少妊娠期間各種妊娠并發癥的發生率,又能夠保證孕婦妊娠期營養均衡,優化妊娠結局,提高自然分娩率。
參考文獻
[1]李秀英,蘇曉霞.個性化膳食指導對巨大兒出生率及剖宮產率的影響[J].山東醫藥,2011,51(16):95-96.
[2]劉學敏,杜鵑.妊娠期營養與妊娠結局關系的研究進展[J].中國實用婦科與產科雜志,2014,30(8):639-642.
[3] Xinxo S,Bimbashi A,Kakarriqi E Z,et al.Association between maternal nutritional status of pre pregnancy,gestational weight gain and preterm birth[J].Mater Socioded,2013,25(1):6-8.
[4] Luo X D,Dong X,Zhou J.Effects of nutritional management intervention on gestational weight gain and perinatal outcome[J].Saudi Med J,2014,35(10):1267-1270.
[5]張靜,劉興會.我國針對妊娠期特發性疾病營養干預現況[J].中國實用婦科與產科雜志,2014,30(8):577-581.
[6]黃麗娟.孕期個性化膳食指導和營養管理對妊娠結局、新生兒狀況的影響 [J].心理醫生,2016,22(23):292-293.
[7]王麗萍,趙倩,王鸝麟,等.孕期營養干預和代謝性危險因素對妊娠結局的影響[J].中國循證兒科雜志,2013,8(6):425-431.
[8]陳茹娟,林瑞如,張碧瓊.孕婦圍生期營養健康教育對孕婦膳食行為的影響[J].中國醫藥科學,2015,5(14):66-68.
[9]郭惠琴.個性化營養指導與圍生期婦女體質量及并發癥相關研究[J].中國實用醫刊,2015,42(8):26-27.
[10]陳春霞,霍江華.孕期營養指導對妊娠結局和母嬰健康的影響[J].中國傷殘醫學,2015,23(24):14-15.
[11]袁安香,劉鑫,崔慎茹,等.652 例嬰幼兒膳食營養狀況及其與生長發育的關系[J].山東醫藥,2016,56(21):69-71.
[12]茍文麗,宗璐,付晶.飲食及營養干預對妊娠期高血壓疾病的防治作用[J].中國實用婦科與產科雜志,2014,30(8):586-588.
[13]楊俊璟,安建鋼.孕婦膳食營養狀況及對妊娠結局影響研究進展[J].中國公共衛生,2013,29(9):1371-1373.
[14]王培成,張慧萍,劉秀英,等.孕中期婦女膳食多樣化評價及影響因素分析[J].現代預防醫學,2016,43(8):1409-1412.
[15]迪麗霍瑪爾·吾爾開希,吐爾遜江·買買提明,古蘭丹姆·阿布力孜,等.400例維吾爾族孕婦膳食營養狀況調查分析[J].衛生研究,2015,44(6):985-987.
[16] Yu Guofen,Du Yi.Risk factors of gestational diabetes mellitus and its impact on pregnancy outcomes[J].China Maternal and Child Health Care,2017,32(17):4070.
[17] Obstetrics Group,Obstetrics and Gynecology Branch,Chinese Medical Association,Collaborative Group of Pregnancy and Diabetes Mellitus,Perinatal Medical Branch.Guidelines for Diagnosis and Treatment of Pregnancy and Diabetes Mellitus(2014)[J].Diabetes Clinical,2014,8(11):489.
[18] Nurbahati Shuhan.Screening of pregnant women with gestational diabetes mellitus, analysis of the correlation between gestational management and pregnancy outcomes[J].Electronic Journal of Clinical Medicine Literature,2017,4(72):14122.
[19] Yan Xiao Yan.Effect of nutrition clinic intervention on blood glucose control of pregnant women with gestational diabetes mellitus[J].Laboratory Medicine and Clinical,2017,14(4):533.
[20]宣婉茹,陳金紅,王菊仙.個體化營養健康教育對孕婦膳食行為的影響因素分析[J].醫學與社會,2013,26(11):22-24.
(收稿日期:2019-03-18) (本文編輯:程旭然)

